Воспаление лучезапястного сустава — это распространённая проблема, которая может существенно повлиять на качество жизни и функциональность руки. Данная статья посвящена клиническим особенностям этого состояния, а также современным подходам к его лечению. Понимание причин и механизмов воспаления, а также методов диагностики и терапии поможет пациентам и медицинским специалистам более эффективно справляться с этой патологией, улучшая результаты лечения и восстанавливая подвижность сустава.
Анатомические особенности
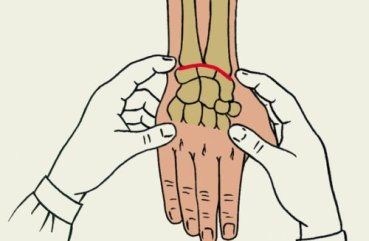
Лучезапястный сустав — это подвижное соединение между дистальным отделом лучевой кости и костями запястья, такими как трехгранная, ладьевидная и полулунная кости. Это анатомическое образование является одним из самых сложных в человеческом теле.
Структура
Сустав имеет эллиптическую форму.
Компоненты сочленения:
- суставные поверхности костей;
- хрящевая ткань;
- суставная капсула;
- мягкие ткани (мышцы и сухожилия).
В области сустава расположены крупные кровеносные сосуды и нервные стволы, которые обеспечивают нормальное функционирование тканей кисти.
Кровоснабжение
В этом сочленении возможны следующие движения:
- приведение и отведение кисти;
- сгибание и разгибание руки;
- круговые движения, обеспечиваемые эллипсовидной суставной поверхностью.
Объем движений
Воспалительные процессы могут привести к серьезным изменениям, что часто заканчивается потерей функций лучезапястного сустава и кисти, а в некоторых случаях — инвалидностью.
Врачи отмечают, что воспаление лучезапястного сустава является распространенной проблемой, особенно среди людей, занимающихся физическим трудом или спортом. Клинические особенности данного состояния могут варьироваться от легкого дискомфорта до выраженной боли и ограничения подвижности. Важно, что ранняя диагностика и адекватное лечение играют ключевую роль в восстановлении функции сустава. Врачи рекомендуют начинать с консервативных методов, таких как покой, лед и противовоспалительные препараты. В некоторых случаях может потребоваться физиотерапия для укрепления мышц и улучшения гибкости. Если консервативное лечение не приносит результатов, специалисты могут рассмотреть возможность инъекций кортикостероидов или даже хирургического вмешательства. Важно учитывать индивидуальные особенности пациента, чтобы выбрать наиболее эффективный подход к лечению.
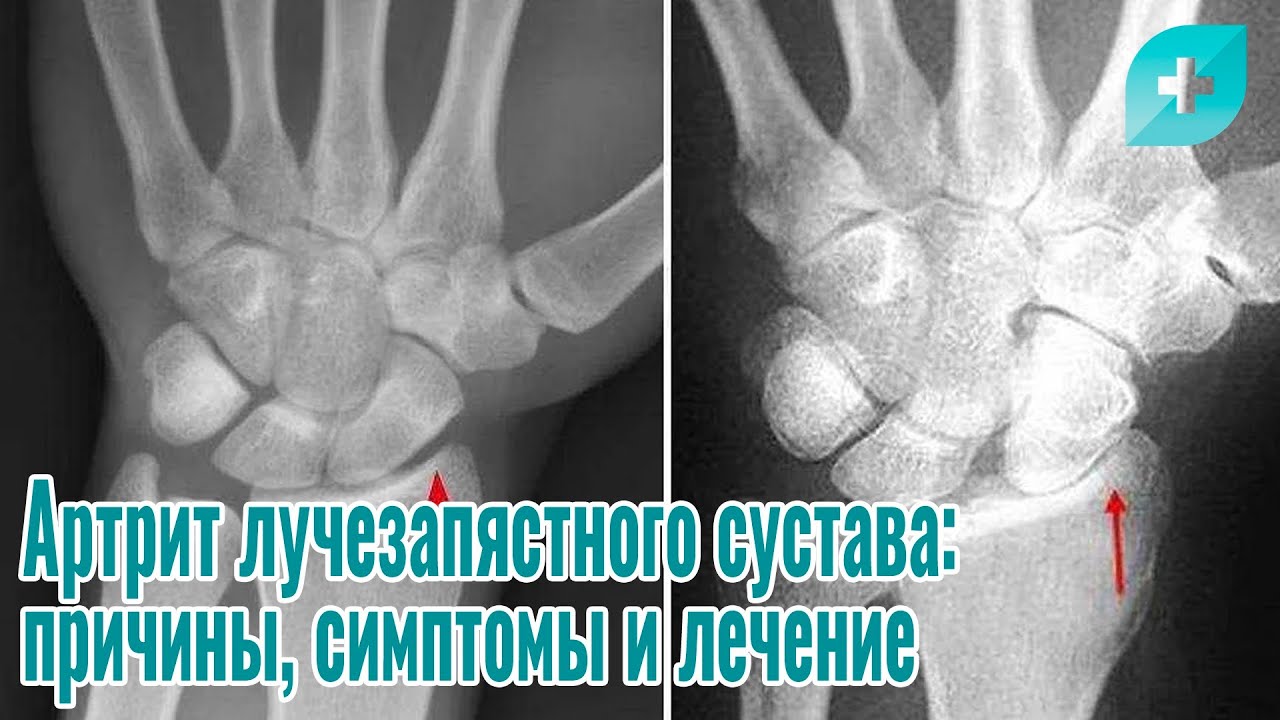
Какие бывают артриты?
Воспалительные процессы в суставе часто возникают из-за системных заболеваний, таких как ревматоидный артрит или красная волчанка. К факторам, способствующим развитию этих заболеваний, относятся постоянные нагрузки на суставы и нарушения работы иммунной системы.
Рискованные виды спорта
Существует несколько групп людей, находящихся в зоне повышенного риска возникновения артрита лучезапястного сустава:
- профессиональные спортсмены (волейболисты, теннисисты, баскетболисты);
- работники строительной сферы (штукатуры и каменщики);
- специалисты в области программирования.
Классификация:
https://youtube.com/watch?v=W1zHL484KFA
https://youtube.com/watch?v=Y55Lkwgqmn0
| Метод лечения | Описание | Клинические особенности |
|---|---|---|
| Медикаментозная терапия | Нестероидные противовоспалительные препараты (НПВП), кортикостероиды | Облегчение боли и уменьшение воспаления |
| Физиотерапия | Упражнения, ультразвук, электростимуляция | Улучшение подвижности и восстановление функции |
| Хирургическое вмешательство | Артроскопия, синовэктомия, остеотомия | Применяется при неэффективности консервативного лечения |
| Иммобилизация | Наложение шины или гипса | Ограничение движений для уменьшения нагрузки на сустав |
| Альтернативные методы | Акупунктура, массаж, фитотерапия | Используются как дополнение к основному лечению |
Симптомы заболевания
Клинические проявления зависят от фактора, вызвавшего поражение сустава, и от степени воспалительного процесса.
Степени прогрессирования артрита:
Объем лечебных мероприятий определяется причиной воспаления и тяжестью состояния. На начальных этапах заболевания вероятность достижения ремиссии выше, что помогает избежать осложнений и серьезных деформаций сустава.
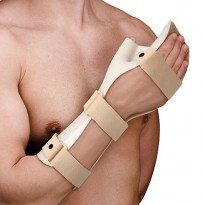
Консервативная терапия артрита лучезапястного сустава
Ортез
Включает следующие процедуры:
- Иммобилизация пораженной конечности для уменьшения нагрузки на сустав и облегчения болей. Противопоказанием является гнойный артрит.
- Медикаментозное лечение.
- Физиотерапия.
- Использование местных средств.
- Массаж и занятия лечебной физкультурой.
Медикаментозная терапия воспаления лучезапястного сустава
Эффективные методы:
Дозировка лекарства устанавливается индивидуально с учетом особенностей заболевания.
Другие методы лечения
Физиотерапия:
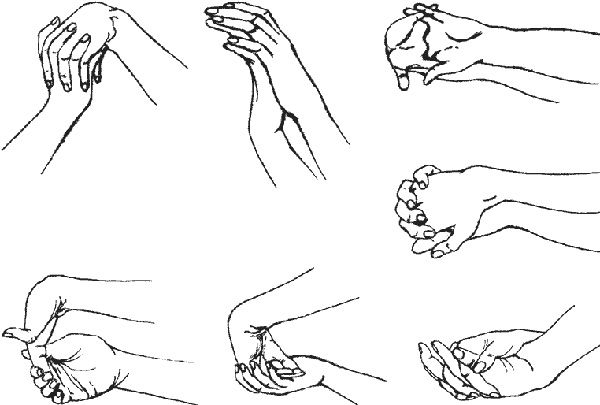
Лечебная гимнастика — один из основных методов терапии при ревматоидном поражении лучезапястного сустава и кисти. Она назначается после купирования острого воспалительного процесса. Регулярные занятия улучшают подвижность суставов и предотвращают развитие анкилозов и соединительнотканных спаек.
Комплекс упражнений
Массаж применяется на этапе восстановления после заболевания. Используются различные техники: разминание, поглаживание, растирание, кручение, растяжение и сдвигание. Как общий, так и местный массаж оказывают положительное влияние. Рекомендуется пройти не менее десяти сеансов для достижения наилучших результатов.
Массаж запястья
Хирургическое лечение
Показания:
При специфическом артрите лечат основное заболевание, например, туберкулез или сифилис. Раннее вмешательство улучшает качество жизни пациента и снижает риск инвалидности.
Частые вопросы
Какие симптомы характерны для воспаления лучезапястного сустава?
Признаки воспаления лучезапястного сустава включают болевые ощущения, отек, затруднения в движении, хруст при движении, а также покраснение и повышение температуры в области сустава.
Какими методами можно лечить воспаление лучезапястного сустава?
Терапия воспаления лучезапястного сустава может включать противовоспалительные препараты, физиотерапию, специальные упражнения для укрепления мышц и суставов. В некоторых случаях может потребоваться хирургическое вмешательство.
Какие факторы могут способствовать развитию воспаления лучезапястного сустава?
Воспаление в лучезапястном суставе может возникать по нескольким причинам. К ним относятся травмы, чрезмерные нагрузки, ревматические заболевания, инфекции и различные воспалительные процессы в организме.
Полезные советы
СОВЕТ №1
Обратитесь к специалисту для точного диагноза и назначения лечения. Воспаление запястного сустава может иметь разные причины, поэтому важно получить квалифицированную консультацию.
СОВЕТ №2
Соблюдайте рекомендации врача по терапии. Вам могут назначить противовоспалительные средства, физиотерапию или, в случае серьезного повреждения сустава, операцию.
СОВЕТ №3
Следуйте рекомендациям по восстановлению после лечения. Включите физические упражнения для восстановления подвижности сустава и меры для предотвращения повторного воспаления.
Диагностика воспаления лучезапястного сустава
Диагностика воспаления лучезапястного сустава включает в себя комплексный подход, который позволяет точно определить природу и степень воспалительного процесса. Первоначально врач проводит детальный сбор анамнеза, в ходе которого выясняются жалобы пациента, длительность симптомов, наличие травм, предшествующих заболеваний и факторов риска, таких как профессиональная деятельность или занятия спортом.
Физикальное обследование является важным этапом диагностики. Врач оценивает состояние лучезапястного сустава, обращая внимание на отек, покраснение, болезненность при пальпации и ограничение подвижности. Также проводится тестирование функциональных возможностей сустава, что позволяет выявить степень нарушения его работы.
Для уточнения диагноза могут быть назначены различные лабораторные и инструментальные исследования. Общий анализ крови помогает выявить признаки воспаления, такие как повышение уровня лейкоцитов и С-реактивного белка. Специфические анализы на наличие аутоиммунных заболеваний, таких как ревматоидный артрит, могут включать определение ревматоидного фактора и антител к циклическому цитруллинированному пептиду (anti-CCP).
Инструментальные методы исследования, такие как рентгенография, ультразвуковое исследование и магнитно-резонансная томография (МРТ), играют ключевую роль в диагностике. Рентгенография позволяет исключить переломы и оценить состояние костных структур. Ультразвук помогает визуализировать мягкие ткани, выявить наличие жидкости в суставной полости и оценить состояние связок. МРТ является наиболее информативным методом, позволяющим детально рассмотреть как костные, так и мягкотканевые структуры, а также выявить воспалительные изменения.
В некоторых случаях может потребоваться артроскопия — минимально инвазивная процедура, которая позволяет не только диагностировать, но и в некоторых случаях лечить воспаление. Во время артроскопии врач может визуально оценить состояние сустава и провести необходимые манипуляции, такие как удаление воспалительных тканей или синовиальной жидкости.
Таким образом, диагностика воспаления лучезапястного сустава требует комплексного подхода, включающего клиническое обследование, лабораторные и инструментальные методы исследования. Это позволяет не только установить точный диагноз, но и разработать эффективный план лечения, учитывающий индивидуальные особенности пациента.
Профилактика воспалительных заболеваний суставов
Профилактика воспалительных заболеваний суставов, включая воспаление лучезапястного сустава, является важной задачей как для медицинских специалистов, так и для пациентов. Эффективные меры профилактики могут значительно снизить риск развития воспалительных процессов и улучшить качество жизни.
Одним из ключевых аспектов профилактики является поддержание активного образа жизни. Регулярные физические упражнения помогают укрепить мышцы, окружающие суставы, и способствуют улучшению их функциональности. Однако важно выбирать умеренные нагрузки, чтобы избежать травм и перенапряжения. Рекомендуются упражнения на растяжку и укрепление, а также аэробные нагрузки, такие как ходьба, плавание или велоспорт.
Правильное питание также играет значительную роль в профилактике воспалительных заболеваний суставов. Диета, богатая антиоксидантами, витаминами и минералами, может помочь снизить воспаление. Включение в рацион продуктов, содержащих омега-3 жирные кислоты (например, рыба, орехи, семена), а также свежих фруктов и овощей, способствует улучшению состояния суставов. Избегание избыточного потребления сахара, трансжиров и переработанных продуктов также может помочь в снижении воспалительных процессов.
Контроль массы тела является еще одним важным аспектом профилактики. Избыточный вес создает дополнительную нагрузку на суставы, что может привести к их воспалению и другим заболеваниям. Поддержание здорового веса через сбалансированное питание и регулярные физические нагрузки помогает снизить риск развития воспалительных заболеваний.
Кроме того, важно обращать внимание на правильную осанку и технику выполнения физических упражнений. Неправильные движения могут привести к травмам и воспалению суставов. Рекомендуется консультироваться с тренерами или физиотерапевтами для получения рекомендаций по правильной технике выполнения упражнений.
Также стоит учитывать влияние стрессовых факторов на здоровье суставов. Хронический стресс может способствовать развитию воспалительных процессов в организме. Практики релаксации, такие как йога, медитация и дыхательные упражнения, могут помочь снизить уровень стресса и, как следствие, уменьшить риск воспалительных заболеваний.
Наконец, регулярные медицинские осмотры и консультации с врачом помогут выявить предрасположенность к воспалительным заболеваниям суставов на ранних стадиях. Это позволит своевременно принять меры и предотвратить развитие более серьезных заболеваний. Важно не игнорировать первые симптомы воспаления, такие как боль, отечность или ограничение движений, и обращаться за медицинской помощью при их появлении.
Реабилитация после лечения воспаления лучезапястного сустава
Реабилитация после лечения воспаления лучезапястного сустава является важным этапом, который способствует восстановлению функции сустава, уменьшению болевого синдрома и предотвращению рецидивов заболевания. Процесс реабилитации может варьироваться в зависимости от степени воспаления, выбранного метода лечения и индивидуальных особенностей пациента.
Первоначально, после снятия острого воспалительного процесса, важно начать с пассивных и активных упражнений для улучшения подвижности сустава. Пассивные упражнения могут включать в себя мягкие движения, выполняемые с помощью физиотерапевта или с использованием специальных тренажеров. Активные упражнения должны быть направлены на восстановление амплитуды движений и укрепление мышц, окружающих лучезапястный сустав.
На начальных этапах реабилитации рекомендуется использовать методы физиотерапии, такие как ультразвуковая терапия, магнитотерапия и электрофорез. Эти процедуры помогают уменьшить воспаление, улучшить кровообращение и ускорить процесс заживления тканей. Также может быть полезно применение тепла и холода для снятия болевого синдрома и уменьшения отека.
С течением времени, когда состояние сустава улучшается, акцент следует делать на укрепление мышц и улучшение функциональной активности. Упражнения с использованием эспандеров, гантелей и других тренажеров помогут развить силу и выносливость мышц предплечья и кисти. Важно, чтобы все упражнения выполнялись под контролем специалиста, чтобы избежать перегрузок и травм.
Кроме того, реабилитация может включать в себя занятия лечебной физкультурой и массаж, которые способствуют улучшению гибкости и снятию напряжения в мышцах. Массаж может быть особенно полезен для улучшения лимфооттока и уменьшения отека в области сустава.
Психологическая поддержка также играет важную роль в процессе реабилитации. Пациенты могут испытывать страх перед повторным возникновением боли или ограничением движений, поэтому важно обеспечить им эмоциональную поддержку и мотивацию для продолжения занятий.
В заключение, реабилитация после лечения воспаления лучезапястного сустава требует комплексного подхода и индивидуального плана, разработанного с учетом состояния пациента. Своевременное и правильное восстановление поможет избежать осложнений и вернуться к привычной активности.