Лучезапястный сустав играет ключевую роль в обеспечении подвижности и функциональности руки, позволяя выполнять широкий спектр движений, от простых манипуляций до сложных спортивных действий. Понимание анатомии этого сустава, а также распространенных патологиях, таких как тендинит, артрит и травмы, является важным для своевременной диагностики и эффективного лечения. В данной статье мы рассмотрим строение лучезапястного сустава, основные заболевания, которые могут его поражать, а также современные методы лечения и реабилитации, что поможет читателям лучше ориентироваться в вопросах здоровья своих рук и повысить качество своей жизни.
Анатомия
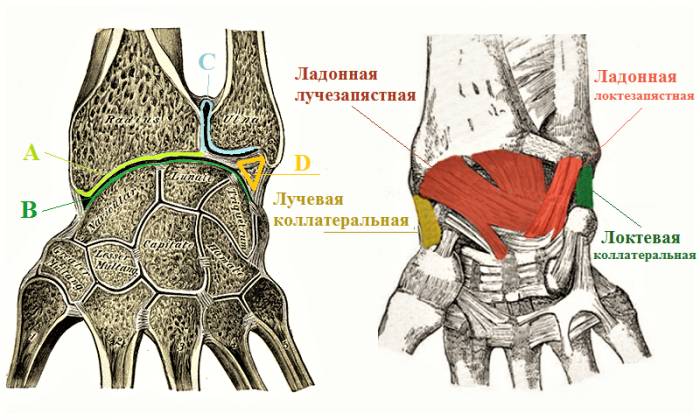
Лучезапястное сочленение — это подвижное соединение, где вогнутая дистальная суставная поверхность лучевой кости (изображение ниже – А) взаимодействует с выпуклым хрящевым диском (В), образованным проксимальными частями ладьевидной, полулунной и трехгранной костей.
Важно отметить, что дистальный конец локтевой кости не входит в состав лучезапястного сочленения, но образует вместе с лучевой костью проксимальный лучелоктевой сустав (С). Между гиалиновой поверхностью (В) и локтевой костью располагается хрящевой диск треугольной формы (D).
Внутри суставных гиалиновых поверхностей имеется суставная щель. Снаружи соединение защищено тонкой суставной капсулой, прикрепляющейся к краям указанных костей.
Эта капсула предотвращает утечку синовиальной жидкости, вырабатываемой ее оболочками, которая попадает в щель лучезапястного сочленения, обеспечивая питание хрящей и уменьшая трение между ними.
Лучезапястные суставные поверхности (в продольном сечении) и часть стабилизирующих связок.
Помимо связок, показанных на рисунке, в стабилизации лучезапястного сочленения участвует тыльная лучезапястная связка. Также в состав сухожильно-связочного аппарата входят межзапястные связки — короткие жесткие соединения между ладьевидной, полулунной и трехгранной костями.
Над лучезапястным сочленением (со стороны ладони) располагаются три специфических анатомических образования — карпальные каналы:
- В локтевом канале находятся одноименные нерв, артерия и вена.
- В лучевом канале располагаются одноименные артерия и мышца-сгибатель запястья.
- Запястный канал разделен на две отдельные трубки. В одной находятся поверхностное и глубокое сухожилия, отвечающие за сгибание II-V пальцев. В другой располагаются срединный нерв и кровеносный сосуд, относящийся к системе локтевой артерии, а также длинное сухожилие, сгибающее большой палец.
У людей, чья работа связана с монотонными и частыми движениями в лучезапястных суставах, таких как художники, парикмахеры и профессиональные игроки в компьютерные игры, часто наблюдается воспаление запястного канала. В повседневной жизни эту патологию обычно называют синдромом лучезапястного сустава, однако правильный термин — туннельный синдром запястного канала.
Каждое лучезапястное сочленение снабжается лучевыми, локтевыми, межкостными артериями и венами, а также ладонной венозной дугой. Лимфа собирается в ладонное лимфатическое сплетение и направляется в узлы, расположенные в локтевой ямке. Иннервация осуществляется глубокой ветвью локтевого нерва и межкостными нервами (передним и задним).
Врачи подчеркивают важность понимания анатомии лучезапястного сустава, который состоит из восьми костей и обеспечивает широкий диапазон движений. Патологии, такие как остеоартрит, тендинит и травмы, могут значительно ограничивать функциональность сустава. Специалисты отмечают, что ранняя диагностика и правильное лечение играют ключевую роль в восстановлении. Консервативные методы, включая физиотерапию и медикаментозное лечение, часто являются первыми шагами. В случаях тяжелых повреждений может потребоваться хирургическое вмешательство. Реабилитация включает в себя упражнения на растяжение и укрепление, что помогает восстановить подвижность и предотвратить рецидивы. Врачи рекомендуют индивидуальный подход к каждому пациенту для достижения наилучших результатов.

Биомеханика
Полукруглая (эллипсоидная) форма лучезапястного сустава и наличие треугольного суставного диска обеспечивают соответствие суставных поверхностей. Седловидная форма первого запястно-пястного сочленения создает в области лучезапястного сустава II и в кисти VI степень свободы движений, что является максимальным показателем для живых организмов.
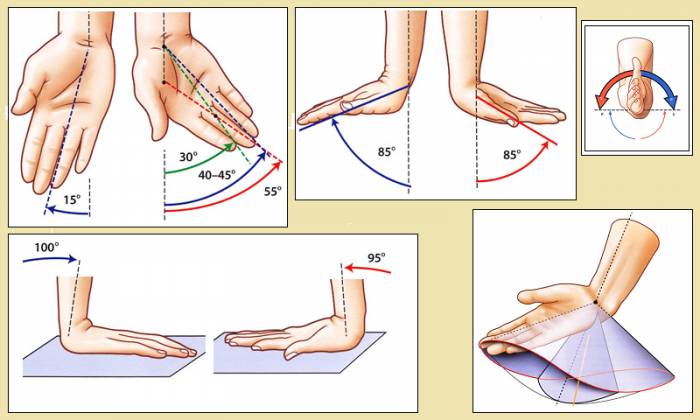
Стандартные показатели углов амплитуды движений в лучезапястном суставе
Помимо сгибания и разгибания, а также отведения и приведения, человек может выполнять вращательные движения в лучезапястном суставе, описывая пальцами полный круг по часовой стрелке или против нее. Полное сгибание или разгибание сустава возможно в нейтральном положении кисти.
При супинации предплечья амплитуда движений немного уменьшается, а при пронации достигает минимальных значений.
Повороты наружу и внутрь (пронация и супинация) не происходят в лучезапястном суставе. Это возможно благодаря образованию у человека дополнительного дистального лучелоктевого сустава. Он, в сочетании с лучезапястным и проксимальным лучелоктевым суставами, позволяет выполнять поворотные движения кистью с амплитудой, значительно превышающей таковую у животных.
Расположение мышц лучезапястного сустава (поперечный срез)
Мышцы, окружающие лучезапястный сустав, не защищают его, но обеспечивают выполнение следующих движений:
- сгибание и приведение – локтевой (1) и лучевой (2) сгибатели запястья, а также пучки длинной ладонной мышцы (3);
- сгибание и отведение – те же мышцы 2 и 3;
- разгибание и приведение – локтевой разгибатель запястья (6);
- разгибание и отведение – длинный (4) и короткий (5) лучевые разгибатели запястья.
Для движения лучезапястного сустава также задействованы мышцы кисти и пальцев, но для этого каждой из них необходимы определенные условия. Например, отведение кисти обеспечивают мышцы большого пальца – длинная отводящая (9) и короткая разгибающая (10), но только если локтевая разгибательная мышца запястья (6) не участвует в движении. Благодаря такой «блокировке» эта мышца (6) также относится к группе стабилизаторов лучезапястного сустава.
| Аспект | Описание | Методы лечения и реабилитации |
|---|---|---|
| Анатомия | Лучезапястный сустав состоит из радиуса, локтевой кости и восьми запястных костей. | Физиотерапия, массаж, упражнения на растяжение |
| Патологии | Артрит, тендинит, переломы, синдром запястного канала. | Медикаментозное лечение, инъекции кортикостероидов |
| Методы реабилитации | Упражнения для укрепления мышц, использование ортезов, холодовые компрессы. | Постепенное увеличение нагрузки, занятия ЛФК |
Патологии
Голеностопные и лучезапястные суставы занимают лидирующие позиции среди заболеваний костных соединений.
В травматологии основными проблемами являются нарушения совместимости суставных поверхностей, а также повреждения связок и костной ткани:
- растяжения связок различной степени тяжести;
- подвывихи и вывихи;
- трещины и переломы.
Изолированные ушибы лучезапястного сустава встречаются редко и обычно связаны с прямыми ударами от внешних объектов.
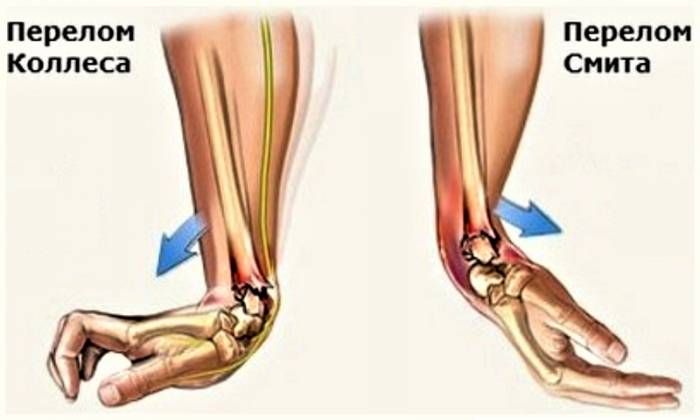
Наиболее распространенные типы переломовывихов в области лучезапястного сустава:
Вывихи и переломы чаще всего происходят при падении с опорой на вытянутую руку. Независимо от положения кисти, повреждение лучезапястного сустава практически неизбежно, особенно у пожилых женщин из-за остеопороза. Переломы сопровождаются отечностью, обширными подкожными гематомами, а также часто возникает гемартроз — скопление крови в суставной полости.
Важно: во время внутриутробного развития могут возникать отклонения, приводящие к недоразвитию суставов (гипоплазии), отсутствию (аплазии) некоторых костей запястья или их сращению, врожденному подвывиху или вывиху, а также тугоподвижности или нестабильности лучезапястного сустава.
Острые и хронические воспалительные процессы в тканях сустава и его окрестностях могут быть как обратимыми, так и необратимыми.
В ортопедической практике наиболее распространенными заболеваниями лучезапястного сустава являются:
- поражения хрящевой и костной ткани — остеоартроз, артриты различного происхождения;
- нарушения в сухожильно-связочном аппарате — туннельный синдром, стенозирующий синдром де Кервена, тендинит, тендовагинит, периартрит;
- патологии синовиальных оболочек — бурсит, гигрома (опухоль), желеобразная киста или ганглий лучезапястного сустава.
Каждое заболевание требует индивидуального подхода к лечению, и некоторые из них могут потребовать хирургического вмешательства.
Диагностика
Для уточнения диагноза, выбора оптимальной схемы лечения и контроля его эффективности врач назначит инструментальное обследование, следуя установленным рекомендациям. Лучевая диагностика костно-суставной системы является основным методом для выявления изменений в тканях.
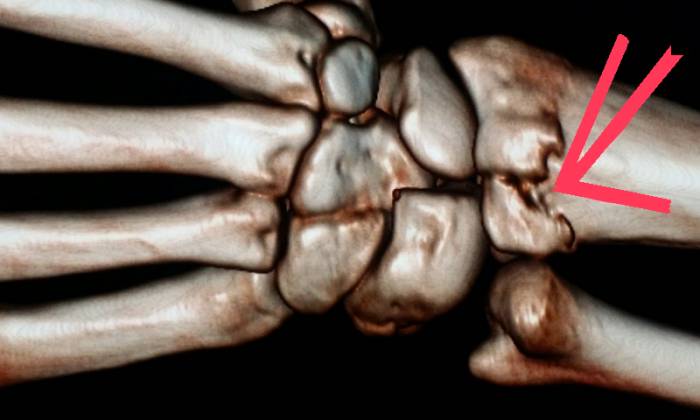
Мультиспиральная компьютерная томография лучезапястных суставов (МСКТ)
На первом и последующих визитах специалист проведет визуальное, пальпаторное и перкуссионное обследование, а также физикальные тесты. Эти методы, наряду с опросом пациента, служат основой для выбора подходящего диагностического метода.
Лучевая диагностика костей и суставов включает:
- «Классический» рентген, который может потребовать выполнения нескольких снимков в различных проекциях.
- Компьютерную томографию (КТ), менее вредную для здоровья, но более затратную.
- Магнитно-резонансную томографию (МРТ), позволяющую детально рассмотреть изменения не только в костях и хрящах, но и в мягких тканях, нервах и сосудах.
- Мультиспиральную компьютерную томографию (МСКТ), более современную методику, выполняемую значительно быстрее. Контрастное вещество вводится не через артериальный катетер, а непосредственно в локтевую вену.
- Сцинтиграфию, используемую для оценки степени остеопороза или при подозрении на онкологические заболевания.
Ультразвуковое исследование и артроскопия не включены в этот список, так как в этих методах не используется рентгеновское облучение.
Рентген кисти и её соединения с костями предплечья
Стоит отметить, что лучевая диагностика костно-суставной системы, в частности рентген или компьютерная томография лучезапястного сустава, применяется в педиатрии и судебно-медицинской практике для определения биологического возраста.
Это возможно до 23 лет у мужчин и до 21 года у женщин. Выводы делаются на основе анализа ядер окостенения в костях запястья и концах лучевой и локтевой костей, а также наличия синостозов между хрящевой и костной тканями.
Лечение и реабилитация
Лечение лучезапястного сустава осуществляется по определенному протоколу, который зависит от диагноза, степени тяжести заболевания и индивидуальных факторов, таких как возраст, общее состояние здоровья и наличие сопутствующих заболеваний, например, остеопороза или диабета.
На первом этапе лечения, как в травматологии, так и в ортопедии, могут применяться как консервативные, так и хирургические методы.
Далее в план лечения включаются:
- временная иммобилизация лучезапястного сустава (иногда и запястных соединений);
- обезболивание;
- медикаментозная терапия;
- лечебная физкультура;
- массаж и физиотерапевтические процедуры.
Восстановление функции лучезапястного сустава после снятия гипса может занять значительное время. Для полного восстановления, особенно мелкой моторики руки, может потребоваться ежедневное выполнение лечебной физкультуры в течение 6-12 месяцев.
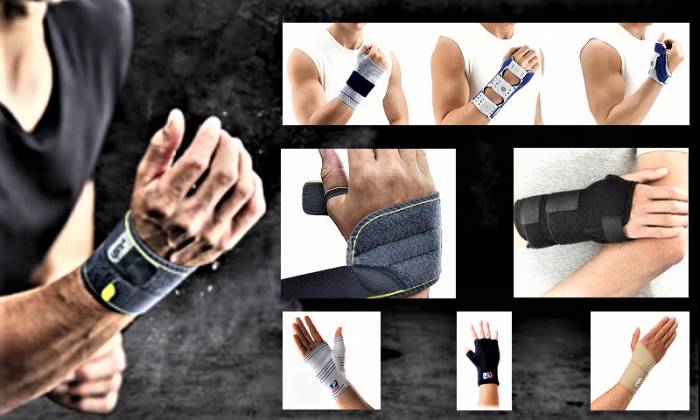
Выбор бандажа (суппорта) для лучезапястного сустава зависит от конкретной патологии и стадии лечения.
Фиксация лучезапястного сустава после переломов и вывихов может осуществляться с помощью традиционной гипсовой повязки или современных полимерных материалов, ортезов, туторов и бандажей.
В некоторых случаях перед иммобилизацией сустава врач может провести малоинвазивное артроскопическое вмешательство, остеосинтез или установить дистракционный аппарат. В сложных ситуациях может быть предложено частичное или полное эндопротезирование.
Наиболее эффективными средствами для суставов, которые помогают снять болевой синдром и блокировать воспалительные процессы, являются препараты с нестероидными противовоспалительными веществами. Однако длительное применение инъекций или таблеток нежелательно, так как они могут негативно влиять на желудок и тонкий кишечник.
Рекомендуется использовать средства для наружного применения, предпочтительно гели с нестероидными противовоспалительными компонентами, например, Вольтарен Эмульгель (диклофенак).
Важно отметить, что хондропротекторы не относятся к категории «лучших средств для суставов». Их лечебный эффект не подтвержден серьезными научными исследованиями, а лечение с их помощью требует много времени и финансовых затрат, при этом в большинстве случаев оказывается неэффективным.
Не стоит заниматься самолечением; после консультации с врачом необходимо строго следовать его рекомендациям и назначениям.
В заключительном видео данной статьи представлена одна из форм лечебной физкультуры, рекомендуемая сразу после снятия фиксации лучезапястного сустава, наряду с динамическими упражнениями. Это первичная разработка лучезапястного сустава с использованием укладок или лечения положением. Эти статические упражнения подходят практически для всех заболеваний суставов запястья и пясти.

Частые вопросы
Какова анатомия лучезапястного сустава?
Лучезапястный сустав образуется из лучевой и локтевой костей, а также костей запястья. В его структуру входят связки, сухожилия и суставная капсула, что обеспечивает подвижность и стабильность руки.
Какие патологии могут возникнуть в лучезапястном суставе?
В лучезапястном суставе могут развиваться различные заболевания, такие как артрит, травмы, остеохондроз, синовит, кисты и синдром запястного канала. Эти недуги вызывают боль, ограничивают подвижность и приводят к другим нежелательным последствиям.
Какие методы лечения и реабилитации используются для лучезапястного сустава?
Лечение лучезапястного сустава включает консервативные и хирургические методы. Консервативные подходы включают физиотерапию, медикаментозное лечение и реабилитационные упражнения. При серьезных травмах может потребоваться операция. Восстановление после лечения направлено на восстановление подвижности и силы сустава с помощью специализированных упражнений и процедур.
Полезные советы
СОВЕТ №1
Изучение анатомии лучезапястного сустава поможет вам понять его структуру и функции. Это знание углубит ваше понимание возможных заболеваний и методов их лечения.
СОВЕТ №2
Если у вас болит или дискомфортит лучезапястный сустав, обратитесь к врачу для диагностики и выбора подходящего лечения. Не игнорируйте эти симптомы: своевременное обращение к специалисту поможет избежать серьезных заболеваний.
СОВЕТ №3
После терапии заболеваний лучезапястного сустава важно сосредоточиться на реабилитации. Это включает физиотерапию и специальные упражнения для восстановления подвижности и укрепления мышц. Следуйте рекомендациям врача, чтобы вернуть полную функциональность сустава.
Профилактика травм
Профилактика травм лучезапястного сустава является важной задачей как для профессиональных спортсменов, так и для людей, ведущих активный образ жизни. Правильные меры предосторожности могут значительно снизить риск получения травм и сохранить здоровье суставов на долгие годы.
1. Укрепление мышц и связок
Одним из ключевых аспектов профилактики травм является укрепление мышц и связок, окружающих лучезапястный сустав. Регулярные упражнения на развитие силы и гибкости, такие как растяжка, силовые тренировки и специальные упражнения для запястья, помогут улучшить стабильность сустава и снизить вероятность травм.
2. Правильная техника выполнения упражнений
При занятиях спортом или выполнении физических упражнений важно соблюдать правильную технику. Неправильные движения могут привести к перегрузке суставов и травмам. Рекомендуется работать с тренером или инструктором, который сможет проконтролировать технику выполнения и дать рекомендации по ее улучшению.
3. Использование защитного снаряжения
При занятиях контактными видами спорта или активных физических нагрузках стоит использовать защитное снаряжение, такое как бандажи или наколенники, которые обеспечивают дополнительную поддержку и защиту для лучезапястного сустава. Это особенно важно для спортсменов, подверженных высоким рискам травм.
4. Разминка и заминка
Перед началом любой физической активности необходимо проводить разминку, которая поможет подготовить суставы и мышцы к нагрузке. После тренировки также важно уделить время заминке и растяжке, чтобы снизить напряжение в мышцах и улучшить восстановление.
5. Обращение к врачу при первых симптомах
Если возникают болевые ощущения, отеки или другие неприятные симптомы в области лучезапястного сустава, не стоит откладывать визит к врачу. Раннее обращение за медицинской помощью позволит выявить возможные проблемы на ранней стадии и предотвратить их дальнейшее развитие.
6. Образ жизни и питание
Здоровый образ жизни и сбалансированное питание также играют важную роль в профилактике травм. Употребление достаточного количества витаминов и минералов, особенно кальция и витамина D, способствует укреплению костей и суставов. Регулярная физическая активность, контроль веса и отказ от вредных привычек также помогут поддерживать здоровье суставов.
Следуя этим рекомендациям, можно значительно снизить риск травм лучезапястного сустава и сохранить его функциональность на долгие годы. Профилактика травм — это важный аспект, который требует внимания и заботы о собственном здоровье.
Современные технологии в лечении
Современные технологии в лечении патологий лучезапястного сустава значительно изменили подходы к диагностике и терапии. В последние годы наблюдается активное внедрение инновационных методов, которые позволяют не только улучшить качество лечения, но и сократить время реабилитации.
Одним из наиболее значимых достижений является использование минимально инвазивных хирургических техник. Эти методы позволяют проводить операции с меньшими разрезами, что снижает риск осложнений и ускоряет восстановление пациента. Например, артроскопия лучезапястного сустава позволяет хирургу визуализировать внутренние структуры сустава и выполнять необходимые манипуляции с минимальным повреждением окружающих тканей.
Также стоит отметить применение 3D-печати в ортопедии. С помощью этой технологии можно создавать индивидуальные имплантаты и протезы, идеально подходящие для конкретного пациента. Это особенно актуально при сложных травмах или дегенеративных заболеваниях, когда стандартные решения могут не подойти.
В последние годы активно развиваются регенеративные технологии, такие как терапия стволовыми клетками и использование тромбоцитарной обогащенной плазмы (PRP). Эти методы направлены на восстановление поврежденных тканей и стимуляцию естественных процессов заживления. Исследования показывают, что применение PRP может значительно ускорить восстановление после травм и операций на лучезапястном суставе.
Кроме того, цифровые технологии также находят свое применение в лечении. Например, использование мобильных приложений и носимых устройств позволяет пациентам отслеживать свои показатели и получать рекомендации по реабилитации в режиме реального времени. Это способствует более активному участию пациентов в процессе лечения и повышает его эффективность.
Не менее важным аспектом является физиотерапия, которая с каждым годом становится все более высокотехнологичной. Использование методов, таких как ультразвуковая терапия, лазерная терапия и электростимуляция, позволяет значительно улучшить результаты реабилитации. Эти технологии помогают уменьшить болевой синдром, улучшить кровообращение и ускорить восстановление функций сустава.
Таким образом, современные технологии в лечении патологий лучезапястного сустава открывают новые горизонты для пациентов и врачей. Инновационные методы диагностики и терапии позволяют не только эффективно справляться с заболеваниями, но и значительно улучшать качество жизни людей, страдающих от проблем с лучезапястным суставом.
Роль физиотерапии в восстановлении
Физиотерапия играет ключевую роль в восстановлении функций лучезапястного сустава после травм, операций или заболеваний. Основная цель физиотерапевтического лечения заключается в уменьшении боли, восстановлении подвижности, укреплении мышц и улучшении общего функционального состояния сустава.
Одним из первых этапов физиотерапии является оценка состояния пациента. Специалист проводит тщательное обследование, включая анализ истории болезни, физикальное обследование и функциональные тесты. Это позволяет определить степень повреждения, выявить ограничения в движении и оценить уровень боли.
На основании полученных данных разрабатывается индивидуальная программа реабилитации, которая может включать следующие методы:
- Мануальная терапия: Используется для снятия мышечного напряжения, улучшения кровообращения и восстановления подвижности сустава. Мануальные техники могут включать мобилизацию и манипуляции.
- Упражнения на растяжку и укрепление: Специально подобранные упражнения помогают восстановить гибкость и силу мышц, окружающих сустав. Это важно для поддержания стабильности и предотвращения повторных травм.
- Электротерапия: Применение электрических импульсов может помочь уменьшить боль и воспаление, а также улучшить кровообращение в области сустава. Методы, такие как ТENS (транскраниальная электрическая нервная стимуляция), часто используются для облегчения болевого синдрома.
- Ультразвуковая терапия: Этот метод способствует глубокому прогреванию тканей, что может ускорить процесс заживления и уменьшить воспаление.
- Криотерапия: Использование холода помогает снизить отек и боль, особенно в острый период после травмы.
- Терапия с использованием тепла: Применение тепловых процедур, таких как парафиновые ванны или горячие компрессы, может помочь расслабить мышцы и улучшить кровообращение.
Кроме того, важным аспектом реабилитации является обучение пациента правильным движениям и техникам, которые помогут избежать повторных травм. Это может включать рекомендации по изменению образа жизни, коррекции осанки и техники выполнения физических упражнений.
Физиотерапия не только способствует восстановлению функций лучезапястного сустава, но и помогает пациентам вернуться к привычной активности, улучшая качество жизни и снижая риск рецидивов. Важно помнить, что успешное восстановление требует времени, терпения и активного участия самого пациента в процессе реабилитации.