В данной статье мы рассмотрим синдромологию и топографическую анатомию лучезапястного сустава, уделяя особое внимание его строению и функциональным особенностям. Понимание анатомии этого сложного сустава имеет важное значение для медицинских специалистов, поскольку позволяет более точно диагностировать и лечить травмы и заболевания, связанные с его функционированием. Используя наглядные иллюстрации, мы постараемся сделать информацию доступной и понятной для широкой аудитории, что поможет не только профессионалам, но и всем интересующимся анатомией человека.
Костное строение
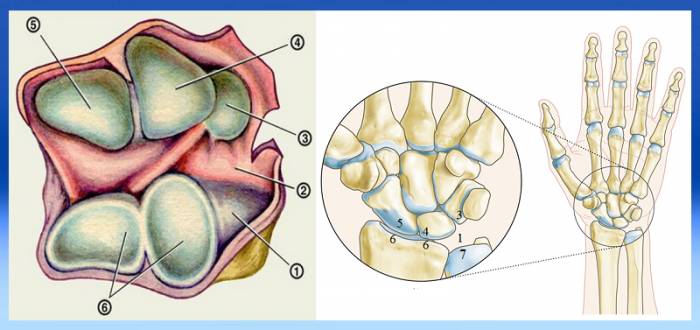
Лучезапястный сустав человека — это подвижное соединение, состоящее из четырех основных компонентов (нумерация соответствует цифрам на изображении ниже):
- выпуклый треугольный суставной диск (1), расположенный между шиловидным отростком локтевой кости предплечья (7) и проксимальной частью трехгранной кости запястья (3);
- две вогнутые поверхности на запястной части лучевой кости предплечья (6);
- выпуклые проксимальные поверхности ладьевидной (5) и полулунной (4) костей запястья.
В отличие от других прерывистых соединений костей верхних и нижних конечностей, это сочленение окружено тонкой суставной капсулой (2).
Структура лучезапястного сустава: вид сверху и спереди (правая рука).
Для обеспечения свободного движения концы костей, формирующих сустав, покрыты суставными хрящами. Между ними находится небольшой промежуток — суставная щель, а суставная полость заполнена синовиальной жидкостью.
Важно отметить, что согласно статистике, кости правой руки чаще всего подвергаются переломам. На них приходится 41% всех переломов скелета. При этом половина из этого числа — перелом лучевой кости в типичном месте, то есть в области соединения с костями запястья. При падении с упором на ладонь возникает повреждение по типу перелома Коллеса, а при вывихе кисти — травма Смита.
Специалист, занимающийся лечением ушибов, растяжений связок, вывихов и переломов, называется хирургом-травматологом. Вопросы, касающиеся метаболических, аутоиммунных, инфекционных и дистрофических заболеваний костей и их соединений, находятся в компетенции ортопеда.
Этот врач также лечит как доброкачественные, так и злокачественные опухоли, которые могут возникать в синовиальных оболочках суставов и в влагалищах сухожилий.
Врачи подчеркивают важность понимания синдромологии и топографической анатомии лучезапястного сустава для диагностики и лечения заболеваний. Строение этого сустава, включающего множество связок, сухожилий и костей, требует внимательного изучения. Визуализация анатомических структур в виде иллюстраций помогает не только специалистам, но и пациентам лучше осознать сложность и функциональность сустава. Доктора отмечают, что наглядные материалы способствуют более глубокому пониманию механики движений и возможных травм. Это знание позволяет врачам более точно определять причины болей и ограничений подвижности, а также разрабатывать эффективные методы реабилитации. В результате, использование картинок в обучении и консультациях становится неотъемлемой частью современной медицины.

Связки
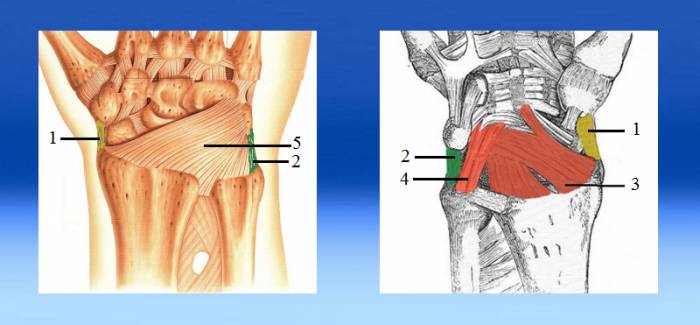
Чтобы сустав оставался целостным и мог двигаться, концы костей соединяются связками — короткими отрезками жесткой волокнистой соединительной ткани.
Связки на тыльной стороне кисти и ладони (правая рука)
Концы костей предплечья и первого ряда запястья удерживаются вместе следующими связками:
- боковые (коллатеральные) связки запястья — лучевая (1) и локтевая (2);
- ладонные связки — лучезапястная (3) и локтезапястная (4);
- тыльная лучезапястная связка (5);
- межзапястные связки, соединяющие кости первого ряда запястья — ладьевидную, полулунную и трехгранную (на рисунке они закрыты ладонной и тыльной связками).
Боковые связки ограничивают движения кисти в стороны, ладонные — разгибание, тыльная — сгибание, а межзапястные связки надежно фиксируют запястные кости, позволяя пальцам выполнять множество сложных движений.
Кровоснабжение и иннервация
Кровоснабжение соединений предплечья и запястья осуществляется за счет лучевой, локтевой и срединной артерий. Венозный отток происходит через глубокие вены верхней конечности, а также через лучевую и локтевую вены, рядом с которыми располагаются лимфатические сосуды.
Суставные хрящи не имеют кровеносных сосудов, что является одной из причин медленного восстановления при их повреждении.
Иннервацию лучезапястного сустава обеспечивают лучевой, локтевой и срединный нервы.
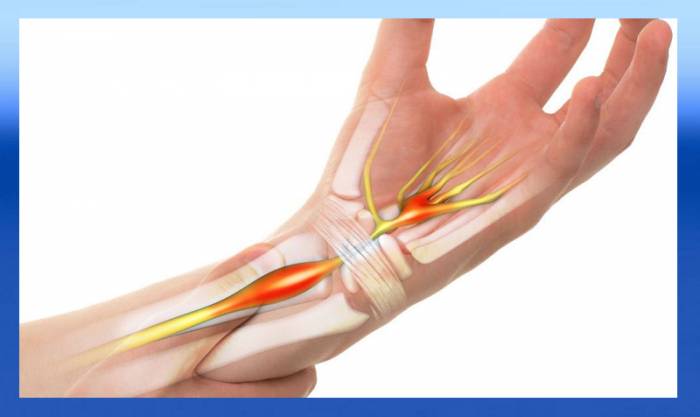
Синдром запястного канала
При изучении анатомии лучезапястного сустава следует упомянуть о локтевом, лучевом и запястном (срединном) каналах. В этих каналах находятся соответствующие артерии, вены, нервы и сухожилия, отвечающие за сгибание запястья и пальцев.
Синдром запястного канала — распространенное заболевание среди людей, часто выполняющих движения сгибания и разгибания в лучезапястном суставе. В настоящее время это также связано с длительной работой за компьютером.
Данная патология возникает из-за воспаления срединного нерва, которое происходит в результате его сжатия между сухожилиями запястья, поперечной (карпальной) связкой кисти и костями лучезапястного сустава.
https://youtube.com/watch?v=cTa-2MF6ngw
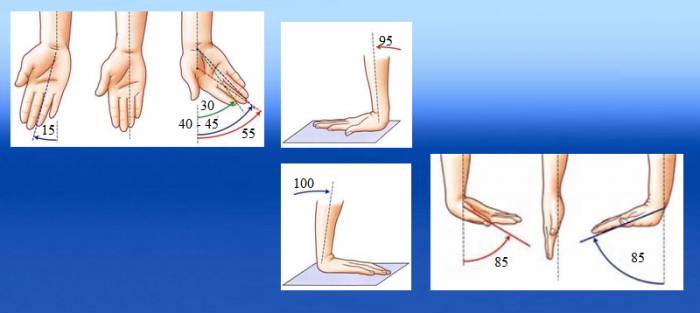
Возможность движений
Лучезапястный сустав имеет эллипсовидную структуру, что позволяет выполнять сгибания, разгибания, отведения и приведения кисти, включая круговые движения.
Направления векторов и нормы амплитуды движений (в градусах) в лучезапястном суставе.
Если вы испытываете резкую или ноющую боль в суставе, замечаете припухлость или ограничение движений, это повод обратиться к врачу. Такие симптомы могут быть следствием травмы, а также указывать на воспалительные или дегенеративно-дистрофические изменения, которые возникают с возрастом практически у каждого.
К сожалению, к 70 годам более 60% людей сталкиваются с проблемами суставов.
В завершающем видео данной статьи представлены инструкции и рекомендации по лечению переломов лучевой кости в типичном месте, относящимся к внутрисуставным переломам лучезапястного сустава.

Частые вопросы
Какие структуры входят в лучезапястный сустав?
Лучезапястный сустав образуется из лучевой и локтевой костей, а также костей запястья. Он включает связки, сухожилия и суставную капсулу.
Какие функции выполняет лучезапястный сустав?
Лучезапястный сустав обеспечивает подвижность и стабильность руки, а также передает нагрузку от предплечья к кисти.
Полезные советы
СОВЕТ №1
Изучите ключевые элементы лучезапястного сустава: лучевую и локтевую кости, суставные диски и связки, связанные с этими костями. Знание анатомии поможет вам лучше понять функции сустава и возможные травмы.
СОВЕТ №2
Используйте схемы и графики для визуализации анатомии лучезапястного сустава. Это помогает лучше запоминать информацию и ускоряет обучение.
СОВЕТ №3
Изучите топографическую анатомию лучезапястного сустава, чтобы лучше понимать его расположение относительно соседних тканей и структур. Эти знания важны для выполнения медицинских манипуляций и диагностики травм.
Патологии и травмы
Лучезапястный сустав, как и любой другой сустав, подвержен различным патологиям и травмам, которые могут значительно влиять на его функциональность и качество жизни пациента. Понимание этих состояний важно для своевременной диагностики и лечения.
Одной из наиболее распространенных травм лучезапястного сустава является растяжение связок. Это может произойти в результате падения на вытянутую руку или резкого движения, которое превышает нормальные пределы подвижности сустава. Симптомы растяжения включают боль, отек и ограничение движений. Важно отметить, что при подозрении на растяжение следует обратиться к врачу для исключения более серьезных повреждений.
Другой распространенной травмой является перелом лучевой кости, особенно в области дистального конца. Такие переломы часто возникают у пожилых людей с остеопорозом после падения. Переломы могут быть как закрытыми, так и открытыми, и требуют медицинского вмешательства, включая иммобилизацию или хирургическое лечение.
Среди патологий, связанных с лучезапястным суставом, выделяется артрит. Это воспалительное заболевание может быть как острым, так и хроническим. Артрит может быть вызван различными факторами, включая инфекцию, аутоиммунные заболевания или износ суставного хряща. Симптомы артрита включают боль, отек, покраснение и ограничение подвижности. Лечение может включать противовоспалительные препараты, физиотерапию и в некоторых случаях хирургическое вмешательство.
Еще одной серьезной патологией является туннельный синдром, который возникает в результате сжатия срединного нерва в запястном канале. Это состояние часто связано с повторяющимися движениями, такими как набор текста или работа с инструментами. Симптомы включают онемение, покалывание и слабость в области кисти и пальцев. Лечение может включать изменение образа жизни, использование шины для запястья и, в некоторых случаях, хирургическое вмешательство.
Важно помнить, что профилактика травм и заболеваний лучезапястного сустава включает в себя регулярные физические упражнения, поддержание нормального веса, а также использование защитного снаряжения при занятиях спортом. При первых признаках боли или дискомфорта в области запястья следует обратиться к специалисту для диагностики и назначения соответствующего лечения.
Методы диагностики
Методы диагностики лучезапястного сустава играют ключевую роль в выявлении различных заболеваний и травм, а также в оценке состояния суставных структур. Современная медицина предлагает несколько подходов к диагностике, каждый из которых имеет свои преимущества и недостатки.
1. Рентгенография
Рентгенография является одним из самых распространенных методов диагностики, позволяющим визуализировать костные структуры лучезапястного сустава. Этот метод помогает выявить переломы, вывихи, а также изменения, связанные с остеоартритом. Рентгеновские снимки позволяют врачу оценить состояние суставных щелей и выявить наличие остеофитов.
2. Ультразвуковое исследование (УЗИ)
УЗИ является неинвазивным методом, который позволяет оценить мягкие ткани, такие как связки, сухожилия и суставная капсула. Этот метод особенно полезен для выявления воспалительных процессов, таких как тендинит или бурсит. УЗИ также может использоваться для контроля за динамикой лечения и оценки состояния суставов в процессе реабилитации.
3. Магнитно-резонансная томография (МРТ)
МРТ предоставляет наиболее полную информацию о состоянии мягких тканей и суставных структур. Этот метод позволяет визуализировать хрящи, связки, сухожилия и даже костный мозг. МРТ особенно полезна для диагностики скрытых травм, таких как разрывы связок или повреждения менисков, которые могут не быть видны на рентгеновских снимках.
4. Компьютерная томография (КТ)
КТ используется для более детального изучения костных структур и может быть полезна в случаях сложных переломов или при планировании хирургического вмешательства. Этот метод позволяет получить послойные изображения, что помогает врачу более точно оценить степень повреждения.
5. Артроскопия
Артроскопия является инвазивным методом, который позволяет не только диагностировать, но и лечить заболевания суставов. С помощью артроскопа врач может визуализировать внутреннюю поверхность сустава и провести необходимые манипуляции, такие как удаление поврежденных тканей или коррекция деформаций.
6. Лабораторные исследования
Лабораторные исследования, такие как анализ крови, могут помочь в диагностике воспалительных заболеваний суставов, таких как ревматоидный артрит или подагра. Определение уровня воспалительных маркеров, таких как С-реактивный белок (СРБ) и скорость оседания эритроцитов (СОЭ), может дать дополнительную информацию о состоянии пациента.
Каждый из этих методов имеет свои показания и ограничения, и выбор подходящего метода диагностики зависит от клинической ситуации и состояния пациента. Комплексный подход к диагностике позволяет врачу получить наиболее полное представление о состоянии лучезапястного сустава и выбрать оптимальную стратегию лечения.
Реабилитация после травм
Реабилитация после травм лучезапястного сустава является важным этапом восстановления, который требует комплексного подхода и индивидуального плана лечения. Основной целью реабилитации является восстановление функциональности сустава, уменьшение болевого синдрома и предотвращение повторных травм.
Первоначально, после получения травмы, необходимо обеспечить покой поврежденной области. Это может включать в себя использование шины или бандажа для иммобилизации сустава. В первые дни после травмы рекомендуется применять лед для уменьшения отека и боли. Применение льда следует ограничить 15-20 минутами каждые 1-2 часа.
После снятия острого воспалительного процесса начинается активная фаза реабилитации. Она включает в себя:
- Физиотерапию: Использование различных методов физиотерапии, таких как ультразвук, электростимуляция и магнитотерапия, помогает улучшить кровообращение и ускорить процесс заживления.
- Упражнения на растяжку: Растяжка мышц и связок, окружающих лучезапястный сустав, способствует улучшению подвижности и предотвращает образование рубцовой ткани.
- Укрепляющие упражнения: Постепенное введение силовых упражнений помогает восстановить мышечную силу и стабильность сустава. Упражнения могут включать использование эспандеров, гантелей и специальных тренажеров.
- Проприоцептивные упражнения: Эти упражнения направлены на улучшение координации и баланса, что особенно важно для предотвращения повторных травм.
Важно помнить, что реабилитация должна проходить под контролем квалифицированного специалиста, который сможет адаптировать программу в зависимости от индивидуальных особенностей пациента и степени травмы. Также следует учитывать, что каждый этап реабилитации должен быть тщательно спланирован и не должен вызывать болевых ощущений.
В заключение, успешная реабилитация после травм лучезапястного сустава требует времени, терпения и настойчивости. Следуя рекомендациям специалистов и выполняя все необходимые упражнения, пациенты могут вернуть своему суставу полную функциональность и избежать повторных травм в будущем.