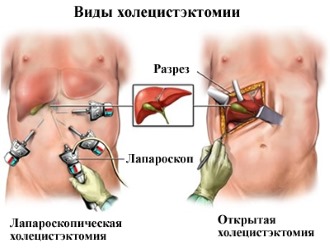
Операция по удалению желчного пузыря, или холецистэктомия, — распространенная процедура, необходимая при заболеваниях желчного пузыря, таких как холецистит и желчнокаменная болезнь. В статье рассмотрим виды холецистэктомии: лапароскопический и полостной методы, а также показания к операции, подготовку, процесс восстановления и стоимость процедуры в России и Украине. Эта информация будет полезна тем, кто готовится к операции, и их близким.
Показания
Холецистэктомия выполняется в следующих ситуациях.
| Желчнокаменная болезнь | Обострение, которое сопровождается сильными приступами боли, а также выраженными локальными или реактивными воспалительными процессами; размеры камней превышают 30 мм или более 15 мм – билирубиновые, если имеется хроническое заболевание печени, вызывающее увеличение уровня билирубина, оксалатные при подагре и других метаболических расстройствах; наличие множества камней (более 3). |
| Острый холецистит или длительное обострение хронической формы с гнойными процессами | При наличии рисков развития перитонита, сепсиса или некроза мягких тканей. |
| Полипоз | Ножка одного или нескольких полипов превышает 10 мм или менее 10 мм, но с множественными разветвлениями; ножка полипа соединяется или прорастает в кровеносные сосуды. |
| Холестероз | Представляет собой риск онкологических заболеваний; приводит к значительным гнойным процессам; слои холестерина растягивают стенки желчного пузыря, что затрудняет его сокращение – неравномерное растяжение стенок; не поддается консервативному лечению. |
Врачи подчеркивают, что операция по удалению желчного пузыря, известная как холецистэктомия, является распространенной и безопасной процедурой. Она показана при наличии желчнокаменной болезни, воспалительных процессах или других патологиях, которые могут угрожать здоровью пациента. Специалисты отмечают, что современные методы, такие как лапароскопическая холецистэктомия, минимизируют травматичность и сокращают время восстановления.
После операции пациенты могут испытывать изменения в пищеварении, однако большинство из них быстро адаптируются к новым условиям. Врачи рекомендуют соблюдать диету, избегая жирной и тяжелой пищи, чтобы предотвратить дискомфорт. Регулярные консультации с гастроэнтерологом помогут контролировать состояние и избежать возможных осложнений. В целом, операция по удалению желчного пузыря считается эффективным решением, позволяющим улучшить качество жизни пациентов.

Виды
По срочности проведения.
| Плановые | Эти операции заранее планируются с учетом всех требований к подготовке пациента; при выборе метода учитываются возможные противопоказания. |
| Внеплановые (экстренные) | Включают только самые необходимые этапы подготовки, без учета противопоказаний; проводятся исключительно в случае непосредственной угрозы жизни – например, при разрыве или перфорации желчного пузыря из-за камней, потере сознания от сильной боли или при движении крупных конкрементов. |
По способу проведения: открытая (полостная) и лапароскопическая.
Посмотрите видео о лапароскопии:
| Аспект | До операции | После операции |
|---|---|---|
| Цель | Диагностика, подготовка к операции, минимизация рисков. | Восстановление, предотвращение осложнений, адаптация к изменениям. |
| Питание | Диета с низким содержанием жиров, исключение продуктов, вызывающих приступы. | Постепенное расширение диеты, исключение жирной, жареной, острой пищи на первое время. Дробное питание. |
| Образ жизни | Избегание стрессов, умеренная физическая активность. | Постепенное возвращение к обычной активности, избегание тяжелых нагрузок в первые недели. |
| Медикаменты | Прием назначенных препаратов (спазмолитики, ферменты), антибиотики (при необходимости). | Обезболивающие, антибиотики (при необходимости), препараты для улучшения пищеварения (по назначению). |
| Ожидания | Избавление от боли и приступов, улучшение качества жизни. | Полное восстановление, отсутствие боли, возможные изменения в пищеварении. |
| Возможные риски/осложнения | Обострение холецистита, панкреатит, желтуха. | Кровотечение, инфекция, повреждение желчных протоков, синдром постхолецистэктомического синдрома. |
| Подготовка к операции | Обследования (УЗИ, анализы), консультация анестезиолога, отказ от еды и питья за 8-12 часов. | Уход за раной, контроль боли, ранняя активизация. |
| Восстановление | Нет. | Постепенное, от нескольких дней до нескольких недель, в зависимости от типа операции и индивидуальных особенностей. |
| Долгосрочные изменения | Нет. | Отсутствие желчного пузыря, возможные изменения в пищеварении (диарея, запоры), необходимость соблюдения диеты. |
Лапароскопия
Начинайте с приема 1 столовой ложки каждые 15 минут после завершения действия анестезии, при условии, что нет признаков тошноты. Если тошнота отсутствует, постепенно увеличивайте объем до тех пор, пока не утолите жажду. Спустя 18-24 часа можно вводить легкие бульоны. Через 26-30 часов разрешаются нежирные супы, пюре и жидкие молочные каши на обезжиренном молоке. Не разбавляйте молоко водой, чтобы избежать диареи. Чередуйте с неконцентрированными киселями. Через 72 часа можно разнообразить рацион куриным или рыбным протертым филе, супами-пюре, небольшими тефтелями и паровыми котлетами, заменяя лук и чеснок зеленью. Не добавляйте соль.
Выписка возможна через 3-5 дней.

Полостная (открытая)
После операции на брюшной полости
Разрез длиной 15-18 см выполняется по центру живота, начиная от пупка и заканчивая солнечным сплетением. Обычно такая процедура осуществляется в экстренном порядке. Если имеются противопоказания, такие как острая почечная или печеночная недостаточность, а также компенсаторные состояния (например, цирроз печени или анатомические особенности, затрудняющие лапароскопию), то операция может быть запланирована заранее.
Для успешного выполнения операции необходимо оставить запас разреза в 2-3 см. При этом учитываются: состояние мышц брюшного пресса, толщина жировых отложений, размеры желчного пузыря, количество и размер конкрементов, наличие гноя, а также состояние стенок желчного пузыря — при их тонкости существует риск разрыва, поэтому под них подлаживается марлевый тампон.
Этапы операции.
- Установка инфузии с общим наркозом.
- Надевание кислородной маски.
- Выполнение надреза.
- Фиксация краев разреза.
- Визуальный осмотр операционного поля.
- Клипирование желчевыводящих протоков и кровеносных сосудов.
- Удаление желчного пузыря.
- Проведение холангиографии.
- Наложение шва.
Отличается ли подготовка к лапароскопии и к полостной операции?

Подготовка к полостной операции
Перед хирургическим вмешательством необходимо пройти анализы
В случае экстренной операции выполняется экспресс-анализ крови и ультразвуковое исследование брюшной полости. Время подготовки может варьироваться от 15 до 60 минут в зависимости от срочности ситуации.
При плановом вмешательстве анализы обязательны, независимо от метода проведения.
Общий анализ крови позволяет выявить воспалительные процессы, уровень ядерных палочек указывает на возможное нагноение в желудочно-кишечном тракте, а количество эозинофилов и базофилов помогает определить аллергические реакции. Для женщин также проверяется уровень эстрогена. Реакция Вассермана используется для диагностики венерических заболеваний. Биохимический анализ крови включает определение трансаминаз, АСТ и макроэлементов.
Электрокардиограмма и УЗИ сердца, оценивающее фракцию сокращения, являются важными для анестезиолога.
Ультразвуковое исследование брюшной полости позволяет оценить размер и количество камней, а также состояние аппендикса и поджелудочной железы. Плохое состояние этих органов может свидетельствовать о воспалении мягких тканей шва. МСКТ брюшной полости помогает определить плотность конкрементов и состояние стенок желчного пузыря.
Коагулограмма показывает уровень свёртываемости крови.
От пациента требуется соблюдать специальную диету, состоящую из каш, фруктов и овощей, а также блюд, приготовленных на пару или в духовке. Рекомендуются нежирные сорта мяса и рыбы, а также печень. В последние три дня перед операцией следует употреблять блюда с рисом, гречкой, пшеном и свёклой, а на утро – творог. Диету нужно начинать соблюдать заранее: для лапароскопии – за 7-10 дней, для плановой полостной операции – не менее чем за месяц.
При любой плановой операции рекомендуется два дня покоя, чтобы мышцы брюшного пресса расслабились. Напряжение мышц может привести к образованию грыжи. В течение 5-7 дней полезно принимать ванны с травами, чередуя ромашку и хвою для дезинфекции и витаминизации кожи. Перед полостной операцией полезно увеличить потребление моркови и пшена, а также готовить отвары из зверобоя и ромашки: на 200 мл кипятка добавьте 0,5 ч. л. зверобоя и 1 ч. л. ромашки, доведите до кипения, дайте остыть, процедите и выпейте за один раз.
Подготовка к лапароскопии
Ромашка обладает успокаивающим, противовоспалительным, противоаллергенным и увлажняющим эффектом для кожи.
Перед лапароскопией рекомендуется обрабатывать кожу на ночь в течение недели. Для этого нужно взять 1 столовую ложку ромашки на 200 мл холодной воды и кипятить на водяной бане в течение 10 минут.
Полезно проводить успокаивающий массаж на ночь за 3-4 дня до процедуры, вне зависимости от метода. Массаж следует делать на ягодицах и спине, избегая стоп и шеи, чтобы не повысить внутричерепное давление.
За 4 часа до лапароскопии и за 12 часов до полостной операции не следует употреблять жидкости. Алкоголь лучше исключить за 3-4 дня до процедуры, независимо от её типа. Также необходимо очистить кишечник от каловых масс, для чего оптимально использовать порошок Фортранс. Принимать его нужно вечером и утром, если операция назначена до обеда, или ночью и поздним утром, если после. Время приёма уточнит хирург. Если слизистая разжижена, рекомендуется голодать в течение 36 часов.
Тонизирующие напитки.
- При лапароскопии: если артериальное давление повышенное – отказаться за 48 часов, при пониженном – за 12 часов.
- При полостной операции: повышенное давление – за 5-7 дней, пониженное – за 24 часа.
- При значительных отложениях целлюлита и повышенной потливости, независимо от типа операции: повышенное – за 10 дней, пониженное – за 3-5 дней с соблюдением покоя.
- Если ранее были серьезные травмы брюшной стенки, спортивная карьера или швы – необходимо соблюдать покой не менее 10 дней, это касается и напитков.
За 30-45 минут до начала операции внутримышечно вводится препарат, который снижает выработку адреналина для замедления кровотока. Это противопоказано при низком давлении и повышенной свёртываемости крови.
Важно! Если на коже есть растяжки или она сухая, обязательно используйте тонизирующие и витаминные маски в течение 10 дней и более. Здесь представлены общие рекомендации и этапы подготовки, которые могут значительно варьироваться в разных клиниках.
Реабилитация
Дополнительные медикаменты, как правило, назначаются после проведения полостной операции. В редких случаях могут возникнуть сильные боли, воспалительные процессы и нагноения после лапароскопического вмешательства.
| Антибиотики для профилактики или устранения внутренних нагноений | Рекомендуются цефалоспорины; при наличии аллергии – фторхинолоны; пенициллины следует применять только в крайних случаях. |
| Обезболивающие | При лапароскопии можно использовать анальгетики, если боли незначительные; после полостной операции или при сильных болях после лапароскопии – кетанов или кетарол дважды в день, не более 3-4 дней. |
| Гепатопротекторы | Назначаются исключительно на основании результатов биохимического анализа. |
Сравнение лапароскопии и полостной операции
Важно! Все препараты следует вводить внутримышечно в течение первых трех суток.
Независимо от типа операции, нельзя пить в течение 6 часов после окончания действия общего наркоза, можно смочить губы ватным тампоном. Не рекомендуется употреблять газированную воду. Оставьте рану открытой на 24 часа. Не вставайте в течение суток.
Полостная
Питье разрешается через 24 часа. Бульон можно вводить через 36-48 часов. Супы-пюре допускаются через 48 часов, каши – через 36, а кисели – через 48-72 часа. Разнообразить рацион можно спустя 4-5 дней. Вставать рекомендуется на 2-3 сутки.
Начинать передвижение следует в полусогнутом положении. Привыкать к физическим нагрузкам можно со второго месяца. Важно избегать переохлаждения и запаривания швов. Не стоит носить тесную и синтетическую одежду. Секс и серьезные физические нагрузки следует отложить до полного исчезновения болевых ощущений в области шва.
При повышенном артериальном давлении необходимо исключить алкоголь и тонизирующие напитки до полного заживления. Не рекомендуется использовать медицинские препараты, содержащие спирт, а также отвары из зверобоя, чистотела, мяты и валерьяны, так как это может привести к трещинам и нагноениям. Вместо этого лучше применять перекись водорода или хлоргексидин.
Народные средства не рекомендуются как антибиотики или для внутреннего применения, так как они могут значительно разжижать слизистую; для наружного использования они могут увеличить поры кожи. Гигиенические средства должны быть только антисептическими. Обрабатывать или мочить шов можно только после полного заживления.
Выписка из медицинского учреждения осуществляется через 10-14 дней.
Смотрите видео о питании без желчного пузыря:
Цены
Экстренные операции в полостях проводятся без оплаты как в России, так и в Украине.
Плановые хирургические вмешательства.
| Россия | Лапароскопические операции 40000-80000 руб. | Открытые операции – 20000-50000 руб. |
| Украина | Лапароскопия 25000-32000 грн. | Полостные операции – 9000-20000 грн. |
Финальная цена может значительно варьироваться в зависимости от наличия дополнительных услуг: базовый комплект медикаментов, включая набор для анестезии; опыт и квалификация хирурга; стоимость используемого оборудования; репутация клиники.
Заключение
- Удаление желчного пузыря осуществляется в тех случаях, когда консервативные методы не позволяют восстановить его нормальную функцию.
- Холецистэктомия делится на категории в зависимости от срочности и метода выполнения.
- Лапароскопическая операция менее инвазивна, однако имеет больше ограничений и не проводится в экстренном порядке.
В период восстановления особое внимание уделяется правильно составленному меню.
Посмотрите видео, чтобы узнать, какие последствия могут возникнуть после удаления желчного пузыря:
Осложнения после операции
Операция по удалению желчного пузыря, известная как холецистэктомия, является распространенной хирургической процедурой, которая может привести к различным осложнениям. Несмотря на то, что большинство пациентов восстанавливаются без серьезных проблем, важно быть осведомленным о возможных рисках и осложнениях, которые могут возникнуть после операции.
Одним из наиболее распространенных осложнений является инфекция в области хирургического вмешательства. Симптомы инфекции могут включать покраснение, отек, боль и выделения из раны. В таких случаях может потребоваться дополнительное лечение, включая антибиотики.
Еще одним возможным осложнением является кровотечение. Оно может произойти во время операции или в послеоперационный период. Если кровотечение значительное, может потребоваться повторная операция для его остановки.
Некоторые пациенты могут столкнуться с проблемами, связанными с желчными протоками. Это может проявляться в виде желчнокаменной болезни, когда камни образуются в желчных протоках после удаления желчного пузыря. В таких случаях может потребоваться дополнительное вмешательство для удаления камней.
Кроме того, существует риск развития синдрома постхолецистэктомии, который характеризуется болями в животе, диспепсией и другими желудочно-кишечными симптомами. Эти симптомы могут возникать из-за изменений в пищеварительном процессе после удаления желчного пузыря.
Также стоит отметить, что у некоторых пациентов может наблюдаться диарея или изменения в стуле, что связано с изменением потока желчи в кишечник. Эти симптомы обычно временные, но в редких случаях могут потребовать медицинского вмешательства.
Важно помнить, что риск осложнений может зависеть от различных факторов, включая общее состояние здоровья пациента, наличие сопутствующих заболеваний и опыт хирурга. Поэтому перед операцией рекомендуется обсудить все возможные риски и осложнения с врачом.
После операции пациенты должны внимательно следить за своим состоянием и сообщать врачу о любых необычных симптомах, таких как высокая температура, сильная боль или желтуха. Раннее выявление и лечение осложнений могут значительно улучшить прогноз и ускорить восстановление.
Питание после удаления желчного пузыря
Удаление желчного пузыря, или холецистэктомия, является распространенной хирургической процедурой, которая может быть необходима при наличии желчнокаменной болезни, воспалительных процессах или других патологиях. После операции важно правильно организовать питание, чтобы минимизировать риск осложнений и обеспечить нормальное функционирование пищеварительной системы.
В первые дни после операции рекомендуется придерживаться строгой диеты. В это время следует избегать тяжелой, жирной и острой пищи. Основное внимание следует уделить легким и легко усваиваемым продуктам. Рекомендуется употреблять:
- Бульоны и супы на нежирном мясном или овощном бульоне;
- Пюрированные овощи и картофель;
- Каши на воде (овсянка, гречка, рис);
- Нежирные сорта мяса и рыбы, приготовленные на пару или отварные;
- Нежирные молочные продукты (йогурты, творог);
- Фрукты в пюрированном виде или запеченные.
По мере восстановления, примерно через неделю после операции, можно постепенно вводить в рацион более разнообразные продукты. Однако следует помнить о некоторых принципах:
- Частота приемов пищи: Рекомендуется есть небольшими порциями 5-6 раз в день. Это поможет избежать перегрузки пищеварительной системы и улучшит усвоение питательных веществ.
- Избегание жирной пищи: Жирные продукты могут вызывать дискомфорт и расстройства пищеварения, так как желчный пузырь больше не будет хранить желчь, необходимую для переваривания жиров.
- Употребление клетчатки: Включение в рацион овощей, фруктов и цельнозерновых продуктов поможет поддерживать нормальную работу кишечника и предотвратить запоры.
- Ограничение сахара и сладостей: Избыточное потребление сахара может привести к увеличению веса и другим метаболическим проблемам, что нежелательно после операции.
Некоторые продукты, которые стоит исключить или ограничить в своем рационе:
- Жирные мясные продукты (сало, колбасы, жирные сорта мяса);
- Молочные продукты с высоким содержанием жира (сливки, жирный сыр);
- Острые и жареные блюда;
- Копчености и консервы;
- Алкоголь и газированные напитки.
Важно помнить, что каждый организм индивидуален, и реакция на определенные продукты может различаться. Поэтому рекомендуется вести дневник питания, чтобы отслеживать, какие продукты вызывают дискомфорт. Также стоит проконсультироваться с врачом или диетологом для составления персонализированного плана питания.
В заключение, правильное питание после удаления желчного пузыря играет ключевую роль в восстановлении и поддержании здоровья. Соблюдение рекомендаций по диете поможет избежать осложнений и обеспечит комфортное пищеварение в будущем.
Прогноз и качество жизни после операции
Удаление желчного пузыря, или холецистэктомия, является одной из наиболее распространенных хирургических процедур, проводимых для лечения заболеваний желчного пузыря, таких как желчнокаменная болезнь, холецистит и другие патологии. После операции пациенты часто задаются вопросом о том, как изменится их качество жизни и какой прогноз на будущее.
В большинстве случаев, после удаления желчного пузыря, пациенты могут ожидать значительное улучшение состояния здоровья. Основные симптомы, связанные с заболеваниями желчного пузыря, такие как боли в правом подреберье, диспепсия и желтуха, обычно исчезают. Однако важно понимать, что процесс восстановления и адаптации организма может занять некоторое время.
После операции многие пациенты могут испытывать изменения в пищеварении. Желчный пузырь играет роль в хранении и концентрации желчи, которая необходима для переваривания жиров. После его удаления желчь будет поступать непосредственно из печени в тонкий кишечник, что может привести к некоторым изменениям в пищеварении. У некоторых людей могут возникнуть такие симптомы, как диарея, вздутие живота или дискомфорт после употребления жирной пищи. Эти симптомы, как правило, временные и могут быть облегчены изменением диеты и приемом специальных препаратов.
Для улучшения качества жизни после операции рекомендуется следовать определенным рекомендациям. Важно соблюдать сбалансированную диету, богатую клетчаткой, и избегать жирной, жареной и острой пищи. Регулярные физические нагрузки также способствуют улучшению пищеварения и общему состоянию здоровья. Врач может порекомендовать специальные упражнения и режим питания, которые помогут организму адаптироваться к новым условиям.
Прогноз после удаления желчного пузыря в целом благоприятный. Большинство пациентов возвращаются к нормальной жизни в течение нескольких недель после операции. Однако, как и при любой хирургической процедуре, существуют риски и возможные осложнения, такие как инфекции, кровотечения или повреждение соседних органов. Поэтому важно следовать рекомендациям врача и проходить регулярные осмотры для контроля состояния здоровья.
В заключение, удаление желчного пузыря может значительно улучшить качество жизни пациентов, страдающих от заболеваний этого органа. С правильным подходом к восстановлению и изменению образа жизни, большинство людей могут вести активную и полноценную жизнь после операции.