Удаление желчного пузыря, или холецистэктомия, — распространенная хирургическая процедура, необходимая при заболеваниях, таких как желчнокаменная болезнь и холецистит. В статье рассмотрим основные причины для удаления желчного пузыря, виды операций и важные аспекты реабилитации после вмешательства. Эти сведения помогут читателям лучше ориентироваться в ситуации, если им или их близким предстоит такая операция, и подготовиться к возможным последствиям.
Когда требуется операция
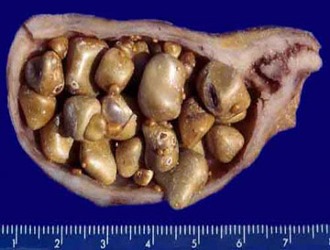
Камни могут достигать значительных размеров
Хирургическое вмешательство рекомендуется пациентам в следующих ситуациях:
- если у пациента диагностирована желчнокаменная болезнь: камни большие и не поддаются растворению;
- если воспаление желчного пузыря протекает в острой или хронической форме;
- если установлен диагноз холестероз;
- если наблюдаются нарушения в желчевыведении;
- если обнаружены полипы;
- если у пациента возникают тошнота или рвота, а также постоянные боли, связанные с нарушениями работы желчного пузыря;
- желчные колики.
Если у пациента обнаружены камни, удаление органа становится необходимым, если конкременты невозможно растворить. Их присутствие может привести к серьезным последствиям, включая перфорацию и перитонит. Камни могут блокировать желчные протоки, что может вызвать развитие панкреатита.
Заболевание может протекать без выраженной симптоматики. Однако постоянная тяжесть в правом подреберье и различные диспепсические расстройства могут стать основанием для удаления органа. В противном случае существует риск возникновения серьезных осложнений, таких как гемолитическая анемия, воспаление стенок пузыря и кальциноз.
При наличии полипов операция является обязательной, так как существует высокий риск развития злокачественных опухолей.
Удаление желчного пузыря, или холецистэктомия, является распространенной хирургической процедурой, которая проводится по различным причинам. Врачи отмечают, что наиболее частыми показаниями к операции являются наличие желчных камней, хронический холецистит и острые воспалительные процессы. Эти состояния могут вызывать сильные боли, нарушения пищеварения и даже серьезные осложнения, такие как панкреатит.
После удаления желчного пузыря пациенты могут столкнуться с изменениями в пищеварении, так как желчь больше не накапливается, а поступает в кишечник в меньших количествах. Это может привести к диарее, вздутию и другим расстройствам. Однако большинство людей адаптируются к новым условиям, и с течением времени симптомы, как правило, уменьшаются. Врачи подчеркивают важность соблюдения диеты и режима питания после операции, что помогает минимизировать возможные негативные последствия и улучшить качество жизни.
https://youtube.com/watch?v=GWUAkw-I18I
Виды и особенности
Типы операций
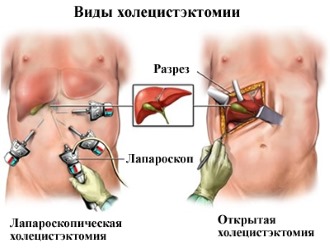
Хирургические процедуры могут выполняться как открытым методом, так и с применением малоинвазивных технологий, среди которых выделяется лапароскопия.
| Причины удаления желчного пузыря (холецистэктомии) | Краткое описание причины | Возможные последствия операции (холецистэктомии) |
|---|---|---|
| Желчнокаменная болезнь (холелитиаз) | Образование камней в желчном пузыре, вызывающих боль, воспаление и другие осложнения. | Краткосрочные: Боль в месте операции, тошнота, рвота, вздутие живота, диарея. Долгосрочные: Постхолецистэктомический синдром (ПХЭС), включающий диспепсию, диарею, боли в животе, рефлюкс. Редко – повреждение желчных протоков, кровотечение, инфекция. |
| Острый холецистит | Воспаление желчного пузыря, часто вызванное закупоркой желчного протока камнем. | См. выше. Дополнительно: риск развития абсцесса или перфорации желчного пузыря, что может потребовать более сложной операции и увеличить риск осложнений. |
| Хронический холецистит | Длительное воспаление желчного пузыря, часто связанное с наличием камней, приводящее к утолщению стенок и нарушению функции. | См. выше. Симптомы ПХЭС могут быть более выраженными, так как организм уже адаптировался к хроническому воспалению. |
| Полипы желчного пузыря | Новообразования на внутренней стенке желчного пузыря. Удаление рекомендуется при больших размерах или быстром росте из-за риска злокачественного перерождения. | См. выше. В случае злокачественного перерождения могут потребоваться дополнительные методы лечения (химиотерапия, лучевая терапия). |
| Опухоли желчного пузыря | Злокачественные новообразования желчного пузыря. Удаление является основным методом лечения. | См. выше. Прогноз зависит от стадии опухоли. Могут потребоваться дополнительные методы лечения (химиотерапия, лучевая терапия). |
| Билиарный панкреатит | Воспаление поджелудочной железы, вызванное миграцией камней из желчного пузыря в общий желчный проток. | См. выше. Операция направлена на предотвращение повторных приступов панкреатита. Могут потребоваться дополнительные меры для лечения панкреатита. |
| Дисфункция желчного пузыря (билиарная дискинезия) | Нарушение моторики желчного пузыря без наличия камней, вызывающее симптомы, схожие с желчнокаменной болезнью. | См. выше. Эффективность операции при дисфункции может быть менее предсказуемой, чем при наличии камней. |
Лапароскопия
Это признанный стандарт хирургического вмешательства, который все чаще применяется в медицинской практике. Операция назначается пациентам с различными острыми воспалительными заболеваниями, наличием камней в органах или при хроническом холецистите.
Данный метод является наименее травматичным и выполняется под общим наркозом. После операции пациенты быстро восстанавливаются, практически не ощущают боли и могут покинуть больницу уже через три дня, возвращаясь к привычному и здоровому образу жизни.
Процесс операции делится на несколько этапов.
- Пациенту вводят общий наркоз.
- Хирург выполняет три небольших прокола в области живота. Через эти отверстия вводятся инструменты, которые позволяют быстро провести удаление, включая манипуляторы, микрокамеру и троакары.
- Для улучшения видимости в брюшную полость подается углекислый газ с помощью специального устройства.
- Затем хирург выполняет клипирование и пересекает все протоки и артерии, ведущие к больному желчному пузырю.
- Орган удаляется, после чего отверстия зашиваются.
Операция занимает около часа, однако в сложных случаях может длиться до двух часов. После вмешательства пациенту устанавливают дренаж для отведения жидкости, образующейся после удаления. Трубка удаляется через два дня, и пациента выписывают домой.
Смотрите видео о лапароскопии:
https://youtube.com/watch?v=0mvEQugy8ek
Полостная операция
Данный метод заключается в удалении органа через разрез, выполненный по средней линии живота или с использованием косых разрезов в области реберной дуги.
Такой подход предоставляет хирургу возможность получить полный доступ к органу и его протокам, что позволяет тщательно их исследовать и прощупать. Операция рекомендуется в случаях, когда наблюдаются серьезные воспалительные процессы, сложные поражения желчевыводящих путей или перитонит.
К недостаткам этого метода можно отнести:
- значительное травмирование тканей;
- длительное заживление раны;
- болезненные ощущения;
- более продолжительный период восстановления.
Если операция проходит с осложнениями, существует риск возникновения нарушений в функционировании внутренних органов и желудочно-кишечного тракта.
Процесс операции включает несколько ключевых этапов:
- Выполняется разрез стенки живота, после чего осуществляется осмотр пораженного органа.
- Желчные протоки и артерии, которые обеспечивают орган кровью, клопируются или перевязываются.
- Далее орган отделяется и извлекается из брюшной полости, после чего проводится обработка его ложа.
- Устанавливаются дренажи, и производится ушивание.
Есть ли отличия в подготовке к операциям
Подготовка к любой операции проходит по единому алгоритму. Важно следовать указаниям вашего врача.
Независимо от выбранного метода удаления, подготовительные мероприятия играют ключевую роль и аналогичны тем, что проводятся перед операцией. Пациенту необходимо пройти ряд диагностических обследований:
- сдать анализ мочи;
- пройти биохимический и общий анализы крови;
- сдать тесты на сифилис и гепатит;
- сделать УЗИ органов брюшной полости;
- пройти флюорографию легких;
- выполнить ЭКГ;
- в случае выявления отклонений, может быть назначена колоноскопия или фиброгастроскопия.
В завершение пациент посещает терапевта, который, проанализировав все результаты обследований, выдает направление на операцию. В стационаре пациент уточняет дату своей госпитализации.
В больнице может быть проведено повторное обследование крови, назначена ЭКГ, а при наличии сложных патологий — повторное УЗИ. После этого устанавливается дата операции.
За 6 часов до хирургического вмешательства необходимо полностью отказаться от пищи и жидкости. За несколько часов до операции пациенту назначают очистительную клизму.
https://youtube.com/watch?v=-6QOC21Yimo
Реабилитация
Подготовьтесь к тому, что вашему организму потребуется время для адаптации к новому образу жизни.
После лапароскопической операции пациента обычно выписывают через 3-5 дней. В случае открытой хирургии срок пребывания в больнице может достигать 2 недель. При условии соблюдения всех рекомендаций по реабилитации, полное восстановление трудоспособности происходит в течение 1-2 месяцев.
Медикаментозная реабилитация
Для предотвращения возникновения различных осложнений после хирургического вмешательства назначается ряд медикаментов.
После удаления желчного пузыря в двенадцатиперстную кишку может происходить неконтролируемый выброс желчи и желудочного содержимого, что увеличивает вероятность развития дуодено-гастрального рефлюкса. В связи с этим рекомендуется принимать Мотилиум три раза в день перед едой.
Если у пациента наблюдаются эрозии, боли или изжога, следует назначить антисекреторные препараты. Оптимальным вариантом в данном случае станет Омепразол. При наличии изжоги, болей и дискомфорта также рекомендуется использовать антациды, такие как Ренни, Алмагель или Маалокс.
Диета после операции
После хирургического вмешательства особое внимание следует уделить питанию. Пациентам рекомендуется соблюдать диету номер 5. Из рациона необходимо убрать все жареные, соленые, жирные, маринованные и копченые блюда.
Предпочтение отдается отварным, тушеным и запеченным продуктам. Необходимо исключить такие ингредиенты, как масло, сметана, майонез, яйца и сдоба. Питаться следует до пяти раз в день, каждые три часа, небольшими порциями.
Дальнейшее питание
Постепенно можно начинать вводить в рацион продукты с более высоким содержанием жира. Питание должно оставаться частым, до 5-6 раз в день. Важно начать употребление рыбы, а также мяса курицы и индейки. На начальном этапе эти продукты следует готовить на пару, отваривать или запекать.
Рацион можно постепенно расширять. Для улучшения пищеварения в течение 2-3 месяцев рекомендуется пройти курс приема ферментов, таких как Панкреатин, Мезим или Фестал.
| Разрешенные продукты | * овощные бульоны; * овощи; * некислые фрукты и ягоды; * морская рыба; * диетическое мясо; * кефир; * йогурт; * ряженка; * растительное масло. |
| Запрещенные продукты | * газированные напитки; * алкоголь; * кофе; * копчености и соленые блюда; * маринады; * сало; * маргарин; * бобовые; * селедка; * консервы. |
Посмотрите видео о правильном питании после холецистэктомии:
Гимнастика
После операции пациенту рекомендуется выполнять специальный комплекс упражнений. Каждый день следует заниматься физической активностью, направленной на укрепление мышц живота. К таким упражнениям можно отнести «велосипед» и «ножницы».
Важно ежедневно совершать продолжительные прогулки. Каждое утро полезно уделять время дыхательной гимнастике.
Цены
При плановом назначении операции ее цена варьируется в зависимости от выбранной техники выполнения.
В России лапароскопическая операция обойдется примерно в 50-70 тысяч рублей. В Украине же цена составляет около 25-30 тысяч рублей.
Последствия операции
Обязательно делитесь с врачом своими ощущениями, это может помочь своевременно выявить возможные последствия.
Хотя осложнения случаются нечасто, они все же возможны. Особенно если у пациента имеются предшествующие заболевания или серьезные повреждения органов и желчевыводящих путей, существует вероятность развития следующих состояний:
- повреждение желчных протоков после операции;
- гастрит;
- затруднения с заживлением шва;
- образование абсцессов;
- утечка желчи;
- панкреатит.
Заключение
Лапароскопия обладает множеством преимуществ по сравнению с традиционными полостными операциями. Успех удаления желчного пузыря во многом зависит от соблюдения всех рекомендаций. Ключевым моментом является правильная подготовка к процедуре.
После операции необходимо принимать все прописанные врачом медикаменты, внимательно следить за своим рационом и выполнять рекомендованные физические упражнения.
Показания к удалению желчного пузыря
Удаление желчного пузыря, или холецистэктомия, является распространенной хирургической процедурой, которая проводится по ряду медицинских показаний. Основной причиной для удаления желчного пузыря являются желчные камни, которые могут вызывать различные осложнения. Однако существует и ряд других показаний, которые могут потребовать хирургического вмешательства.
Одним из основных показаний к удалению желчного пузыря является холецистит — воспаление желчного пузыря, которое может быть острым или хроническим. Острый холецистит часто сопровождается сильной болью в правом подреберье, лихорадкой и тошнотой. Если консервативное лечение не приносит результатов, может потребоваться операция.
Хронический холецистит также может стать причиной удаления желчного пузыря, особенно если пациент испытывает регулярные приступы боли и дискомфорта. В таких случаях операция может значительно улучшить качество жизни пациента.
Кроме того, желчные камни могут привести к более серьезным осложнениям, таким как панкреатит — воспаление поджелудочной железы, которое может возникнуть, если камни блокируют общий желчный проток. В таких случаях удаление желчного пузыря может быть необходимым для предотвращения дальнейших осложнений.
Другими показаниями к операции могут быть полипы желчного пузыря, которые могут иметь потенциально злокачественный характер, а также рак желчного пузыря. В таких случаях удаление органа является важным шагом в лечении и предотвращении распространения заболевания.
Также стоит отметить, что в некоторых случаях желчный пузырь может быть удален в рамках других хирургических вмешательств, например, при операции на органах брюшной полости, если это необходимо для обеспечения доступа к другим органам или для предотвращения осложнений.
Важно понимать, что решение об удалении желчного пузыря принимается на основе комплексной оценки состояния пациента, его истории болезни и результатов обследования. Холецистэктомия может быть выполнена как открытым, так и лапароскопическим методом, и выбор метода зависит от конкретной клинической ситуации и состояния пациента.
Осложнения после операции
Удаление желчного пузыря, или холецистэктомия, является распространенной хирургической процедурой, которая может привести к различным осложнениям. Хотя большинство пациентов восстанавливаются без серьезных проблем, важно быть осведомленным о возможных рисках и последствиях, связанных с этой операцией.
Одним из наиболее распространенных осложнений после удаления желчного пузыря является боль в животе. Пациенты могут испытывать дискомфорт в области правого подреберья, который может сохраняться в течение нескольких недель или даже месяцев после операции. Это может быть связано с изменениями в пищеварении и адаптацией организма к отсутствию желчного пузыря.
Другим возможным осложнением является диарея. После удаления желчного пузыря желчь, которая обычно хранится в пузыре, начинает поступать в кишечник напрямую из печени. Это может привести к увеличению количества желчи в кишечнике, что иногда вызывает диарею. У некоторых пациентов это состояние может быть временным, в то время как у других может сохраняться на длительный срок.
Инфекция – еще одно потенциальное осложнение. Хотя риск инфекций после лапароскопической холецистэктомии невелик, он все же существует. Инфекция может развиться в области разрезов или в брюшной полости. Симптомы инфекции могут включать лихорадку, покраснение и отек в области разреза, а также усиление боли.
Также стоит упомянуть о повреждении соседних органов. В редких случаях во время операции может произойти случайное повреждение желчных протоков, печени или кишечника. Это может привести к серьезным последствиям и потребовать дополнительных хирургических вмешательств.
Некоторые пациенты могут столкнуться с синдромом постхолецистэктомии, который включает в себя набор симптомов, таких как боль в животе, диспепсия и изменения в пищеварении. Этот синдром может возникнуть из-за изменений в желчном потоке и требует дальнейшего обследования и лечения.
Наконец, важно отметить, что психологические аспекты также могут играть роль в восстановлении после операции. Некоторые пациенты могут испытывать тревогу или депрессию, связанные с изменениями в своем здоровье и образе жизни после удаления желчного пузыря.
В целом, хотя удаление желчного пузыря может привести к различным осложнениям, большинство из них можно успешно контролировать и лечить. Важно следовать рекомендациям врача и сообщать о любых необычных симптомах, чтобы минимизировать риски и обеспечить успешное восстановление.
Психологические аспекты и адаптация после удаления
Удаление желчного пузыря, или холецистэктомия, может оказать значительное влияние не только на физическое состояние пациента, но и на его психологическое здоровье. Понимание этих аспектов важно для успешной адаптации после операции.
Во-первых, многие пациенты испытывают страх и тревогу перед операцией. Эти чувства могут быть вызваны не только самой процедурой, но и неопределенностью относительно будущего состояния здоровья. После операции у некоторых людей могут возникнуть депрессивные настроения, особенно если они не были готовы к изменениям в своем образе жизни и привычках питания.
Во-вторых, изменения в пищеварительной системе после удаления желчного пузыря могут привести к новым физическим ощущениям, которые также могут вызывать беспокойство. Например, пациенты могут столкнуться с диареей, вздутием живота или другими расстройствами пищеварения. Эти симптомы могут быть временными, но их наличие может усиливать страхи и сомнения относительно здоровья.
Адаптация к жизни без желчного пузыря требует времени и терпения. Важно понимать, что организм может нуждаться в периоде восстановления, и изменения в диете могут стать необходимыми. Пациентам рекомендуется постепенно вводить новые продукты в рацион, избегая жирной и тяжелой пищи, чтобы минимизировать дискомфорт и улучшить пищеварение.
Психологическая поддержка также играет важную роль в процессе адаптации. Общение с другими людьми, перенесшими подобную операцию, может помочь справиться с тревогой и получить полезные советы. Профессиональная помощь психолога или психотерапевта может быть полезной для тех, кто испытывает сильные эмоциональные переживания или трудности в адаптации.
Кроме того, важно развивать позитивный настрой и фокусироваться на том, что операция может улучшить качество жизни. Многие пациенты отмечают, что после удаления желчного пузыря они чувствуют себя лучше, так как избавляются от болей и дискомфорта, связанных с желчнокаменной болезнью.
В заключение, психологические аспекты после удаления желчного пузыря являются важной частью процесса восстановления. Понимание и принятие изменений, поддержка со стороны близких и профессионалов, а также активное участие в своем восстановлении помогут пациентам успешно адаптироваться к новой жизни.