Радикулит — это заболевание, которое затрагивает корешки спинномозговых нервов, вызывая болевые ощущения и дискомфорт в различных частях тела. Важно понимать, что радикулит может быть как следствием остеохондроза, так и результатом других заболеваний, что делает его диагностику и лечение актуальными вопросами для многих людей. В этой статье мы рассмотрим причины, симптомы, методы диагностики и лечения радикулита, а также дадим рекомендации по профилактике, что поможет читателям лучше понять это заболевание и принять меры для его предотвращения.
Суть корешкового синдрома и причины его возникновения
Что такое радикулит?
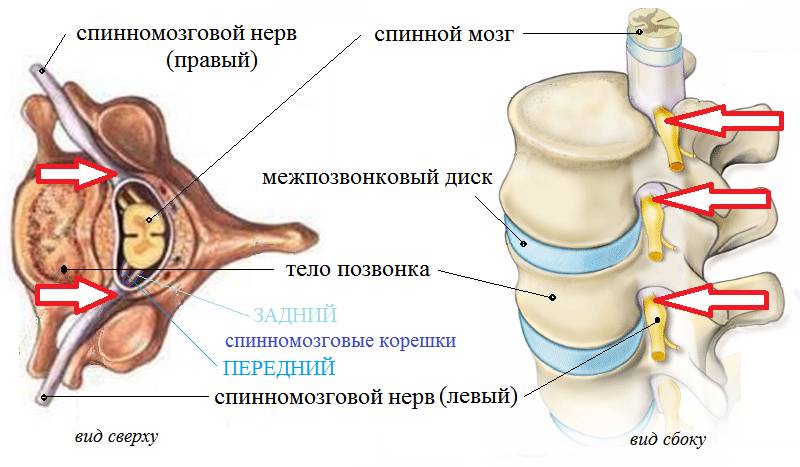
Радикулит — это воспаление передних и задних корешков спинномозговых нервов, вызванное воспалительными или компрессионными процессами. Это состояние начинается в области соединения корешков (на изображении ниже указано стрелками).
Из спинного мозга выходят 31 (32) пара спинальных нервов через фораминальные отверстия.
Чаще всего поражается один нерв, но иногда могут быть затронуты пара нервов или соседние нервы с одной стороны позвоночника.
На сегодняшний день к причинам корешкового синдрома относят различные дегенеративно-дистрофические изменения в позвоночнике:
- остеохондроз, проявляющийся в виде грыжи межпозвонкового диска, значительного уменьшения его высоты или образования остеофитов;
- деформирующий спондилоартроз или спондилолистез;
- привычное боковое смещение позвонка;
- осложнения после перелома тела позвонка;
- опухолевые процессы.
Радикулопатия часто является осложнением инфекционных заболеваний, таких как грипп, туберкулез, остеомиелит и сифилис.
К причинам радикулита также относятся ревматизм, бруцеллез, клещевой энцефалит и хронический цереброспинальный лептоменингит.
Важно. Многие путают радикулит с люмбаго. Однако причины этого типа дорсалгии отличаются и более «обычны». К ним относятся поднятие тяжестей, переохлаждение, перенапряжение мышц спины, резкие движения, спазмы мышц при травмах и токсические отравления.
В отличие от люмбаго, корешковый синдром не возникает мгновенно. Ему предшествует длительный патологический процесс.
Тем не менее, стоит помнить, что игнорирование люмбаго может привести к его трансформации в радикулопатию.
Врачи подчеркивают, что радикулит — это не самостоятельное заболевание, а симптом, возникающий при поражении корешков спинномозговых нервов. Чаще всего он проявляется болями в спине, которые могут иррадиировать в конечности. Специалисты отмечают, что причины радикулита могут быть разнообразными: остеохондроз, грыжи межпозвоночных дисков, травмы и воспалительные процессы. Важно, что своевременная диагностика и лечение могут значительно улучшить качество жизни пациента. Врачи рекомендуют комплексный подход, включающий медикаментозную терапию, физиотерапию и, в некоторых случаях, хирургическое вмешательство. Также они акцентируют внимание на необходимости профилактики, включая регулярные физические нагрузки и правильную осанку.

Классификация
В Международной классификации болезней десятого пересмотра (МКБ-10) радикулопатия обозначается кодом М54.1, а корешковый синдром, вызванный спондилезом, имеет код М47.2.
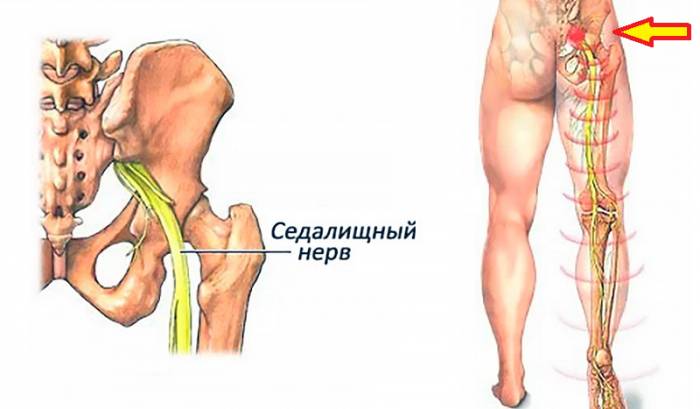
Ишиас, или боли вдоль седалищного нерва, часто возникает из-за хронического пояснично-крестцового радикулита.
При уточнении диагноза в медицинской документации к терминам «радикулопатия» или «радикулит» могут добавляться уточняющие прилагательные или приставки:
- по времени проявления – острый или хронический;
- по пораженному участку – радикулоневрит (воспаление оболочек корешков и нерва), менингорадикулит (воспаление внутриоболочечной части), миелополирадикулоневрит (воспаление оболочек и внутриоболочечной части);
- по локализации воспаленного нерва – шейный, шейно-грудной, грудопоясничный и пояснично-крестцовый.
Одной из распространенных причин радикулита является межпозвоночная грыжа. Для таких случаев используется термин – дискогенный корешковый синдром (лат. discogena). В МКБ-10 радикулит в шейном отделе имеет код М50.1, а в поясничном или других отделах – М51.1.
Дискогенный радикулит в пояснично-крестцовой области, сопровождающийся болями вдоль седалищного нерва (как показано на рисунке выше), также обозначается кодом М51.1.
| Параметр | Описание | Рекомендации |
|---|---|---|
| Симптомы | Боль в спине, онемение, слабость в конечностях | Обратиться к врачу, избегать тяжелых нагрузок |
| Причины | Остеохондроз, травмы, неправильная осанка | Поддерживать правильную осанку, заниматься спортом |
| Лечение | Медикаменты, физиотерапия, массаж | Следовать рекомендациям врача, выполнять упражнения |
Симптоматическая картина
Основным признаком радикулита является боль в пораженной области. Она проявляется резкими, периодическими болями, которые многие сравнивают с ударами электрическим током.
Со временем:
- боль может ослабевать, появляется онемение, покалывание и «бегание мурашек»;
- в зоне пораженного спинномозгового нерва чувствительность кожи – болевая, температурная и тактильная – может притупляться или полностью исчезать;
- по мере прогрессирования воспалительного процесса по нерву наблюдается слабость мышц и исчезновение рефлексов.
Через 2-3 недели после начала или обострения корешкового синдрома может развиться атрофия ослабленных мышц. Если радикулопатия инфекционная, возможно повышение местной и общей температуры тела.
Помимо боли и местных нарушений, другие проявления радикулопатии зависят от места поражения.
Типичные симптомы и признаки радикулита:
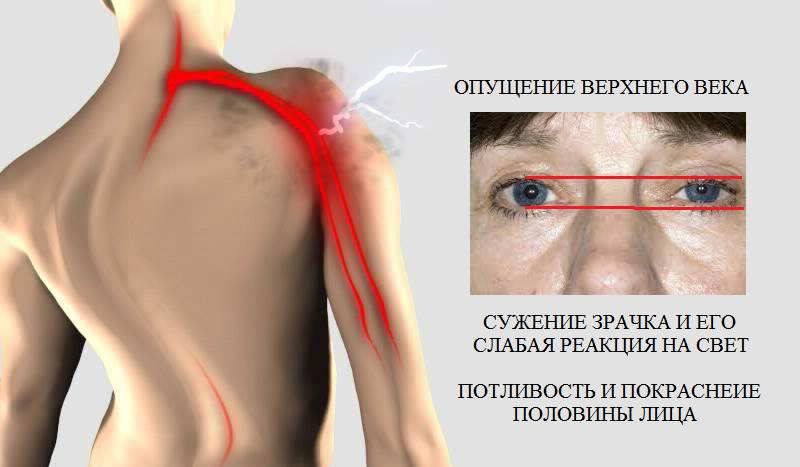
- При патологических процессах в шейном отделе чаще всего затрагиваются 5-8 спинномозговых нервов. Болевой синдром может распространяться на затылок, верхнюю часть грудной клетки, лопатку и плечо. Человек испытывает трудности при повороте головы в сторону боли и наклоне назад. Возможны кривошея, онемение и слабость мелкой моторики кисти. Проверка рефлексов поможет определить, какие корешки воспалены. Проблемы с 5 и 6 нервами снижают бицепс-рефлекс, а с 7 и 8 – трицепс-рефлекс. Воспаление 8-го шейного нерва может проявляться сухостью и мраморностью кожи, а также холодной кистью.
Одним из признаков шейно-грудной радикулопатии (C8) является синдром Бернара-Горнера.
-
Радикулопатия грудных корешков и спинномозговых нервов встречается реже и обычно является следствием опоясывающего лишая. Остеохондроз занимает второе место среди причин. Боль может иррадиировать в область между ребрами. Пациенты часто искривляют спину в сторону боли, поднимая одно плечо, и стараются сохранять это положение. Грудопоясничной радикулопатии свойственен симптом растяжения Нери – непроизвольная супинация кисти и предплечья, возникающая при пассивном сгибании руки со стороны поражения.
-
При пояснично-крестцовом радикулите пациенты часто принимают анталгические позы, что помогает снизить болевой синдром. Изменяется походка. Боль может усиливаться при чихании, кашле или резком приведении к себе больной ноги. Для проверки наличия пояснично-крестцового корешкового синдрома существует более 12 рефлекторных тестов. Вот два самых распространенных:
- симптом поклона – человек не может наклониться вперед из-за острой боли в ягодице и задней поверхности бедра;
- симптом Лангерса – лежащий на спине человек с прямыми ногами не может коснуться подбородком груди из-за прострела в пояснице.
При длительном течении пояснично-крестцового радикулита с частыми рецидивами кожа на пораженной ноге может стать мраморной, волосы на ней могут выпадать или расти более активно, она может быть холодной или, наоборот, потеть, а ногти могут покрываться черточками.
Внимание. Часто под поясничный или пояснично-крестцовый корешковый синдром могут маскироваться почечные колики. Однако у последних есть характерная особенность – наличие боли в паху и/или наружных половых органах.
Стандартным инструментальным методом для уточнения диагноза радикулопатии является рентгенография в двух проекциях – передней и боковой.
Тем не менее, в настоящее время врачи предпочитают использовать МРТ для получения информации. Хотя стоимость такого обследования значительно выше, его информативность во много раз превышает рентгенографию.

Что делать при радикулите
Схема терапии корешкового синдрома разрабатывается индивидуально с учетом причины, стадии заболевания и наличия сопутствующих болезней. В некоторых случаях прогноз на полное выздоровление может быть оптимистичным, в других — придется научиться жить с этой проблемой всю жизнь.
При крупных грыжах и запущенных стадиях с остеофитами рекомендуется хирургическое вмешательство.
Грыжевое выпячивание в шейном отделе требует срочной операции.
При первичном остром течении или рецидивирующих обострениях радикулопатии с выраженным болевым синдромом необходимо соблюдать постельный режим до исчезновения острых болей. В таких случаях назначаются новокаиновые блокады с добавлением витамина B12 и гидрокортизона.
Важно. Самостоятельное лечение наружными средствами и процедурами, направленными на прогревание пораженной области, строго не рекомендуется. Это может усугубить ситуацию и ускорить развитие воспалительных и дегенеративно-дистрофических процессов.
В остром периоде корешкового синдрома эффективно помогает местное «замораживание» хлорэтилом. Для улучшения сна может быть полезно капельное внутривенное введение смеси, содержащей димедрол, реланиум и эуфиллин.
При радикулопатии важно нормализовать вес и следить за суточным потреблением жидкости.
Вот что может помочь при хроническом радикулите:
- при первых признаках боли — нестероидные противовоспалительные средства;
- при сильных мышечных спазмах — миорелаксанты;
- курсовой прием венотонизирующих препаратов, таких как троксевазин (в таблетках и геле);
- иногда назначаются антигипоксические, дегидратирующие и антигистаминные препараты;
- ежедневные утренние зарядки и вечерние заминки, занятия плаванием два раза в неделю, специальные комплексы лечебной гимнастики и йоги (2-3 раза в неделю), пешие прогулки со скандинавскими палками (2-3 раза в неделю, минимум по 40-50 минут);
- массаж и некоторые методы мануальной терапии;
- физиотерапия, включая иглоукалывание, бальнео- и грязелечение;
- вытяжение (в некоторых случаях с осторожностью);
- периодическое ношение бандажа;
- использование удобной обуви.
Витамины при радикулите следует вводить инъекционно в область поражения. Врач может рекомендовать витамины группы В — тиамин (В1), адермин (В6), кобаламин (В12).
Инъекции проводятся через день. Сразу после укола рекомендуется сделать 15-20 минутный массаж, а затем полежать на коврике — аппликаторе Кузнецова (с металлическими иголками). После 12-15 сеансов необходимо сделать перерыв.
В заключительном видео данной статьи представлены физические упражнения от В. Дикуля, которые помогут облегчить корешковый болевой синдром средней интенсивности без применения таблеток.
Хотим подчеркнуть, что выполнять эти упражнения следует с амплитудой, которая не вызывает резких болей.

Частые вопросы
Какие симптомы обычно сопровождают радикулит?
Радикулит проявляется болями в спине, шее или пояснице. Он также может вызывать онемение, слабость и ограничение подвижности в пораженной области.
Каковы основные причины развития радикулита?
Ключевыми факторами, способствующими развитию радикулита, являются остеохондроз позвоночника, травмы, переохлаждение, чрезмерные физические нагрузки и возрастные изменения в структуре позвоночника.
Какие методы лечения радикулита существуют?
Терапия радикулита включает противовоспалительные средства, физиотерапию, массаж, физические упражнения, а в некоторых случаях — операцию.
Полезные советы
СОВЕТ №1
При радикулите важно обеспечить покой и избегать физических нагрузок, особенно тех, что нагружают спину. Это помогает снизить воспаление и облегчить боль.
СОВЕТ №2
Для облегчения дискомфорта при радикулите можно применять холодные и теплые компрессы на пораженной области. Холод уменьшает воспаление, а тепло расслабляет мышцы и снижает болевые ощущения.
СОВЕТ №3
Обязательно проконсультируйтесь с врачом для разработки индивидуального плана терапии. Он может включать физиотерапию, массаж, медикаменты или, в случае осложнений, хирургическое вмешательство.
Профилактика радикулита
Профилактика радикулита играет ключевую роль в снижении риска возникновения этого заболевания и улучшении качества жизни людей, предрасположенных к нему. Основные меры профилактики включают в себя правильный образ жизни, физическую активность, а также соблюдение ряда рекомендаций, направленных на поддержание здоровья позвоночника.
1. Поддержание физической активности. Регулярные физические упражнения помогают укрепить мышцы спины и живота, что способствует поддержанию правильной осанки и снижению нагрузки на позвоночник. Рекомендуются упражнения на растяжку, силовые тренировки и аэробные нагрузки, такие как плавание или ходьба. Важно избегать чрезмерных нагрузок и резких движений, которые могут привести к травмам.
2. Правильная осанка. Следует обращать внимание на осанку как при сидении, так и при стоянии. При длительной работе за компьютером важно использовать эргономичную мебель и делать перерывы для разминки. При подъеме тяжестей рекомендуется использовать ноги, а не спину, чтобы избежать перегрузки позвоночника.
3. Контроль веса. Избыточный вес создает дополнительную нагрузку на позвоночник и суставы, что может способствовать развитию радикулита. Поддержание здорового веса через сбалансированное питание и физическую активность поможет снизить риск возникновения заболевания.
4. Правильное питание. Рацион, богатый витаминами и минералами, особенно кальцием и витамином D, способствует укреплению костей и суставов. Важно включать в рацион продукты, содержащие омега-3 жирные кислоты, которые обладают противовоспалительными свойствами.
5. Избегание стрессов. Хронический стресс может приводить к мышечному напряжению и болям в спине. Методы релаксации, такие как йога, медитация и дыхательные практики, могут помочь снизить уровень стресса и улучшить общее самочувствие.
6. Регулярные медицинские осмотры. Профилактические осмотры у врача помогут выявить возможные проблемы с позвоночником на ранних стадиях. При наличии предрасположенности к радикулиту рекомендуется консультироваться с врачом о возможных мерах профилактики и лечения.
Следуя этим рекомендациям, можно значительно снизить риск развития радикулита и сохранить здоровье позвоночника на долгие годы.
Роль физической активности в лечении радикулита
Физическая активность играет ключевую роль в лечении радикулита, так как она способствует улучшению общего состояния пациента, укреплению мышечного корсета и снижению болевого синдрома. Однако важно понимать, что не всякая физическая активность будет полезна при этом заболевании. Необходимо учитывать индивидуальные особенности пациента, стадию заболевания и наличие сопутствующих заболеваний.
Одним из основных направлений физической активности при радикулите является лечебная физкультура (ЛФК). Комплекс упражнений, разработанный врачом-реабилитологом, может помочь в восстановлении подвижности, улучшении кровообращения и снятии напряжения в мышцах. Упражнения должны быть направлены на укрепление мышц спины, живота и шеи, что способствует поддержанию позвоночника в правильном положении и снижению нагрузки на нервные корешки.
Кроме того, важно учитывать, что физическая активность должна быть дозированной. Начинать следует с легких упражнений, постепенно увеличивая их интенсивность и продолжительность. Это может быть ходьба, плавание, занятия на тренажерах с низкой нагрузкой. Важно избегать резких движений и перегрузок, которые могут усугубить состояние.
Также полезными могут быть занятия йогой и пилатесом, которые помогают развивать гибкость, улучшать осанку и укреплять мышцы. Эти практики учат правильному дыханию и расслаблению, что также важно для снижения стресса и напряжения в организме.
Не менее важным аспектом является регулярность физических нагрузок. Для достижения положительного эффекта необходимо заниматься физической активностью не менее 3-4 раз в неделю. Это поможет не только улучшить состояние позвоночника, но и повысить общее качество жизни пациента.
Однако перед началом любых занятий физической активностью пациентам с радикулитом рекомендуется проконсультироваться с врачом. Специалист сможет оценить текущее состояние здоровья, определить допустимые нагрузки и дать рекомендации по выбору наиболее подходящих упражнений. В некоторых случаях может потребоваться индивидуальный подход, включая использование специальных тренажеров или методов физиотерапии.
Таким образом, физическая активность является важным компонентом комплексного лечения радикулита. Правильно подобранные упражнения помогут не только облегчить симптомы, но и предотвратить рецидивы заболевания, улучшая общее состояние здоровья пациента.
Современные исследования и перспективы лечения радикулита
Радикулит, как одно из наиболее распространенных заболеваний опорно-двигательного аппарата, привлекает внимание ученых и медицинских специалистов по всему миру. Современные исследования в этой области направлены на более глубокое понимание патогенеза заболевания, а также на разработку эффективных методов лечения и профилактики.
Одним из ключевых направлений исследований является изучение причин радикулита. На сегодняшний день установлено, что основными факторами, способствующими развитию радикулита, являются остеохондроз, межпозвоночные грыжи, травмы и воспалительные процессы. Ученые продолжают исследовать генетические и экологические факторы, которые могут предрасполагать к этому заболеванию.
В последние годы активно развиваются методы визуализации, такие как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ), которые позволяют более точно диагностировать радикулит и его причины. Эти технологии помогают выявить изменения в позвоночнике на ранних стадиях, что, в свою очередь, способствует более эффективному лечению.
Что касается лечения радикулита, то современные подходы включают как консервативные, так и хирургические методы. Консервативное лечение часто начинается с применения нестероидных противовоспалительных средств (НПВС), миорелаксантов и физиотерапии. Исследования показывают, что комбинированная терапия, включающая медикаменты и физическую реабилитацию, может значительно улучшить состояние пациентов.
В последние годы также наблюдается рост интереса к альтернативным методам лечения, таким как акупунктура, мануальная терапия и остеопатия. Исследования показывают, что эти методы могут быть эффективными в облегчении болевого синдрома и улучшении функционального состояния пациентов с радикулитом.
Хирургическое вмешательство рассматривается как крайняя мера, когда консервативные методы не приносят облегчения. Современные технологии, такие как минимально инвазивные операции, позволяют значительно снизить риски и сократить время восстановления пациентов.
Перспективы лечения радикулита также связаны с развитием новых фармакологических препаратов и методов терапии. Ведутся исследования по применению стволовых клеток и биологических препаратов, которые могут способствовать восстановлению поврежденных тканей и уменьшению воспалительных процессов.
Таким образом, современные исследования в области радикулита открывают новые горизонты для диагностики и лечения этого заболевания. С учетом индивидуальных особенностей каждого пациента, подходы к терапии становятся более персонализированными, что в конечном итоге способствует улучшению качества жизни людей, страдающих от радикулита.