Пояснично-крестцовый радикулит — это распространенное заболевание, которое вызывает значительный дискомфорт и ограничивает физическую активность. В данной статье мы рассмотрим основные симптомы этого недуга, а также его причины, что поможет читателям лучше понять свое состояние и своевременно обратиться за медицинской помощью. Знание признаков и факторов риска радикулита может сыграть ключевую роль в профилактике и лечении, что делает эту информацию особенно важной для всех, кто сталкивается с болями в пояснице и крестце.
Причины радикулитов
Современные медицинские исследования показывают, что радикулопатия в пояснично-крестцовом отделе позвоночника часто возникает из-за остеохондроза, спондилеза или спондилоартроза.
Избыточная масса тела снижает высоту межпозвоночного диска, что может привести к его протрузии и радикулиту.
К основным факторам, способствующим ущемлению и воспалению нервных корешков, относятся:
- чрезмерные физические нагрузки на позвоночник, как динамические, так и статические;
- неосторожное поднятие тяжестей, как однократное, так и многократное;
- частые резкие движения, включая повороты и наклоны;
- вертикальные сотрясения позвоночника;
- регулярные переохлаждения;
- долгое сидение на одном месте;
- недостаточная физическая активность;
- избыточный вес;
- заболевания, влияющие на обмен веществ, такие как диабет;
- нарушения осанки, включая гипо- и гиперлордоз, а также S-образный сколиоз;
- наследственная предрасположенность.
Важно отметить, что неправильное лечение перелома позвоночника или его частые травмы могут привести к развитию одного из видов дегенеративно-дистрофических заболеваний, которое быстро проявляется в виде радикулита.
Врачи отмечают, что пояснично-крестцовый радикулит является распространенной проблемой, затрагивающей множество пациентов. Основные симптомы включают резкую боль в пояснице, которая может иррадиировать в ноги, а также онемение и слабость в конечностях. Эти проявления часто возникают из-за компрессии нервных корешков, что может быть вызвано грыжей межпозвоночного диска, остеохондрозом или травмами. Врачи подчеркивают, что малоподвижный образ жизни и неправильная осанка также способствуют развитию заболевания. Профилактика включает регулярные физические нагрузки, поддержание правильной осанки и избегание чрезмерных нагрузок на позвоночник. Своевременное обращение к специалисту позволяет избежать осложнений и улучшить качество жизни пациентов.

Симптоматическая картина
При остеохондрозе, спондилезе или спондилоартрозе часто поражаются один или несколько соседних нервных корешков с одной стороны позвоночника.
В области поясницы могут возникать мышечные «зажимы» и триггерные точки при воспалении корешков.
| Симптомы | Основные причины | Рекомендации по лечению |
|---|---|---|
| Боль в пояснице | Межпозвоночные грыжи | Физиотерапия |
| Иррадиация боли в ногу | Остеохондроз | Обезболивающие препараты |
| Онемение или покалывание в ногах | Травмы позвоночника | Массаж и мануальная терапия |
| Ухудшение подвижности | Спинальные стриктуры | Упражнения для укрепления мышц спины |
| Мышечная слабость | Воспалительные заболевания | Хирургическое вмешательство (в редких случаях) |
Общие признаки
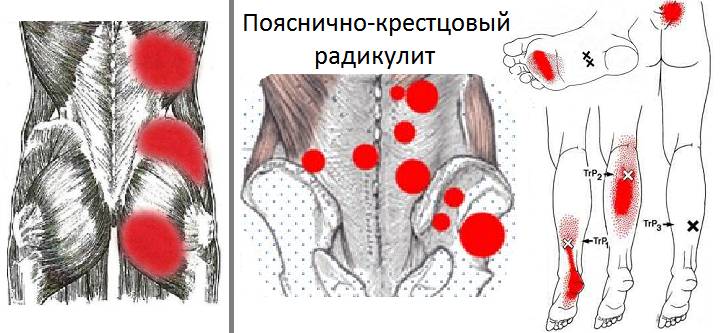
Радикулит крестцового или пояснично-крестцового отдела проявляется рядом характерных симптомов:
- ограничение подвижности в определённых сегментах позвоночника;
- искривление спины в сторону здоровой области;
- напряжение мышц, напоминающее камень;
- нарушения чувствительности кожи;
- возможный отёк одной из ног;
- болезненные ощущения при нажатии на точки Гара, Валле, Дежерина и Бехтерева;
- сглаживание подъягодичной складки с поражённой стороны;
- при переходе из положения лёжа в сидячее нога со стороны воспалённого корешка непроизвольно сгибается;
- при поднятии прямой «больной» ноги в положении лёжа усиливается боль;
- кашель, чихание или резкий наклон головы могут вызвать острую боль в пояснице;
- во время опроса выясняется, что в положении лёжа пациент непроизвольно сгибает ногу с поражённой стороны.
Важно! В период обострения радикулита пояснично-крестцового отдела физические упражнения выполнять нельзя. На этом этапе, согласно методическим рекомендациям ЛФК, можно использовать асану Шашанкасана (изображена на фото ниже). Эта поза поможет уменьшить болевые ощущения.
Поза Зайца (хатха-йога)

Отличительные особенности 3 болевых синдромов
На заметку. Радикулопатия, возникающая при остеохондрозе пояснично-крестцового отдела с преобладанием поражения нервных корешков в области крестца, называется ишиасом.
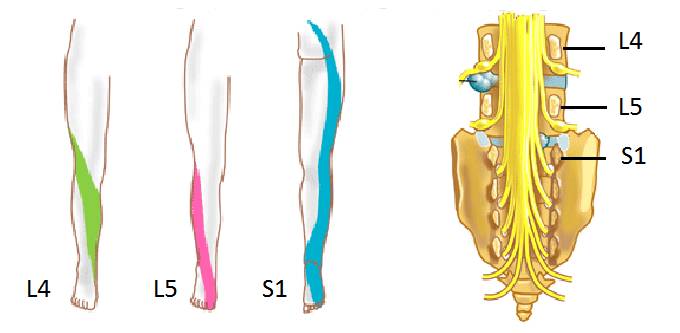
По характеру иррадиации боли в ногу можно определить, где именно возникла проблема в позвоночнике.
Для упрощения описания болевого синдрома в области перехода поясницы в крестец выделяют три основные группы:
- Люмбалгия. Боль подострая, охватывает всю нижнюю часть спины. Она появляется постепенно, нарастает и может длиться долго, чаще всего описывается как тупая. Болевые ощущения усиливаются при наклонах, поворотах, длительном сидении, стоянии и ходьбе. В положении лежа на спине с согнутой одной ногой боль может немного утихнуть или полностью исчезнуть.
- Люмбаго. Эта боль острая, с «простреливающими» или «кинжальными» ощущениями. Она возникает внезапно, часто после подъема тяжестей, поворота или наклона. Интенсивность боли может быть такой, что человек оказывается обездвиженным в той позе, в которой она проявилась.
- Люмбоишиалгия. Этот термин описывает боли при ишиасе, сопровождающиеся дополнительными симптомами пояснично-крестцового радикулита:
- иррадиация болевых ощущений по различным линиям одной или обеих ног;
- онемение, жжение, покалывание, ощущение «мурашек» по ноге;
- снижение рефлексов;
- вегетативно-трофические изменения вокруг воспалённого седалищного или другого нерва.
В заключение отметим, что избавиться от болевого синдрома сегодня достаточно просто. Не стоит обращаться к мануальным терапевтам и костоправам – это может быть вредно! Не используйте для прогрева спины «утюги», парилки или агрессивные разогревающие мази, такие как Финалгон. Современные нестероидные противовоспалительные препараты и миорелаксанты эффективно справляются с этой задачей.
Тем не менее, важно выяснить причину радикулита. Если он вызван развитием дегенеративных изменений, необходимо регулярно заниматься лечебной физкультурой, изменить образ жизни, пересмотреть пищевые привычки и отказаться от вредных привычек, следуя рекомендациям врача. Чем быстрее начнется лечение, тем меньше вероятность необходимости хирургического вмешательства, например, для удаления межпозвонковой грыжи.
Если вы ведете малоподвижный образ жизни и чувствуете дискомфорт в спине, не ждите ухудшения ситуации – начните заниматься лечебной физкультурой прямо сейчас. Упражнения, представленные в видео, подходят всем. Занятия проводит инструктор с дипломами: тренер, врач-реабилитолог и инструктор по йоге.

Частые вопросы
Какие основные симптомы пояснично-крестцового радикулита?
Ключевые признаки пояснично-крестцового радикулита включают болевые ощущения в поясничной области, локализованную боль в пояснице, а также онемение или слабость в конечностях. Пациенты могут также испытывать боли, иррадиирующие вниз по ногам (или одной ноге), которые усиливаются при физической активности.
Каковы основные причины появления пояснично-крестцового радикулита?
Ключевыми факторами, способствующими развитию пояснично-крестцового радикулита, являются грыжи межпозвоночных дисков, остеохондроз, травмы и чрезмерные нагрузки на поясничный отдел позвоночника, а также воспалительные процессы в области поясницы.
Полезные советы
СОВЕТ №1
При первых симптомах пояснично-крестцового радикулита, таких как резкая боль в пояснице, онемение или слабость в конечностях, обязательно обратитесь к врачу. Квалифицированный специалист сможет правильно диагностировать заболевание и предложить эффективные методы лечения.
СОВЕТ №2
Избегайте поднятия тяжестей и продолжительного сидения, особенно в неудобной позе, чтобы не усугубить симптомы радикулита.
СОВЕТ №3
Соблюдайте принципы здорового образа жизни: регулярно занимайтесь физическими упражнениями для укрепления мышц спины, следите за сбалансированным питанием и контролируйте вес. Это поможет снизить риск развития пояснично-крестцового радикулита.
Методы диагностики
Диагностика пояснично-крестцового радикулита включает в себя несколько этапов, направленных на определение причины возникновения симптомов и оценку состояния пациента. Врач, как правило, начинает с тщательного сбора анамнеза, который включает в себя информацию о характере болей, их локализации, продолжительности, а также о факторах, способствующих их возникновению или облегчению.
После сбора анамнеза проводится физикальное обследование. Врач проверяет рефлексы, мышечную силу и чувствительность в нижних конечностях, а также проводит специальные тесты, такие как тест на натяжение седалищного нерва (тест Ласега) и тест на подъем прямой ноги. Эти тесты помогают определить, есть ли компрессия нервных корешков и насколько выражены неврологические симптомы.
Для более детальной оценки состояния позвоночника и выявления возможных структурных изменений могут быть назначены инструментальные методы исследования. Наиболее распространенными из них являются:
- Рентгенография: Позволяет выявить изменения в костной ткани, такие как остеохондроз, спондилез или наличие остеофитов. Однако рентген не всегда может показать состояние мягких тканей и нервных структур.
- Магнитно-резонансная томография (МРТ): Является наиболее информативным методом для диагностики радикулита. МРТ позволяет визуализировать межпозвоночные диски, спинной мозг и нервные корешки, что помогает выявить грыжи, протрузии и другие патологии.
- Компьютерная томография (КТ): Используется в случаях, когда МРТ невозможно или недоступно. КТ также позволяет оценить состояние костных структур и выявить возможные патологии.
- Электромиография (ЭМГ): Этот метод позволяет оценить функциональное состояние нервов и мышц, а также выявить наличие повреждений нервных корешков.
В некоторых случаях может потребоваться консультация других специалистов, таких как невролог или ортопед, для более точной диагностики и выбора оптимального метода лечения. Важно отметить, что правильная диагностика является ключевым этапом в лечении пояснично-крестцового радикулита, так как она позволяет определить не только саму болезнь, но и ее причины, что, в свою очередь, влияет на выбор терапевтической стратегии.
Лечение и реабилитация
Лечение пояснично-крестцового радикулита требует комплексного подхода, который включает как медикаментозную терапию, так и физическую реабилитацию. Важно понимать, что эффективное лечение должно быть индивидуализировано в зависимости от причины заболевания, его тяжести и общего состояния пациента.
Первоначально, при острых болях, назначаются нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или диклофенак, которые помогают снизить воспаление и облегчить боль. В некоторых случаях могут быть рекомендованы миорелаксанты для снятия мышечного спазма. Если консервативные методы не приносят облегчения, врач может рассмотреть возможность применения кортикостероидов.
Физиотерапия играет ключевую роль в реабилитации пациентов с радикулитом. Она может включать в себя различные методы, такие как ультразвук, магнитотерапия, электрофорез и лазерная терапия. Эти процедуры помогают улучшить кровообращение в пораженной области, ускорить процесс заживления и уменьшить болевой синдром.
После снятия остроты симптомов важно начать курс лечебной физкультуры. Специально подобранные упражнения помогают укрепить мышцы спины и живота, что способствует улучшению осанки и снижению нагрузки на позвоночник. Важно, чтобы занятия проводились под контролем опытного инструктора, чтобы избежать травм и усугубления состояния.
Кроме того, массаж может быть полезен для расслабления мышц и улучшения кровообращения. Однако его следует проводить только в период ремиссии, когда острые боли утихли. Важно помнить, что массаж должен выполняться квалифицированным специалистом, чтобы избежать негативных последствий.
В некоторых случаях, если консервативные методы не дают результатов, может потребоваться хирургическое вмешательство. Операции могут быть направлены на удаление грыжи диска или декомпрессию нервных корешков. Однако хирургическое лечение рассматривается как крайняя мера и применяется только после тщательной оценки всех возможных рисков и последствий.
Кроме медицинских и физических методов, важным аспектом реабилитации является изменение образа жизни. Это включает в себя соблюдение режима труда и отдыха, правильное питание, отказ от вредных привычек и контроль массы тела. Все эти факторы могут значительно повлиять на общее состояние здоровья и снизить риск рецидивов радикулита.
Таким образом, лечение и реабилитация при пояснично-крестцовом радикулите требуют комплексного подхода, включающего медикаментозную терапию, физиотерапию, лечебную физкультуру и изменение образа жизни. Только такой подход может обеспечить эффективное восстановление и предотвратить повторное возникновение заболевания.
Профилактика радикулита
Профилактика пояснично-крестцового радикулита играет важную роль в снижении риска возникновения этого заболевания и улучшении качества жизни. Основные меры профилактики включают в себя следующие аспекты:
1. Поддержание правильной осанки
Правильная осанка помогает снизить нагрузку на позвоночник и предотвращает его деформацию. Важно следить за тем, чтобы при сидении спина была прямая, а ноги стояли на полу. При длительной работе за компьютером рекомендуется использовать эргономичную мебель и делать регулярные перерывы для разминки.
2. Укрепление мышечного корсета
Сильные мышцы спины и живота поддерживают позвоночник и помогают предотвратить его повреждения. Регулярные физические упражнения, такие как плавание, йога или пилатес, способствуют укреплению мышечного корсета. Рекомендуется также выполнять специальные упражнения для спины, направленные на растяжение и укрепление мышц.
3. Правильная техника подъема тяжестей
Неправильное поднятие тяжестей может привести к травмам и развитию радикулита. При подъеме тяжелых предметов следует сгибать колени, а не спину, и держать груз близко к телу. Это поможет снизить нагрузку на поясничный отдел позвоночника.
4. Контроль веса
Избыточный вес создает дополнительную нагрузку на позвоночник и может способствовать развитию радикулита. Поддержание здорового веса через сбалансированное питание и регулярные физические нагрузки поможет снизить риск возникновения заболевания.
5. Избегание гиподинамии
Сидячий образ жизни негативно сказывается на здоровье позвоночника. Регулярная физическая активность, даже в виде простых прогулок, помогает улучшить кровообращение и укрепить мышцы спины. Рекомендуется уделять хотя бы 30 минут в день на физическую активность.
6. Правильное питание
Сбалансированное питание, богатое витаминами и минералами, способствует укреплению костей и суставов. Важно включать в рацион продукты, содержащие кальций, магний и витамины группы D, которые способствуют поддержанию здоровья костной ткани.
7. Избегание стрессов
Стресс может привести к мышечному напряжению и болевым ощущениям в спине. Методы релаксации, такие как медитация, дыхательные практики и занятия йогой, помогут снизить уровень стресса и улучшить общее состояние организма.
Соблюдение этих рекомендаций поможет значительно снизить риск развития пояснично-крестцового радикулита и улучшить качество жизни. Важно помнить, что профилактика всегда проще и эффективнее, чем лечение уже возникшего заболевания.