Холестатический гепатоз беременных — заболевание, возникающее из-за изменений в организме женщины во время беременности, представляющее угрозу для матери и плода. Важно знать причины, симптомы и методы диагностики, чтобы вовремя обратиться за медицинской помощью. В статье рассмотрим ключевые аспекты холестатического гепатоза беременных, включая лечение и прогноз, что поможет будущим мамам и медицинским работникам лучше справляться с этим состоянием.
О заболевании
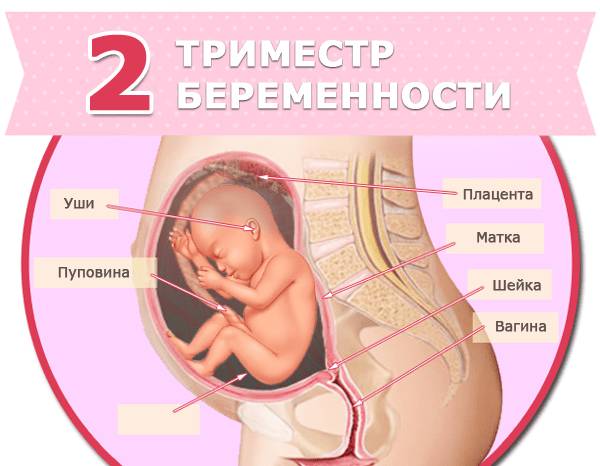
Второй триместр беременности
Холестатический гепатоз беременных, также известный как идиопатическая или доброкачественная желтуха, проявляется во втором триместре и исчезает после рождения малыша.
Это заболевание связано с повреждением клеток печени, которое происходит из-за их повышенной чувствительности к эстрогенам. Частота возникновения данной патологии составляет 1-2%. Наибольшее количество случаев зарегистрировано в таких странах, как Китай, Чили, Боливия и в северных регионах России. В соответствии с Международной классификацией болезней (МКБ 10) этому состоянию присвоен код К 83.1.
Эта форма желтухи не связана с заболеваниями желчного пузыря, вирусными гепатитами или другими расстройствами органов пищеварительной системы. Она возникает исключительно у беременных женщин в результате повышения уровня эстрогена перед родами.
Холестатический гепатоз беременных — это состояние, которое вызывает обеспокоенность у врачей. Специалисты подчеркивают, что данное заболевание проявляется в основном в третьем триместре и связано с нарушением оттока желчи. Врачи отмечают, что симптомы могут включать зуд, особенно на ладонях и стопах, а также желтуху и изменения в анализах крови. Важно, чтобы беременные женщины обращали внимание на эти признаки и своевременно консультировались с врачом. Лечение может включать медикаментозную терапию и контроль за состоянием плода. Врачи акцентируют внимание на необходимости регулярного мониторинга, так как холестатический гепатоз может привести к осложнениям как для матери, так и для ребенка. Профилактика и ранняя диагностика играют ключевую роль в успешном управлении этим состоянием.

Классификация
Гепатоз классифицируется по степени тяжести:
| Легкая степень | Наблюдается незначительный кожный зуд, биохимические анализы крови показывают минимальные отклонения. Риск прерывания беременности отсутствует, что позволяет женщине спокойно завершить беременность и родить здорового малыша. |
| Средняя степень | Зуд проявляется значительно сильнее, показатели трансминазы и холестерина в крови значительно превышены, а функция нормального кроветворения снижается. На этой стадии существует высокая вероятность развития плацентарной недостаточности и задержки внутриутробного роста. |
| Тяжелая степень | Все показатели крови имеют серьезные изменения, наблюдается значительное снижение свертываемости и нарушения в пищеварительной системе. Кожный зуд становится невыносимым. При данной форме заболевания существует риск внутриутробной гибели плода, поэтому рекомендуется рассмотреть возможность прерывания беременности или досрочного родоразрешения. |
Причины и патогенез
На развитие данной патологии может оказать влияние такой аспект, как наследственность.
Причины появления доброкачественной желтухи у женщин в положении до конца не выяснены. Специалисты полагают, что ключевую роль в этом процессе играет наследственная повышенная чувствительность к эстрогенам. Кроме того, риск возникновения данной патологии возрастает у тех женщин, которые до беременности использовали гормональные контрацептивы.
Таким образом, можно выделить следующие факторы, способствующие развитию заболевания:
- Наследственная повышенная чувствительность клеток печени к эстрогену.
- Генетические расстройства, связанные с недостаточностью ферментов. В этом случае вырабатывается недостаточное количество ферментов, необходимых для переноса желчных компонентов из печени в желчные протоки.
- Врожденные нарушения метаболизма, при которых образуются аномальные желчные кислоты.
К возникновению желтухи могут привести следующие обстоятельства:
- Попадание значительного объема желчи в кровоток.
- Снижение всасывания желчи в тонком кишечнике.
- Влияние желчи на гепатоциты, что вызывает интоксикацию.
Избыточное выделение половых гормонов несколько активирует процесс образования желчи и подавляет ее выделение. В результате этого происходит обратное забрасывание билирубина в кровь.

Осложнения гестации
Могут возникнуть преждевременные роды
При наличии ХГБ у женщин могут возникать следующие осложнения:
- Преждевременные роды. Это связано со снижением выработки гормонов плодом. Надпочечники матери производят увеличенное количество гормонов, которые затем преобразуются в плаценте в экстрадиол. Именно это становится причиной преждевременных родов.
- Послеродовые кровотечения. Факторы, отвечающие за свертываемость крови, формируются только при нормальном уровне витамина К. Этот витамин усваивается в кишечнике, если в организме достаточно желчных кислот. При ХГБ уровень этих кислот снижен, что увеличивает риск возникновения кровотечений.
Симптоматика
Обычно заболевание проявляется на 28-32 неделях беременности. Первым симптомом, который появляется до появления желтухи, является зуд кожи. Он может ощущаться на руках, животе и шее, а в более тяжелых случаях охватывает всю поверхность тела. Зуд бывает настолько сильным, что женщина не может сдерживаться и начинает расчесывать кожу, что может привести к присоединению бактериальной инфекции.
Желтуха не является обязательным признаком и наблюдается лишь у 10% пациенток. Также боли отсутствуют. В дополнение к зуду у женщины могут возникать бессонница и повышенная нервозность. При тяжелом течении болезни могут проявляться такие симптомы, как изжога, отрыжка, расстройства пищеварения, потемнение мочи и обесцвечивание кала.
Смотрите видео о кожном зуде при беременности:

Осложнения
Для женщин холестатический гепатоз не представляет серьезной угрозы, так как обычно проходит в течение 7-15 дней после родов без каких-либо последствий. Тем не менее, существует высокая вероятность повторного появления этого состояния в будущих беременностях.
Что касается ребенка, то данная патология может иметь гораздо более серьезные последствия. Во-первых, существует риск развития фетоплацентарной недостаточности, что может привести к гипоксии. Во-вторых, значительно увеличивается вероятность преждевременных родов. В-третьих, может наблюдаться задержка внутриутробного развития, и новорожденный может появиться на свет с различными патологиями.
Диагностика
Диагностика начинается с анализа анамнеза
Процесс диагностики начинается с тщательного сбора анамнеза. Важно выяснить, имелись ли случаи гепатоза у ближайших родственников или у самой женщины в предыдущих беременностях.
Также необходимо получить информацию о медикаментах, которые беременная принимала до зачатия, включая антибиотики и комбинированные оральные контрацептивы. Существенное значение имеет наличие предрасположенности к аллергическим реакциям и заболеваниям желудочно-кишечного тракта.
Следующий этап — внешний осмотр. У женщины могут быть обнаружены расчесы на коже, желтоватый оттенок кожи и склер. При пальпации выявляется увеличение печени.
Среди лабораторных методов наиболее информативным является биохимический анализ крови. При холестатическом гепатозе наблюдаются:
- Повышенный уровень билирубина обеих фракций.
- Увеличение уровня холевой кислоты.
- Повышенное количество экскреторных ферментов.
- Недостаток витамина К.
- Увеличение уровня щелочной фосфатазы.
На ультразвуковом исследовании печени фиксируются следующие изменения: размер органа превышает норму, эхогенность остается в пределах нормы, селезенка не изменена, желчный пузырь увеличен.
Важно дифференцировать холестаз беременных от других заболеваний, таких как гепатит или цирроз. Для этого проводят анализ крови на вирусные маркеры, а при необходимости — магнитно-резонансную томографию.
При остром гепатозе и гепатите могут наблюдаться выраженные нарушения пищеварения, боли в правом боку и приступы тошноты. В случае доброкачественной желтухи эти симптомы отсутствуют.
По итогам всех исследований врач устанавливает диагноз: «Холестатический гепатоз беременных легкой/средней степени тяжести».
Лечение
Сочетание медикаментозного и немедикаментозного лечения
Лечение желтухи у беременных женщин ориентировано на предотвращение возможных осложнений, включая:
- Улучшение самочувствия женщины.
- Снижение риска преждевременных родов.
- Восстановление нормального кровообращения в плаценте.
Для достижения этих целей используются следующие методы терапии:
- Медикаментозные препараты.
- Немедикаментозные подходы.
Медикамендозное лечение
Женщинам разрешено использовать следующие лекарственные средства:
- Гепатопротекторы (Гепабене, Артишок, Хофитол). При легкой степени хронической болезни печени достаточно принимать таблетки Гепабене, в то время как при средней и тяжелой формах рекомендуется внутривенное введение Хофитола.
- Урсодезоксихолевая кислота (Урсосан, Урсофальк). Продолжительность курса лечения составляет 2-3 недели.
- Витамины Е и С. Лечение начинается с капельного введения, после чего пациентки переходят на прием таблеток.
- Для связывания желчных кислот в тонком кишечнике назначается Полипефан. Этот сорбент помогает выводить из организма избыток токсинов.
Немедикамендозное лечение
Процедура плазмаферез
Среди немедикаментозных методов лечения выделяются:
- Гемосорбция.
- Плазмаферез.
Эти процедуры помогают удалить из организма билирубин и вещества, вызывающие зуд кожи. Данное лечение рекомендуется при общем кожном зуде и постоянно повышающемся уровне билирубина.
Однако проводить лечение нельзя при низком уровне тромбоцитов, белков, а также при заболеваниях крови и органов желудочно-кишечного тракта. Хирургические методы лечения хронической гемолитической болезни не применяются.
Диета
Важно правильно организовать питание для беременной женщины. Рекомендуется увеличить долю белка и растительной пищи в ежедневном рационе. При этом следует избегать употребления вредных продуктов, таких как жирные, жареные, соленые и копченые блюда.
Необходимо включать в рацион рыбу и кисломолочные изделия. В общем, меню должно быть умеренно калорийным и сбалансированным по содержанию витаминов и минералов.
Профилактика осложнений и прогноз
Прогноз лечения наиболее оптимален, если доброкачественная желтуха проявилась на 25-27 неделях беременности и имеет легкую или среднюю степень тяжести. В таком случае у медицинских специалистов есть достаточно времени для оказания необходимой помощи женщине и предотвращения возможных осложнений.
Профилактические меры включают в себя своевременное определение групп риска. Особое внимание следует уделить будущим матерям, у которых в предыдущей беременности наблюдалась ХГБ, а также тем, кто принимает эстрогенные препараты или страдает заболеваниями желудочно-кишечного тракта. В период вынашивания ребенка важно наладить рацион питания и избегать приема антибиотиков.
Особенности лечения осложнений
Внутривенные инъекции для предотвращения гипоксии плода
При развитии у пациентки средней степени заболевания, для снижения риска осложнений необходимо проводить внутривенное введение:
- Сульфата магния.
- Витаминов Е и С.
- Милдроната.
- Раствора глюкозы и Актовегина.
Эти меры помогают избежать гипоксии плода. После родов важно продолжать прием гепатопротекторов. В ранний послеродовой период также рекомендуется проводить дезинтоксикационную терапию с использованием растворов магния, глюкозы, Мильдония и Викасола.
Консультации других специалистов, таких как инфекционист, эндокринолог и аллерголог, необходимы в следующих случаях:
- Увеличение уровня билирубина в три раза.
- Генерализованный интенсивный зуд кожи.
- Значительные проблемы с пищеварением.
Беременная женщина должна быть госпитализирована в следующих ситуациях:
- Существенные изменения в биохимическом анализе крови.
- Увеличение зуда при нормальных показателях крови.
- Нахождение в группе риска по ХГБ.
- Угроза преждевременных родов.
- Подозрение на гипоксию и задержку внутриутробного развития.
Эффективность лечения можно оценить по следующим критериям:
- Исчезновение симптомов патологии и улучшение состояния беременной.
- Нормализация показателей крови.
- Отсутствие угрозы прерывания беременности.
Метод родоразрешения
Родоразрешение — это искусственное завершение процесса родов.
При легкой форме патологии есть возможность выносить ребенка до 40 недель и осуществить естественные роды. В случаях, когда диагностируется тяжелая степень заболевания, представляющая опасность для жизни ребенка, роды инициируются на 37 неделе. При средней степени патологии, если нет угрозы для малыша, рекомендуется проводить родоразрешение на 38 неделе.
Заключение
Холестатический гепатоз у беременных женщин развивается под воздействием эстрогенов, которые активно вырабатываются в третьем триместре. В группе риска находятся женщины с наследственной предрасположенностью к этому состоянию. Также на развитие заболевания могут влиять гормональные контрацептивы и антибиотики.
Главным признаком данной патологии является сильный кожный зуд. Хотя само заболевание не представляет серьезной угрозы для здоровья матери, оно может негативно сказаться на состоянии ребенка. К числу опасных осложнений относятся риск прерывания беременности и задержка развития плода.
Лечение включает в себя использование препаратов на растительной основе и корректировку рациона питания. В более тяжелых случаях может быть рекомендован плазмаферез. Если нет угрозы для жизни плода, женщина может родить естественным путем в срок.
Смотрите видео о холестатическом гепатозе при беременности:
Роль врача и междисциплинарный подход
Холестатический гепатоз беременных (ХГБ) представляет собой редкое, но серьезное заболевание, которое требует внимательного подхода со стороны медицинских специалистов. Важность роли врача в диагностике и лечении этого состояния невозможно переоценить, так как оно может иметь серьезные последствия как для матери, так и для плода.
Первоначально, при подозрении на холестатический гепатоз, врач должен провести тщательное обследование, включая сбор анамнеза, физикальное обследование и лабораторные тесты. Ключевыми показателями являются уровни печеночных ферментов, билирубина и кислот, а также оценка функции печени. Важно исключить другие возможные причины печеночной дисфункции, такие как вирусные гепатиты или желчнокаменная болезнь.
Междисциплинарный подход к лечению ХГБ включает в себя взаимодействие различных специалистов: акушеров-гинекологов, гепатологов, дерматологов и неонатологов. Это позволяет обеспечить комплексный подход к управлению состоянием беременной женщины и минимизировать риски для здоровья матери и ребенка. Например, акушер-гинеколог может контролировать течение беременности и родов, в то время как гепатолог будет заниматься вопросами, связанными с функцией печени и лечением гепатоза.
Лечение холестатического гепатоза беременных может включать в себя медикаментозную терапию, направленную на снижение уровня желчных кислот и улучшение функции печени. В некоторых случаях может потребоваться раннее родоразрешение, особенно если состояние матери ухудшается или возникают осложнения. Важно, чтобы все решения принимались в рамках команды специалистов, что позволяет учитывать все аспекты здоровья пациентки и плода.
Кроме того, психологическая поддержка также играет важную роль в управлении состоянием беременной женщины. Стресс и тревога могут усугубить симптомы заболевания, поэтому важно, чтобы врач обеспечивал пациентке эмоциональную поддержку и информацию о состоянии ее здоровья.
Таким образом, роль врача и междисциплинарный подход в лечении холестатического гепатоза беременных являются ключевыми факторами для достижения положительных исходов как для матери, так и для ребенка. Слаженная работа команды специалистов позволяет не только эффективно управлять заболеванием, но и минимизировать риски, связанные с ним.
Психологические аспекты и поддержка беременных
Холестатический гепатоз беременных (ХГБ) — это состояние, которое может вызывать значительный стресс и беспокойство у будущих матерей. Психологические аспекты этого заболевания играют важную роль в общем состоянии здоровья женщины и ее ребенка. Понимание эмоциональных и психологических последствий ХГБ может помочь в обеспечении необходимой поддержки и улучшении качества жизни беременной.
Беременные женщины, столкнувшиеся с диагнозом ХГБ, могут испытывать широкий спектр эмоций, включая страх, тревогу, депрессию и даже чувство вины. Эти чувства могут быть вызваны не только физическими симптомами заболевания, такими как зуд и дискомфорт, но и беспокойством о здоровье ребенка. Женщины могут бояться, что их состояние негативно скажется на развитии плода, что может привести к дополнительному стрессу.
Важно отметить, что поддержка со стороны близких и медицинских работников может значительно снизить уровень тревожности. Эмоциональная поддержка, которую могут предоставить партнеры, семья и друзья, играет ключевую роль в психологическом благополучии беременной. Открытое обсуждение страхов и переживаний может помочь женщине справиться с эмоциональными нагрузками, связанными с заболеванием.
Психологическая поддержка может также включать консультации с психотерапевтом или психологом, который имеет опыт работы с беременными женщинами. Профессиональная помощь может помочь в разработке стратегий управления стрессом и тревогой, а также в обучении методам релаксации и самопомощи. Терапия может быть особенно полезной для женщин, которые испытывают симптомы депрессии или сильной тревожности.
Кроме того, группы поддержки для беременных женщин с ХГБ могут стать ценным ресурсом. Общение с другими женщинами, которые сталкиваются с аналогичными проблемами, может помочь в снижении чувства изоляции и одиночества. Участие в таких группах позволяет делиться опытом, получать советы и находить поддержку в трудные времена.
Не менее важным аспектом является информирование беременной о ее состоянии и возможных последствиях. Понимание природы заболевания, его симптомов и методов лечения может помочь женщине чувствовать себя более уверенно и контролировать ситуацию. Обсуждение с врачом всех аспектов заболевания, включая возможные риски и способы их минимизации, может снизить уровень тревожности и помочь в принятии обоснованных решений.
В заключение, психологические аспекты холестатического гепатоза беременных требуют внимательного отношения. Поддержка со стороны близких, профессиональная помощь и участие в группах поддержки могут значительно улучшить эмоциональное состояние женщины и способствовать более благоприятному исходу беременности.
Исследования и новые методы лечения
Холестатический гепатоз беременных (ХГБ) представляет собой редкое, но серьезное заболевание, которое требует внимательного подхода к диагностике и лечению. В последние годы было проведено множество исследований, направленных на понимание патогенеза этого состояния, а также на разработку новых методов лечения.
Одним из ключевых направлений исследований является изучение генетических и молекулярных механизмов, лежащих в основе ХГБ. Ученые выявили, что у некоторых женщин с предрасположенностью к этому заболеванию наблюдаются мутации в генах, отвечающих за транспорт желчных кислот. Это открытие может привести к созданию генетических тестов, которые помогут предсказать риск развития ХГБ у беременных женщин.
В последние годы также активно исследуются новые терапевтические подходы. Одним из наиболее перспективных методов является использование урсодезоксихолевой кислоты (УДХК), которая помогает улучшить желчеотделение и снижает уровень токсичных желчных кислот в организме. Клинические испытания показали, что применение УДХК может значительно улучшить состояние женщин с ХГБ и снизить риск осложнений как для матери, так и для плода.
Кроме того, исследуются и другие препараты, такие как антиоксиданты и противовоспалительные средства, которые могут помочь в лечении ХГБ. Важно отметить, что выбор метода лечения должен основываться на индивидуальных особенностях каждой пациентки, а также на стадии заболевания.
Совсем недавно в научной литературе появились данные о применении новых технологий, таких как клеточная терапия и генная терапия, которые могут стать основой для будущих методов лечения ХГБ. Эти подходы находятся на стадии исследования, но они открывают новые горизонты в борьбе с этим заболеванием.
Важно отметить, что ранняя диагностика и своевременное лечение являются ключевыми факторами для успешного исхода беременности при ХГБ. Поэтому будущим матерям следует внимательно следить за своим состоянием и при первых признаках заболевания обращаться к врачу. Совместные усилия исследователей, врачей и пациенток могут привести к значительному прогрессу в понимании и лечении холестатического гепатоза беременных.