Гепатоз печени — заболевание, характеризующееся изменениями в структуре и функции печени, что может привести к серьезным последствиям для здоровья. В статье рассмотрим причины гепатоза, его симптомы и методы лечения, а также важность профилактики. Понимание особенностей гепатоза поможет читателям распознать проблему и обратиться за медицинской помощью, что может улучшить качество жизни и предотвратить осложнения.
Причины появления
Гепатозы развиваются в результате отравления организма. Они могут быть спровоцированы как однократным поступлением токсичных веществ в значительных количествах (например, чрезмерное употребление алкоголя на праздниках), так и постоянным воздействием малых доз ядов (например, водители ежедневно вдыхают пары топлива и выхлопные газы).
Наиболее распространенные причины возникновения заболеваний следующие:
| Причина | Влияние на организм |
| Алкоголизм | Алкоголь разрушает мембраны гепатоцитов, что приводит к гибели клеток печени. |
| Наркомания | Употребление наркотиков, таких как кокаин и экстази, может легко вызвать печеночную недостаточность. Введение наркотиков через инъекции также увеличивает риск развития гепатита. |
| Работа на химических или радиоактивных производствах | Вред организму наносят не только ядовитые вещества, попадающие внутрь, но и вдыхание токсичных паров, а также воздействие радиоактивного излучения. |
| Передозировка медикаментами | Многие люди небрежно относятся к приему лекарств, игнорируя инструкции и полагаясь на советы знакомых. Часто в попытках быстрее избавиться от боли или воспаления они превышают рекомендуемую дозу, что не только не ускоряет облегчение, но и наносит серьезный вред печени. |
| Самовольный прием препаратов без врачебной консультации | Это касается людей, которые принимают лекарства по своему усмотрению. Несмотря на то что многие медикаменты доступны без рецепта, важно проконсультироваться с врачом перед их использованием. |
| Хронические заболевания, такие как панкреатит, диабет, холецистит, подагра, атеросклероз и желчнокаменная болезнь | Эти болезни оказывают как прямое, так и косвенное воздействие на функцию печени. Например, если заболевание связано с диабетом, его называют диабетическим жировым гепатозом. |
| Гиподинамия | Недостаток физической активности негативно сказывается на общем состоянии организма и, в частности, на работе печени, вызывая сбои. |
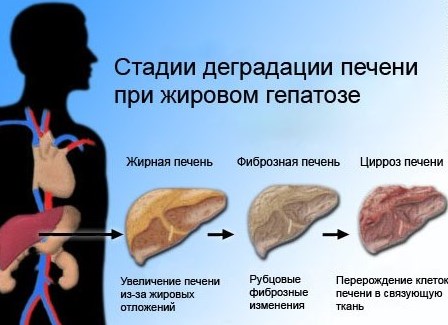
| Неправильное питание и избыток жирной пищи | Избыточное количество жира в организме откладывается на внутренних органах, включая печень. Постепенное накопление жира может привести к развитию гепатоза 1, 2 и 3 стадии. |
| Эксперименты с диетами без консультации диетолога | Соблюдение диет может привести к резкому дефициту или избытку определенных витаминов и минералов, а также нарушению баланса белков, углеводов и жиров, что может вызвать проблемы с печенью. |
| Избыточный вес | Это может привести к развитию жирового гепатоза ( стеатоза) 3 стадии из-за образования кист в печени, заполненных жиром. |
В группе риска находятся люди, регулярно контактирующие с вредными веществами, включая их пары. К таким относятся работники автозаправочных станций и водители.
Также под угрозой находятся те, кто часто болеет, так как лечебные препараты могут накапливаться в организме, создавая потенциальную угрозу для здоровья.
Врачи отмечают, что гепатоз печени, или жировая дистрофия, становится все более распространенным заболеванием, особенно среди людей с избыточным весом и малоподвижным образом жизни. Основными причинами его появления являются неправильное питание, злоупотребление алкоголем и хронические заболевания, такие как диабет. Симптомы гепатоза могут быть неочевидными, однако пациенты часто жалуются на усталость, дискомфорт в правом подреберье и снижение аппетита. Важно отметить, что на ранних стадиях заболевание может протекать бессимптомно, что затрудняет его диагностику. Лечение гепатоза включает изменение образа жизни, диету с ограничением жиров и углеводов, а также физическую активность. В некоторых случаях может потребоваться медикаментозная терапия для улучшения функции печени. Врачи подчеркивают, что раннее обращение за медицинской помощью и соблюдение рекомендаций специалистов играют ключевую роль в успешном лечении и предотвращении осложнений.
https://youtube.com/watch?v=XLiOgXNG8h0
Симптомы и диагностика
На начальных этапах заболевания симптомы могут отсутствовать, и человек не сразу осознает, что с его здоровьем что-то не так. Однако могут проявляться следующие признаки:
- ощущение усталости;
- повышенное потоотделение;
- сыпь на коже после употребления определенных продуктов (при условии, что аллергические реакции исключены);
- увеличение размеров печени;
- желтушность кожи и белков глаз;
- дискомфорт и боли в области живота;
- тошнота;
- тупая боль в правом подреберье;
- нарушения стула.
Сыпь чаще всего наблюдается при холестатическом гепатозе, а тупая боль в правом подреберье может возникать после обильных приемов пищи при жировой форме заболевания.
На сегодняшний день внешний осмотр может выявить увеличение печени, желтушность кожи и наличие сыпи. Для точной диагностики применяются УЗИ и биохимический анализ крови. В некоторых случаях может быть рекомендовано пройти МРТ печени.
При анализе крови особое внимание уделяется уровню АЛТ: если он повышен в 2-3 раза, это может свидетельствовать о наличии гепатоза.
Для более точного определения диагноза и степени поражения печени дополнительно проводят ангиографию и биопсию. Без указанных выше исследований выявить заболевание на ранних стадиях практически невозможно.
На ранних этапах болезни симптомы могут полностью отсутствовать.
| Аспект | Описание | Действия/Рекомендации |
|---|---|---|
| Определение | Гепатоз (жировая дистрофия печени) – это невоспалительное заболевание печени, характеризующееся накоплением жира в клетках печени (гепатоцитах). | Ранняя диагностика и изменение образа жизни критически важны для предотвращения прогрессирования. |
| Причины появления | 1. Метаболические нарушения: Ожирение, сахарный диабет 2 типа, инсулинорезистентность, дислипидемия. 2. Неправильное питание: Избыточное потребление жирной, жареной, сладкой пищи, фастфуда, алкоголя. 3. Некоторые лекарства: Глюкокортикостероиды, некоторые противовирусные препараты, эстрогены. 4. Токсические воздействия: Воздействие промышленных токсинов, некоторых химических веществ. 5. Быстрое снижение веса: Может привести к мобилизации жира и его отложению в печени. 6. Генетическая предрасположенность. |
Устранение или минимизация воздействия причинных факторов является основой лечения. |
| Симптомы | 1. На ранних стадиях: Часто бессимптомно или с неспецифическими проявлениями: * Общая слабость, утомляемость. * Дискомфорт или тяжесть в правом подреберье. * Тошнота, снижение аппетита. 2. При прогрессировании: * Увеличение печени (гепатомегалия). * Желтушность кожи и склер (редко, при выраженном поражении). * Кожный зуд. * Нарушения пищеварения (диарея, запоры). * Темная моча, светлый кал. * В тяжелых случаях: признаки печеночной недостаточности. |
Обращение к врачу при появлении любых из перечисленных симптомов для своевременной диагностики. |
| Диагностика | 1. Лабораторные исследования: * Биохимический анализ крови (АЛТ, АСТ, ГГТ, щелочная фосфатаза, билирубин, липидный профиль, глюкоза). * Общий анализ крови. 2. Инструментальные исследования: * УЗИ органов брюшной полости (выявляет увеличение печени, повышение эхогенности). * Эластография печени (Фиброскан) – для оценки степени фиброза. * КТ или МРТ брюшной полости (более точная оценка жировой инфильтрации). * Биопсия печени (в спорных случаях, для дифференциальной диагностики). |
Регулярные профилактические осмотры, особенно при наличии факторов риска. |
| Лечение | 1. Диетотерапия: * Сбалансированное питание с ограничением жиров, простых углеводов, алкоголя. * Увеличение потребления овощей, фруктов, цельнозерновых продуктов, нежирных белков. * Дробное питание. 2. Изменение образа жизни: * Регулярные умеренные физические нагрузки. * Снижение избыточного веса. * Отказ от курения и алкоголя. 3. Медикаментозная терапия: * Гепатопротекторы (урсодезоксихолевая кислота, эссенциальные фосфолипиды, адеметионин) – по назначению врача. * Препараты для коррекции сопутствующих заболеваний (сахарный диабет, дислипидемия). * Витамины (особенно группы В, Е). |
Строгое соблюдение рекомендаций врача, регулярный контроль состояния печени. |
| Профилактика | 1. Здоровый образ жизни: Сбалансированное питание, достаточная физическая активность. 2. Контроль веса: Поддержание нормального индекса массы тела. 3. Ограничение алкоголя: Полный отказ или умеренное потребление. 4. Регулярные медицинские осмотры: Особенно при наличии факторов риска. 5. Осторожное применение лекарств: Только по назначению врача. |
Профилактика – лучший способ избежать развития гепатоза и его осложнений. |
| Осложнения | 1. Стеатогепатит: Воспаление печени на фоне жировой дистрофии. 2. Фиброз печени: Разрастание соединительной ткани. 3. Цирроз печени: Необратимое замещение нормальной ткани печени фиброзной. 4. Печеночная недостаточность. 5. Гепатоцеллюлярная карцинома (рак печени). |
Своевременное лечение и контроль позволяют предотвратить развитие серьезных осложнений. |
Лечение гепатоза
Избегайте самолечения. Применяйте медикаменты только под контролем врача.
https://youtube.com/watch?v=MEvk0w3pxB4
Препараты
Самостоятельный выбор медикаментов недопустим. Это обязанность врача, который основывается на результатах анализов и установленном диагнозе. Лечение должно проходить под его контролем.
В зависимости от типа и формы заболевания, а также состояния здоровья пациента могут быть назначены следующие препараты:
- Холина хлорид;
- Липоевая кислота;
- Фолиевая кислота;
- Витамин B12;
- Сирепар;
- Карсил;
- Эссенциале Форте;
- Экстракт артишока и другие.
Диета
Правильное питание может сыграть ключевую роль в лечении гепатоза на начальных этапах. Следует отметить, что качественные продукты могут оказаться довольно дорогими, но лучше инвестировать в здоровую пищу, чем впоследствии тратить значительные суммы на медикаменты и хирургические вмешательства.
Составить оптимальный рацион поможет диетолог, а ниже представлены запрещенные и рекомендованные продукты:
| Рекомендуемые продукты | Запрещенные продукты |
| * вареная треска или приготовленная на пару; * пивные дрожжи; * супы на основе молока или овощей; * творог и кефир (обезжиренные или с низким содержанием жира); * нежирный и неострый сыр; * каши из риса, гречки и овса; * вареные яйца всмятку (не более одного в день); * арбуз и дыня (в умеренных количествах); * сухофрукты; * укроп, петрушка, салат и другая зелень, кроме тех, что указаны в запрещенных продуктах. | * алкогольные напитки; * жареные блюда; * чрезмерное количество жиров, особенно животного происхождения; * свинина; * баранина; * сало; * наваристые мясные бульоны; * консервы; * копчености; * бобовые; * грибы; * чрезмерное употребление помидоров, лука и чеснока. |
Рекомендуется пить 2-3 чашки зеленого чая в день. Вода должна быть простой, можно использовать минеральную, но без газа. Полезно также включить в рацион свежевыжатый морковный сок.
https://youtube.com/watch?v=U6A9Iq1eptY
Народные рецепты
Настой из ягод шиповника
Для приготовления настоя возьмите 50 граммов ягод шиповника и залейте их кипятком в термос объемом поллитра (можно использовать и литровый). Рекомендуется принимать по 200 миллилитров три раза в день. Это средство способствует выведению жиров из организма.
Также можно заваривать рыльца кукурузы аналогичным способом.
Особенный чай
В зеленый чай добавьте листья мяты и дольки лимона. Употребляйте этот напиток четыре раза в день. Важно использовать натуральный крупнолистовой чай без добавок и красителей. Такой рецепт поможет ускорить выведение токсинов и жиров из организма, а также способствует очищению печени.
Перед тем как применять народные рецепты, настоятельно рекомендуем проконсультироваться с вашим врачом.
Активный образ жизни
Активный образ жизни способствует сжиганию избыточного жира и ускоряет обмен веществ в организме. Регулярные физические нагрузки помогут быстрее справиться с проблемами со здоровьем.
Особенно важно помнить о физической активности при жировом гепатозе, так как она способствует уменьшению жировых отложений в организме. Это могут быть занятия фитнесом, активные прогулки на свежем воздухе или легкие физические упражнения.
Ключевое значение имеет ежедневное выделение не менее 20-30 минут на спорт.
Профилактика
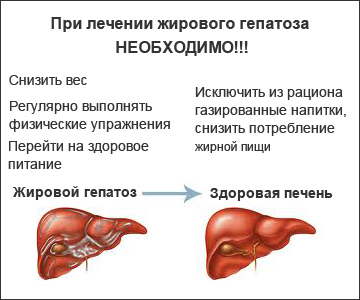
Для профилактики заболевания важно учитывать факторы, способствующие его возникновению. Следует избегать работы вблизи источников вредных испарений, а также ограничить потребление алкоголя и наркотических веществ. Не стоит злоупотреблять жирной пищей и частыми посещениями фаст-фудов. Если у вас есть избыточный вес, рекомендуется принять меры для его снижения.
При этом не стоит экспериментировать с различными диетами — лучше обратиться за помощью к квалифицированному диетологу, который сможет разработать индивидуальный рацион, соответствующий вашим потребностям.
Кроме того, не следует заниматься самолечением и принимать лекарства по собственному усмотрению. Использование медикаментов должно происходить исключительно по назначению врача и в тех дозах, которые указаны в рецепте или инструкции по применению.
Прогноз
Состояние печени во многом определяется стадией гепатоза. Однако при раннем выявлении и начале терапии положительные изменения могут проявиться уже через 2-4 недели. Если повреждения незначительны, восстановление функций печени может занять около 3 месяцев.
Заключение
Выделим ключевые моменты из статьи в виде тезисов:
- Основные факторы, способствующие развитию гепатоза, включают чрезмерное потребление алкоголя, жирной пищи, воздействие токсичных испарений, а также интоксикацию медикаментами и другими веществами.
- На ранних стадиях гепатоза симптомы могут отсутствовать. Позже могут появиться такие проявления, как усталость, тошнота, боли в правом подреберье, повышенная потливость, желтушность кожи, нестабильный стул и другие.
- Если не начать лечение гепатоза вовремя, это может привести к серьезным осложнениям, включая печеночную недостаточность и рак.
- Основные методы лечения включают прием медикаментов и соблюдение специальной диеты. В дополнение могут применяться народные средства и физические упражнения.
- Для профилактики гепатоза рекомендуется сократить или полностью исключить алкоголь, контролировать вес и избегать ожирения, придерживаться правильного питания и вести активный образ жизни.
- Также важно навсегда отказаться от бесконтрольного самостоятельного применения медикаментов. Любое лекарство и его дозировку следует согласовывать с врачом.
- При своевременной диагностике и адекватном лечении печень может восстановиться примерно за три месяца, однако многое зависит от уже причиненного ей вреда.
Типы гепатоза
Алкогольный гепатоз
Алкогольный гепатоз является одной из наиболее распространенных форм заболевания печени, возникающей в результате чрезмерного употребления алкоголя. При этом типе гепатоза происходит накопление жира в клетках печени, что может привести к воспалению и, в конечном итоге, к циррозу. Симптомы алкогольного гепатоза могут включать в себя усталость, потерю аппетита, тошноту и боли в правом подреберье. Лечение заключается в полном отказе от алкоголя, что может привести к улучшению состояния печени, а в некоторых случаях и к полному восстановлению.
Неалкогольный жировой гепатоз
Неалкогольный жировой гепатоз (НАЖБП) характеризуется накоплением жира в печени у людей, которые не злоупотребляют алкоголем. Основными факторами риска являются ожирение, диабет 2 типа, гиперлипидемия и метаболический синдром. Симптомы могут быть неявными, но в некоторых случаях пациенты могут испытывать дискомфорт в области печени, усталость и слабость. Лечение включает в себя изменение образа жизни, такое как диета с низким содержанием жиров и углеводов, регулярные физические нагрузки и контроль за уровнем сахара в крови.
Лекарственный гепатоз
Лекарственный гепатоз возникает в результате токсического воздействия некоторых медикаментов на печень. К таким препаратам могут относиться нестероидные противовоспалительные средства, антибиотики, противогрибковые и противовирусные препараты. Симптомы могут варьироваться от легкой усталости до серьезных нарушений функции печени. Важно сообщить врачу о всех принимаемых лекарствах, чтобы избежать дальнейшего повреждения печени. Лечение заключается в отмене препарата, вызвавшего гепатоз, и поддерживающей терапии для восстановления функции печени.
Гепатоз, вызванный вирусами
Вирусный гепатоз, в частности, гепатиты A, B, C, D и E, вызывается инфекцией печени вирусами. Каждый из этих вирусов имеет свои особенности передачи и клинические проявления. Симптомы могут включать желтуху, усталость, боли в животе и изменения в цвете мочи и стула. Лечение зависит от типа вируса и может включать противовирусные препараты, а также поддерживающую терапию. Вакцинация является важной мерой профилактики для некоторых типов вирусного гепатита.
Метаболический гепатоз
Метаболический гепатоз связан с нарушениями обмена веществ, такими как болезнь Вильсона или гемохроматоз. Эти заболевания приводят к накоплению токсичных веществ в печени, что может вызвать ее повреждение. Симптомы могут включать в себя желтуху, увеличение печени и боли в животе. Лечение зависит от конкретного заболевания и может включать в себя медикаментозную терапию, диету и в некоторых случаях хирургическое вмешательство.
Осложнения гепатоза
Гепатоз печени, если его не лечить, может привести к различным осложнениям, которые значительно ухудшают качество жизни пациента и могут угрожать его здоровью. Одним из наиболее серьезных последствий гепатоза является развитие цирроза печени. При циррозе происходит замещение здоровой ткани печени соединительной тканью, что приводит к нарушению ее функций. Это состояние может быть вызвано длительным воздействием факторов, способствующих гепатозу, таких как алкоголь, вирусные инфекции или метаболические расстройства.
Еще одним осложнением является стеатогепатит, который характеризуется воспалением печени на фоне накопления жира. Это состояние может привести к более серьезным заболеваниям, таким как фиброз и цирроз. Стеатогепатит может быть как алкогольным, так и неалкогольным, и его развитие связано с метаболическими нарушениями, такими как ожирение и диабет.
Кроме того, гепатоз может привести к развитию портальной гипертензии, которая возникает из-за повышения давления в воротной вене. Это состояние может вызвать различные осложнения, включая асцит (скопление жидкости в брюшной полости), варикозное расширение вен пищевода и желудка, что может привести к серьезным кровотечениям.
Также стоит отметить, что гепатоз может способствовать развитию рака печени. Хроническое воспаление и повреждение клеток печени увеличивают риск мутаций и злокачественного перерождения клеток. Пациенты с циррозом печени имеют значительно повышенный риск развития гепатоцеллюлярной карциномы.
Важно понимать, что ранняя диагностика и лечение гепатоза могут предотвратить развитие этих осложнений. Регулярные медицинские обследования, контроль за состоянием печени и соблюдение рекомендаций врача играют ключевую роль в предотвращении серьезных последствий этого заболевания.
Роль врача и необходимость регулярных обследований
Гепатоз печени, как и многие другие заболевания, требует внимательного подхода со стороны медицинских специалистов. Роль врача в диагностике и лечении гепатоза неоценима, так как именно он способен определить стадию заболевания, его причины и назначить адекватное лечение. Регулярные обследования являются важной частью профилактики и раннего выявления заболеваний печени.
Первоначально, при подозрении на гепатоз, врач проводит тщательный сбор анамнеза, включая информацию о привычках пациента, его образе жизни, наличии хронических заболеваний и употреблении лекарств. Это позволяет выявить возможные факторы риска, такие как злоупотребление алкоголем, неправильное питание, наличие вирусных инфекций или наследственные предрасположенности.
После сбора анамнеза врач назначает ряд лабораторных и инструментальных исследований. К ним относятся анализы крови на уровень печеночных ферментов, билирубина, а также тесты на вирусные гепатиты. Ультразвуковое исследование (УЗИ) печени помогает визуализировать изменения в структуре органа, а в некоторых случаях может потребоваться биопсия печени для более точной диагностики.
Регулярные обследования особенно важны для людей, находящихся в группе риска. Это касается не только тех, кто уже имеет диагноз гепатоз, но и тех, кто страдает от ожирения, диабета, а также людей старше 40 лет. Раннее выявление заболевания позволяет начать лечение на более ранних стадиях, что значительно повышает шансы на успешное восстановление функции печени.
Кроме того, врач может рекомендовать изменения в образе жизни, такие как корректировка питания, увеличение физической активности и отказ от вредных привычек. Эти меры могут значительно улучшить состояние печени и предотвратить дальнейшее прогрессирование заболевания.
В заключение, роль врача в диагностике и лечении гепатоза печени невозможно переоценить. Регулярные обследования и своевременное обращение за медицинской помощью являются ключевыми факторами в борьбе с этим заболеванием. Забота о здоровье печени должна стать приоритетом для каждого, особенно для тех, кто находится в группе риска.