Холецистит и панкреатит — серьезные заболевания, ухудшающие качество жизни и способные вызвать осложнения без своевременного лечения. В статье рассмотрим клиническую картину, симптомы, причины и методы диагностики холецистопанкреатита. Обсудим медикаментозные и хирургические подходы к лечению, а также народную медицину и профилактические меры. Эта информация полезна как тем, кто столкнулся с этими заболеваниями, так и тем, кто хочет предотвратить их развитие.
Клиническая картина холецистита и панкреатита
Симптоматика этих заболеваний весьма схожа, поэтому без комплексного обследования и анализа результатов невозможно установить точный диагноз. Основной признак как панкреатита, так и холецистита – это интенсивные болевые ощущения, локализующиеся в правом или левом боку, которые могут иррадиировать в область лопатки и поясницы.
Поджелудочная железа имеет тесную физиологическую связь с желчным пузырем, и поражение одного из этих органов неизбежно затрагивает и другой. Оба заболевания, особенно при хроническом течении, могут привести к тромбозу внутренних вен, обструкции желчных протоков и нарушениям в эндокринной системе. Наиболее серьезным последствием является риск развития онкологических заболеваний, таких как рак поджелудочной железы.
Запоздалое лечение холецистопанкреатита может привести к образованию ложных кист, выпячиванию плевральной части органа и асциту. Аутоиммунные реакции при этом заболевании могут спровоцировать развитие артрита.
При диагностировании холецистита с панкреатитом врачи рекомендуют комплексный подход к лечению. В первую очередь, важно соблюдать строгую диету, исключая жирные, жареные и острые блюда, что поможет снизить нагрузку на поджелудочную железу и желчный пузырь. Врачами также подчеркивается необходимость питьевого режима, чтобы предотвратить обезвоживание и поддерживать нормальную работу органов.
Медикаментозная терапия включает противовоспалительные и обезболивающие препараты, а также ферменты для улучшения пищеварения. В некоторых случаях может потребоваться хирургическое вмешательство, особенно если наблюдаются осложнения. Врачи настоятельно рекомендуют регулярные консультации и контроль состояния, чтобы избежать рецидивов и обеспечить эффективное восстановление.
https://youtube.com/watch?v=5WI-9So02QM
Причины развития холецистопанкреатита
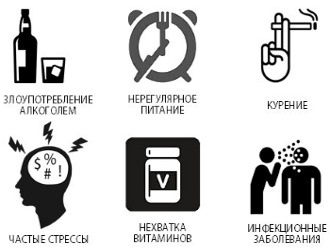
Основные факторы, способствующие развитию холецистопанкреатита
Наиболее часто данное заболевание возникает из-за неправильного питания, чрезмерного употребления алкоголя и курения, а также из-за длительного и бесконтрольного приема различных медикаментов.
Факторы, способствующие появлению холецистопанкреатита:
- желчнокаменная болезнь;
- глистные инвазии;
- инфекционные заболевания;
- онкологические образования;
- гепатиты;
- язвы желудка или тонкого кишечника;
- сахарный диабет;
- грибковые инфекции;
- воспаление желчного пузыря;
- нарушения обмена веществ.
Заболевание часто развивается на фоне постоянного стресса или хронической бактериальной инфекции, такой как гайморит или кариес. В редких случаях холецистопанкреатит может быть диагностирован у детей, что связано с аномалиями желчных протоков или врожденными патологиями органов пищеварения. У женщин в период беременности может наблюдаться легкое опущение органов брюшной полости, что приводит к застою желчи и, как следствие, к развитию этого заболевания.
| Аспект лечения | Рекомендации | Примечания |
|---|---|---|
| Диета | Стол №5П (при обострении) / Стол №5 (в ремиссии) | Строгое соблюдение диеты критически важно для снижения нагрузки на поджелудочную железу и желчный пузырь. |
| Исключить: жирное, жареное, острое, копченое, консервы, газированные напитки, алкоголь, крепкий кофе/чай, шоколад, сдобу. | Эти продукты стимулируют выработку пищеварительных ферментов и желчи, что может усугубить воспаление. | |
| Разрешено: нежирное мясо (курица, индейка, кролик), рыба (треска, хек), овощи (отварные, запеченные, тушеные), каши (гречневая, овсяная, рисовая), нежирный творог, кефир, супы-пюре, компоты, кисели. | Пища должна быть легкоусвояемой, приготовленной на пару, отварной или запеченной. | |
| Дробное питание: 5-6 раз в день небольшими порциями. | Помогает избежать перегрузки пищеварительной системы. | |
| Медикаментозное лечение | Спазмолитики: Дротаверин, Но-шпа, Мебеверин. | Для снятия болевого синдрома и спазмов желчевыводящих путей и протоков поджелудочной железы. |
| Ферментные препараты: Креон, Панкреатин, Мезим. | Для улучшения пищеварения и снижения нагрузки на поджелудочную железу, особенно при внешнесекреторной недостаточности. | |
| Холеретики/Холекинетики: Урсодезоксихолевая кислота (Урсосан, Урсофальк). | Для улучшения оттока желчи, растворения мелких камней (если есть), защиты клеток печени. Назначаются при отсутствии острого панкреатита. | |
| Антибиотики: При бактериальном воспалении (по назначению врача). | Для борьбы с инфекцией, если она является причиной или осложнением холецистита. | |
| Антациды/Ингибиторы протонной помпы: Омепразол, Пантопразол. | Для снижения кислотности желудочного сока, если есть сопутствующий гастрит или рефлюкс. | |
| Образ жизни | Отказ от курения и алкоголя. | Эти факторы значительно усугубляют течение заболеваний. |
| Достаточный питьевой режим: чистая вода, некрепкий чай, отвары трав. | Помогает поддерживать нормальную консистенцию желчи и предотвращает обезвоживание. | |
| Умеренная физическая активность: прогулки, легкие упражнения. | Способствует улучшению кровообращения и моторики ЖКТ, но избегать нагрузок на брюшную полость. | |
| Избегать стрессов. | Стресс может провоцировать обострения. | |
| Хирургическое лечение | Холецистэктомия (удаление желчного пузыря). | При наличии камней в желчном пузыре, частых обострениях, угрозе осложнений. |
| Эндоскопические вмешательства. | При камнях в желчных протоках, стриктурах. | |
| Регулярное наблюдение | Посещение гастроэнтеролога. | Регулярные осмотры, УЗИ органов брюшной полости, анализы крови и мочи. |
| Контроль за состоянием. | Внимательное отношение к любым изменениям в самочувствии и своевременное обращение к врачу. |
Симптомы
Основным признаком данного заболевания являются интенсивные болевые ощущения, которые могут возникать как в правом, так и в левом боку, под ребрами или в области желудка. Следует учитывать, что болезнь может проявляться как в острой, так и в хронической форме, что влияет на проявление симптомов.
Ключевые признаки острого холецистопанкреатита:
- понос;
- горечь во рту;
- тошнота и рвота с желчью;
- повышение температуры;
- учащенное сердцебиение;
- отрыжка;
- желтушность кожи и слизистых;
- чувство тяжести в желудке после еды.
Хроническая форма заболевания (в период ремиссии) может протекать без явных симптомов, однако при обострении проявляются все признаки острого холецистопанкреатита. В период, когда болезнь не обостряется, пациент может ощущать легкий дискомфорт после еды, а при пальпации может возникать болезненность в области печени и желчного пузыря.
Врач сможет легко выявить значительное увеличение печени и болезненные ощущения при нажатии. Хронический холецистопанкреатит требует длительного и комплексного лечения, которое включает как медикаментозную терапию, так и возможное хирургическое вмешательство.
Наиболее тяжелой формой данного заболевания является обструктивная, при которой происходит полная закупорка желчных протоков.
https://youtube.com/watch?v=E5lJYTGR3e8
Диагностика
Анализ крови поможет установить более точный диагноз
Несвоевременное выявление заболевания может привести к серьезным последствиям, включая паралич конечностей из-за поражения нервной системы. Лечение назначается врачом только после полного обследования и определения диагноза. При первых признаках болезни важно обратиться к специалисту. Он назначит необходимые лабораторные исследования: общий и биохимический анализ крови, а также анализы мочи и кала.
В некоторых случаях для уточнения диагноза могут потребоваться дополнительные методы исследования, такие как МРТ, УЗИ органов брюшной полости, КТ, ЭКГ и рентгенография желчного пузыря с использованием контрастного вещества (холицестография).
Для диагностики осложненного течения заболевания применяются колоноскопия, ФГДС и холангиография (исследование желчных протоков). Также может быть проведен забор крови для анализа гормонального фона и биопсия. Только после окончательного подтверждения диагноза врач назначает комплексное лечение.
Методы лечения
Для достижения максимальной эффективности терапии важно применять не только лекарственные препараты, но и придерживаться специальной диеты, использовать народные рецепты и проходить физиотерапевтические процедуры.
Посмотрите видео о безопасных методах лечения холецистопанкреатита:
https://youtube.com/watch?v=OdLcK_yVy6Q
Медикаментозное
Прежде всего, специалист должен прописать необходимые медикаменты для облегчения симптомов заболевания.
В процессе лечения применяются следующие категории препаратов:
- анальгетики;
- ферментные средства;
- антибиотики;
- сорбенты для снижения газообразования;
- желчегонные препараты;
- средства для ускорения обмена веществ.
Для снятия болевого синдрома обычно используют анальгетики и спазмолитики (такие как Баралгин, Но-шпа, Спазмалгон), а антибиотики назначаются только в случае осложненного хронического течения болезни, сопровождающегося высокой температурой.
Для улучшения пищеварительных процессов подойдут препараты, содержащие ферменты (например, Фестал, Креон, Панкреатин), а также средства, снижающие выработку соляной кислоты в желудке. В качестве адсорбентов можно использовать Энтеросгель и активированный уголь, которые эффективно устраняют метеоризм и выводят токсины и бактерии из организма.
С той же целью применяются пробиотики, такие как Линекс или Бифиформ. В дополнение к медикаментозному лечению врач обязательно назначит физиотерапевтические процедуры (УФК, электрофорез), которые способствуют ускорению восстановления клеток желчного пузыря и поджелудочной железы, а также улучшают кровообращение. Однако такой подход возможен только после снятия обострения, в период ремиссии.
Хирургическое
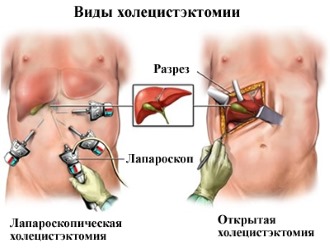
Виды холецистэктомии
Когда заболевание достигает запущенной стадии, медикаментозное лечение становится неэффективным. В таких случаях единственным способом сохранить здоровье и жизнь пациента является хирургическое вмешательство. Обычно людей с острым приступом холецистопанкреатита направляют в хирургический стационар для дальнейшего лечения.
Если возникает перитонит или другие серьезные осложнения, требуется оперативное вмешательство. Это может быть как традиционная открытая операция, так и лапароскопическое удаление пораженных участков. Данный метод лечения применяется, когда существует высокий риск летального исхода.
Народная медицина
В дополнение к основному медикаментозному лечению, специалисты рекомендуют рассмотреть использование некоторых народных средств. Однако перед их применением важно проконсультироваться с врачом, чтобы избежать возможного вреда для здоровья. Следует помнить, что только с помощью трав и настоев невозможно полностью вылечить заболевание. Здесь необходим комплексный подход, который включает диету, медикаменты и физиотерапию.
Существует множество рецептов для приготовления различных отваров на основе лечебных трав. Например, можно взять корни одуванчика и лапчатки прямостоячей (по 4 части), мяту перечную, пижму и льнянку (по 2 части) и листья чистотела (1 часть). Все ингредиенты смешиваются, заливаются кипятком в пропорции 1 ст. л. на стакан воды, настаиваются в течение 30 минут и процеживаются. Полученный напиток рекомендуется принимать по четверти стакана за 20 минут до еды трижды в день. Курс лечения составляет 3 недели, после чего следует сделать перерыв на полгода.
Хорошие результаты в терапии можно достичь с помощью отвара из кукурузных рыльцев. Прием осуществляется по аналогичной схеме, а продолжительность лечения определяет лечащий врач. Еще один полезный настой готовится из полыни и тысячелистника (по 1 ч. л. на стакан кипятка). Его принимают по полстакана не реже трех раз в день, в промежутках между приемами пищи.
Смотрите видео о безопасном лечении холецистопанкреатита:
Настой на основе полыни, перечной мяты и зверобоя также получил положительные отзывы от пациентов и врачей. Для его приготовления достаточно взять по 1 ч. л. каждой травы и залить двумя стаканами горячей воды. Смесь настаивается полчаса, процеживается и принимается по полстакана дважды в день.
Не забывайте, что такие настои и отвары могут иметь множество противопоказаний и побочных эффектов. Использовать их самостоятельно, без консультации врача, не рекомендуется, так как это может привести не к облегчению, а к осложнениям и аллергическим реакциям.
Диета
Диета номер 5 является одной из самых популярных систем питания, применяемых советскими врачами для лечения заболеваний желудочно-кишечного тракта.
В первые дни после острого приступа рекомендуется воздержаться от пищи. Разрешается только пить чистую воду, а также обеспечить себе покой и постельный режим. После устранения обострения следует постепенно выходить из голодовки и затем строго придерживаться диеты. При холецистопанкреатите применяется диета номер 5, а в случае сопутствующих заболеваний ЖКТ – диета номер 5а.
Эта диета предполагает не менее шести приемов пищи в день, но в небольших порциях. Запрещается употреблять слишком горячую или холодную пищу, а также продукты, содержащие клетчатку. Оптимально, чтобы еда была тщательно перетертой, мягкой, приготовленной на пару, отварной или запеченной, но не жареной.
Придется полностью исключить крепкий чай и кофе, алкогольные напитки, а также все жирные, соленые, копченые, острые и сладкие продукты. Основное внимание следует уделить белковой пище, в то время как жиры и углеводы стоит ограничить. От соли также лучше отказаться, а в крайнем случае, минимизировать ее потребление.
Такую строгую диету необходимо соблюдать не менее года, а после достижения стабильной ремиссии можно постепенно вводить в рацион другие продукты.
Тест на риск развития желчнокаменной болезни
Профилактика
Для предотвращения развития заболеваний важно внести изменения в рацион, то есть уменьшить потребление вредной пищи и избегать переедания. Полезными будут также умеренные физические нагрузки, отказ от курения и алкоголя, а также минимизация стрессовых ситуаций.
Если у вас есть какие-либо заболевания желудочно-кишечного тракта, необходимо своевременно проходить лечение и регулярно проходить полное обследование. Сильные болевые ощущения должны стать сигналом для обращения к специалисту. Запущенные заболевания труднее поддаются лечению и часто требуют хирургического вмешательства.
Заключение
- Холецистопанкреатит зачастую возникает на фоне травм, инфекций или язвенной болезни желудка.
- Не стоит заниматься самолечением, полагаясь на советы друзей и знакомых.
- Комплекс лечебных мероприятий должен назначаться врачом, а народные средства могут использоваться в качестве дополнения.
- Соблюдение строгой диеты является важным аспектом в терапии данного заболевания.
- Чтобы предотвратить развитие холецистопанкреатита, необходимо изменить свой образ жизни и рацион питания.
- Лечение этой патологии должно быть комплексным и продолжительным.
Осложнения холецистита и панкреатита
Холецистит и панкреатит — это заболевания, которые могут привести к серьезным осложнениям, если не будут своевременно диагностированы и правильно лечены. Осложнения могут варьироваться от легких до угрожающих жизни состояний, и их понимание имеет важное значение для эффективного лечения.
Одним из наиболее распространенных осложнений холецистита является перфорация желчного пузыря. Это состояние возникает, когда воспаление приводит к образованию отверстия в стенке пузыря, что может вызвать выход желчи в брюшную полость и привести к перитониту — воспалению брюшины. Перитонит требует неотложной медицинской помощи и часто требует хирургического вмешательства.
Другим осложнением является образование желчных свищей, которые могут возникнуть в результате хронического воспаления. Эти свищи могут привести к постоянному выделению желчи в окружающие ткани, что вызывает дополнительные воспалительные процессы и может потребовать хирургического лечения.
Что касается панкреатита, то его осложнения могут включать развитие псевдокист поджелудочной железы. Псевдокисты представляют собой скопления жидкости, которые могут образовываться в результате воспаления и повреждения тканей поджелудочной железы. Они могут вызывать боль, инфекцию и даже разрыв, что требует хирургического вмешательства.
Кроме того, острый панкреатит может привести к системным осложнениям, таким как острый респираторный дистресс-синдром (ОРДС) и шок, что требует интенсивной терапии и мониторинга в условиях стационара.
Хронический панкреатит также может привести к развитию диабета, так как повреждение поджелудочной железы нарушает выработку инсулина. Это состояние требует постоянного контроля уровня сахара в крови и, возможно, назначения инсулинотерапии.
Важно отметить, что наличие обоих заболеваний одновременно может усугубить течение каждого из них и увеличить риск осложнений. Например, воспаление поджелудочной железы может нарушить отток желчи, что в свою очередь может усугубить холецистит. Поэтому комплексный подход к лечению, включающий как медикаментозную терапию, так и изменения в образе жизни, является ключевым для предотвращения осложнений.
Регулярное наблюдение у врача, соблюдение диеты и отказ от вредных привычек, таких как курение и злоупотребление алкоголем, могут значительно снизить риск развития осложнений и улучшить качество жизни пациентов с холециститом и панкреатитом.
Рекомендации по реабилитации после лечения
После успешного лечения холецистита с панкреатитом важно уделить внимание реабилитации, чтобы предотвратить рецидивы и улучшить общее состояние здоровья. Реабилитация включает в себя несколько ключевых аспектов: диетическое питание, физическую активность, медикаментозное сопровождение и регулярные медицинские осмотры.
Диетическое питание
Правильное питание играет основную роль в восстановлении после заболеваний желчного пузыря и поджелудочной железы. Рекомендуется соблюдать следующие принципы:
- Соблюдение диеты: Основной акцент следует делать на легкие, легко усваиваемые продукты. Исключите жирные, жареные и острые блюда, а также алкоголь.
- Частое питание: Рекомендуется есть небольшими порциями 5-6 раз в день, что поможет снизить нагрузку на пищеварительную систему.
- Увлажнение: Пейте достаточное количество жидкости, предпочтительно чистой воды или травяных чаев, чтобы поддерживать водный баланс.
- Витамины и минералы: Обратите внимание на продукты, богатые витаминами группы B, C и D, а также минералами, такими как магний и кальций.
Физическая активность
Физическая активность также является важным аспектом реабилитации. Однако следует помнить, что нагрузки должны быть умеренными и соответствовать вашему состоянию:
- Постепенное увеличение активности: Начните с легких прогулок и постепенно увеличивайте продолжительность и интенсивность физической активности.
- Упражнения для укрепления мышц: Включите в свою программу реабилитации упражнения для укрепления мышц пресса и спины, что поможет улучшить осанку и снизить нагрузку на органы пищеварения.
- Избегайте тяжелых нагрузок: Не поднимайте тяжести и избегайте интенсивных тренировок в первые месяцы после лечения.
Медикаментозное сопровождение
После лечения может потребоваться продолжение приема некоторых медикаментов для поддержания функции печени и поджелудочной железы:
- Ферменты: При необходимости врач может назначить ферментные препараты, которые помогут улучшить пищеварение.
- Холеретики: Эти препараты могут быть рекомендованы для улучшения оттока желчи и предотвращения образования камней в желчном пузыре.
- Обезболивающие: При наличии болевого синдрома могут быть назначены обезболивающие средства, но их прием должен контролироваться врачом.
Регулярные медицинские осмотры
Не забывайте о важности регулярных медицинских осмотров. Это поможет контролировать состояние здоровья и вовремя выявлять возможные осложнения:
- Посещение гастроэнтеролога: Рекомендуется проходить обследование у гастроэнтеролога не реже одного раза в полгода.
- УЗИ органов брюшной полости: Ультразвуковое исследование поможет оценить состояние желчного пузыря и поджелудочной железы.
- Лабораторные анализы: Регулярные анализы крови помогут контролировать уровень ферментов и другие показатели, связанные с работой печени и поджелудочной железы.
Следуя этим рекомендациям, вы сможете значительно улучшить свое состояние и снизить риск повторного возникновения холецистита и панкреатита. Важно помнить, что реабилитация — это процесс, требующий времени и терпения, но с правильным подходом вы сможете вернуться к полноценной жизни.
Психологические аспекты и поддержка при хронических заболеваниях
Хронические заболевания, такие как холецистит и панкреатит, могут оказывать значительное влияние не только на физическое состояние пациента, но и на его психологическое здоровье. Столкновение с постоянной болью, необходимостью соблюдать строгую диету и регулярными визитами к врачу может вызывать стресс, тревогу и депрессию. Поэтому важно уделять внимание не только физическому лечению, но и психологической поддержке.
Первым шагом к улучшению психологического состояния является осознание и принятие своего диагноза. Понимание того, что холецистит и панкреатит — это хронические заболевания, которые требуют постоянного контроля, может помочь пациенту адаптироваться к новым условиям жизни. Важно помнить, что многие люди с подобными диагнозами ведут активную и полноценную жизнь, что может служить источником вдохновения и мотивации.
Общение с другими людьми, страдающими от аналогичных заболеваний, может стать важным источником поддержки. Группы поддержки, как в оффлайн, так и в онлайн-формате, позволяют обмениваться опытом, делиться советами и просто находить понимание. Это может значительно снизить уровень стресса и помочь в преодолении трудностей, связанных с заболеванием.
Психотерапия также может быть полезной для пациентов с хроническими заболеваниями. Работа с психологом или психотерапевтом может помочь разобраться в своих чувствах, научиться справляться с тревогой и депрессией, а также разработать стратегии для управления стрессом. Когнитивно-поведенческая терапия, например, может помочь изменить негативные мысли и установки, связанные с болезнью, на более позитивные и конструктивные.
Кроме того, важно обратить внимание на методы релаксации и снятия стресса. Практики, такие как медитация, йога, дыхательные упражнения и физическая активность, могут значительно улучшить общее состояние и повысить качество жизни. Регулярные занятия спортом способствуют выработке эндорфинов, которые помогают улучшить настроение и общее самочувствие.
Не стоит забывать и о роли семьи и близких людей в процессе лечения. Поддержка со стороны родных может сыграть ключевую роль в эмоциональном состоянии пациента. Открытое общение о своих переживаниях и потребностях поможет создать атмосферу понимания и заботы, что, в свою очередь, способствует улучшению психологического состояния.
В заключение, важно помнить, что лечение холецистита и панкреатита — это комплексный процесс, который включает не только медицинские аспекты, но и психологическую поддержку. Забота о своем психическом здоровье, общение с другими людьми и работа с профессионалами помогут справиться с трудностями и улучшить качество жизни.