Холецистит и панкреатит — два заболевания, которые часто встречаются одновременно и могут ухудшить качество жизни. Понимание их взаимосвязи, симптомов, причин и методов лечения важно для диагностики и терапии. В статье рассмотрим ключевые аспекты этих заболеваний, их отличия и схожести, а также предложим рекомендации по лечению и профилактике, что поможет читателям принимать обоснованные решения о здоровье.
По каким признакам отличать заболевания?
Температура может повышаться из-за наличия воспалительного процесса.
Обе болезни имеют схожие симптомы, что затрудняет их различение. При панкреатите пациенты часто испытывают выраженную слабость, постоянную тошноту, рвоту и пониженное артериальное давление.
К этим симптомам могут добавляться как повышение, так и понижение температуры, резкие боли в левой части живота, а также потливость. Однако даже эти проявления не являются достаточными для постановки диагноза панкреатита.
Для точного определения заболевания необходимы лабораторные исследования, такие как биохимический анализ, общий анализ крови или электролитный анализ, а также анализ мочи. Более полную картину состояния пациента можно получить с помощью УЗИ и контрастной рентгенографии.
Холецистит характеризуется застоем желчи в желчном пузыре, что может привести к образованию камней. В целом, симптомы этих заболеваний очень схожи, но есть и некоторые отличия.
Например, болевой синдром чаще всего локализуется в правом боку, а постоянная тошнота и рвота могут сопровождаться слюнотечением и метеоризмом. При обострении холецистита могут наблюдаться нарушения сердечного ритма, тахикардия, а основным признаком считается пожелтение кожи и горечь во рту.
Помимо стандартных исследований, проводимых для диагностики панкреатита, могут быть назначены дополнительные процедуры, такие как эндоскопия, дуоденальное зондирование, компьютерная томография и холецистография.
Смотрите видео о панкреатите и холецистите:
Врачи отмечают, что холецистит и панкреатит часто идут рука об руку, так как оба заболевания затрагивают органы пищеварительной системы. Холецистит, воспаление желчного пузыря, может привести к нарушению оттока желчи, что, в свою очередь, создает условия для развития панкреатита — воспаления поджелудочной железы. Врачи подчеркивают, что при наличии одного из этих заболеваний важно внимательно следить за состоянием другого, так как они могут усугублять друг друга.
Лечение холецистита обычно включает диету, медикаментозную терапию и в некоторых случаях хирургическое вмешательство. Панкреатит требует более строгого подхода, включая голодание на несколько дней, а затем постепенное введение легкой пищи. Важно, чтобы пациенты соблюдали рекомендации врачей и проходили регулярные обследования, чтобы избежать осложнений и обеспечить эффективное лечение обоих заболеваний.
https://youtube.com/watch?v=E5lJYTGR3e8
Причины заболевания
Панкреатит, как и холецистит, относится к заболеваниям, затрагивающим пищеварительную систему, и его развитие может быть вызвано неправильным питанием.
К основным факторам, способствующим возникновению этих патологий, относятся:
- избыточный вес;
- наличие глистов;
- недостаток физической активности;
- нарушения в эндокринной системе;
- генетическая предрасположенность;
- частые случаи пищевых отравлений;
- гормональные дисбалансы;
- алкогольное отравление;
- муковисцидоз;
- злоупотребление вредными медикаментами;
- желчнокаменная болезнь.
Стоит отметить, что панкреатит часто развивается на фоне таких заболеваний, как желчнокаменная болезнь, гастрит, гепатит, диабет, холецистит, дуоденит и колит.
Когда панкреатит возникает в сочетании с желчнокаменной болезнью, его называют билиарным. Избыточное образование камней может привести к калькулезному панкреатиту, который, как правило, требует хирургического вмешательства.
Также важно помнить, что холецистит может развиться на фоне желчнокаменной болезни, когда камни блокируют желчные протоки. Это приводит к застою желчи и вызывает выраженное воспаление. В некоторых случаях холецистит может впервые проявиться во время беременности, а острый панкреатит часто возникает при запущенном холецистите.
| Аспект | Холецистит | Панкреатит |
|---|---|---|
| Определение | Воспаление желчного пузыря, часто вызванное желчнокаменной болезнью. | Воспаление поджелудочной железы, при котором пищеварительные ферменты начинают переваривать саму железу. |
| Связь между болезнями | Общая причина: Желчные камни, выходящие из желчного пузыря, могут заблокировать общий желчный проток (который также является протоком поджелудочной железы), вызывая панкреатит. Это называется билиарный панкреатит. | Вторичное развитие: Острый холецистит, особенно с обструкцией общего желчного протока, является одной из наиболее частых причин острого панкреатита. |
| Симптомы | Боль в правом верхнем квадранте живота (может отдавать в правое плечо/спину), тошнота, рвота, лихорадка, желтуха (при обструкции общего желчного протока). | Сильная боль в верхней части живота (часто опоясывающая, отдающая в спину), тошнота, рвота, вздутие живота, лихорадка, тахикардия, шок в тяжелых случаях. |
| Диагностика | УЗИ брюшной полости, КТ, МРТ, анализы крови (лейкоцитоз, повышение билирубина, АЛТ, АСТ). | Анализы крови (повышение амилазы и липазы), УЗИ брюшной полости, КТ, МРТ, ЭРХПГ (при билиарном панкреатите). |
| Лечение (острый период) | Антибиотики, обезболивающие, спазмолитики, диета (голод, затем щадящая), при необходимости – холецистэктомия (удаление желчного пузыря). | Голод, внутривенное введение жидкостей, обезболивающие, противорвотные, ферментные препараты (при хроническом), антибиотики (при инфицировании некроза), при необходимости – хирургическое вмешательство (дренирование, некрэктомия). |
| Лечение (хронический период/профилактика) | Диета с ограничением жиров, холецистэктомия (при желчнокаменной болезни), контроль веса. | Диета с ограничением жиров и алкоголя, ферментные препараты, обезболивающие, лечение основного заболевания (например, удаление желчных камней), отказ от курения. |
| Возможные осложнения | Перфорация желчного пузыря, перитонит, холангит, панкреатит. | Некроз поджелудочной железы, абсцессы, псевдокисты, сахарный диабет, хронический панкреатит, полиорганная недостаточность. |
Осложнения
Сахарный диабет: возможные риски
Основные осложнения могут возникнуть из-за недостатка ферментов, которые поступают в пищеварительный тракт из поджелудочной железы и желчного пузыря. Это, в свою очередь, способно негативно сказаться на функционировании всех органов пищеварительной системы и привести к развитию сахарного диабета.
Острая форма обоих заболеваний может вызывать серьезные осложнения, связанные с желчнокаменной болезнью, и зачастую требует хирургического вмешательства. В запущенных случаях эти болезни могут привести к некрозу поджелудочной железы, гнойному холециститу и энцефалопатии, что нередко заканчивается летальным исходом для пациента.
https://youtube.com/watch?v=mQBTWyMbMpM
Сколько длится обострение?
В легкой форме обострение может длиться всего несколько часов, после чего наступает заметное облегчение. Однако если обострение панкреатита и холецистита связано с наличием камней, острый приступ может затянуться на 3-4 дня.
Самостоятельно заниматься лечением обострения не рекомендуется, и при возникновении приступа необходимо незамедлительно обратиться за медицинской помощью. Важно помнить, что до приезда скорой помощи следует лечь, приподняв ноги, и приложить лед к животу. В этот период категорически нельзя есть и пить.
Принципы терапии заболеваний
Соблюдайте рекомендации вашего врача
Как панкреатит, так и холецистит требуют схожего подхода к лечению, так как оба заболевания проявляются похожими симптомами и имеют аналогичное течение. Основной принцип терапии заключается в комплексном подходе, который включает строгую диету, применение медикаментов, фитотерапию и методы народной медицины. Также врач может рекомендовать физиотерапевтические процедуры и использование лечебных грязей.
https://youtube.com/watch?v=OdLcK_yVy6Q
Консервативная терапия
Лекарственные средства в медицинской практике применяются не только для облегчения симптомов и уменьшения болевых ощущений, но также для устранения воспалительных процессов, борьбы с инфекциями и нормализации желчного оттока. При лечении панкреатита и холецистита используются одни и те же препараты, однако их применение должно быть комплексным.
В первую очередь, специалисты назначают спазмолитики, обладающие выраженным обезболивающим эффектом (например, Но-Шпа, Брал, Спазган, Папаверин). Эти медикаменты способствуют расслаблению мышечных волокон, снимают спазмы в протоках и уменьшают болевые ощущения.
Кроме того, рекомендуется использовать желчегонные препараты (такие как Аллохол, Холосас, Урсофальк), средства, которые нормализуют сокращения желчного пузыря (например, Цизаприд), а также ферменты (Панкреатин, Фестал).
При панкреатите обязательно назначают лекарства, способствующие ускорению выработки поджелудочного сока (Омепразол, Фамотидин, Омез). Для улучшения оттока ферментов, устранения инфекции и снятия воспалительных процессов применяются антибиотики (Ампициллин, Бисептол), а для восстановления поврежденных тканей и укрепления иммунной системы полезны витамины А, Е, С и группы В.
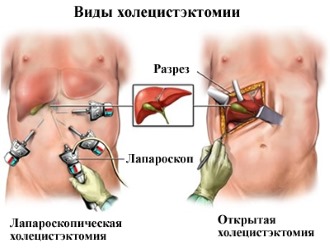
Когда нужна операция?
Два типа операций
Эффективно подобранная медикаментозная терапия может дать отличные результаты, однако есть и исключения.
Хирургическое вмешательство необходимо в следующих ситуациях:
- тяжелая форма желчнокаменной болезни;
- постоянные боли, которые не поддаются медикаментозному лечению;
- некроз тканей органов;
- частые острые приступы;
- быстрое прогрессирование заболевания;
- механическая желтуха.
Эти симптомы указывают на неэффективность медикаментозного лечения и требуют полного удаления желчного пузыря и резекции части поджелудочной железы.
Физиотерапевтическое лечение
Помимо медикаментов, специалисты применяют физиотерапевтические процедуры, такие как УВЧ, ультразвук или электрофорез. Эти методы помогают стимулировать выработку желчи, уменьшают болевые ощущения и воспалительные процессы, а также предотвращают образование камней. Эффективным дополнением являются процедуры с лечебной грязью и употребление минеральной воды без газа.
Роль лечебной диеты в лечении недугов
Пейте достаточное количество чистой воды
Лечение обоих заболеваний требует строгого соблюдения диетических рекомендаций. В первые дни после устранения острого приступа прием пищи полностью исключается, а затем разрешается только диетическое питание.
Основная идея диеты заключается в регулярном (5-6 раз в день) приеме пищи, но в очень небольших порциях, не превышающих 200 г за один раз. Выход из голодания должен происходить постепенно, при этом особое внимание уделяется потреблению большого объема жидкости (до 2,5 литров в сутки).
Примерное меню
Основу вашего питания должны составлять каши, приготовленные на воде, свежие фрукты и овощи (в отварном или тушеном виде), нежирные молочные продукты, постное мясо и морепродукты, а также сухари из черного хлеба.
На завтрак можно приготовить овсяную кашу на воде, запить ее несладким чаем с молоком и добавить немного сухариков. Через несколько часов подойдет перекус с сладким яблоком. На обед отлично подойдет легкий овощной суп, отварная куриная грудка, свекольный салат и стакан отвара из шиповника.
На полдник можно съесть грушу или банан, а на ужин приготовить тушеные овощи с сосиской или отварные макароны с сыром. Непосредственно перед сном рекомендуется выпить стакан теплого молока или кефира.
Такой рацион будет полезен при хронических заболеваниях, в то время как острые формы требуют более строгих ограничений. При обследовании и назначении лечения врач предложит оптимальную схему питания (диетический стол №5).
Фитотерапия
Использование травяных сборов допустимо только после консультации с медицинским специалистом.
В дополнение к медикаментозному лечению и правильному питанию, важной частью комплексной терапии является фитотерапия. Лечебные настои и отвары оказывают положительное воздействие на функционирование всей пищеварительной системы.
Травяные сборы при панкреатите
В терапии панкреатита лечебные травы занимают значительное место. Настой из плодов шиповника, сухих листьев мяты, зверобоя, тысячелистника, цветов бессмертника и семян фенхеля (по 10 г каждого) эффективно облегчает боль и уменьшает воспаление.
Ингредиенты тщательно смешиваются, после чего берется столовая ложка полученной смеси и добавляется в поллитра кипящей воды. Рекомендуется настаивать фиточай в термосе не менее 12 часов, затем процедить и употреблять по 150 мл трижды в день.
Также положительные отзывы вызывает сбор на основе сухой травы череды, хвоща, зверобоя, полыни, корня девясила, лопуха, ромашки, календулы и шалфея. Все ингредиенты берутся по столовой ложке, заливаются таким же количеством кипятка, настаиваются и принимаются аналогично предыдущему рецепту.
Лекарственные травы при холецистите
Фитотерапия требует внимательного подхода, так как некоторые травы могут спровоцировать аллергические реакции.
Существует множество рецептов для приготовления целебных отваров, однако есть и такие, которые отличаются высокой эффективностью и простотой в приготовлении. Например, можно взять по столовой ложке сухих трав: тысячелистника, бессмертника, полыни, семян фенхеля и мяты.
Все ингредиенты следует залить полулитром кипящей воды и настаивать под крышкой или в термосе не менее восьми часов. После этого настой необходимо процедить и употреблять в течение дня небольшими порциями.
Также стоит отметить другой эффективный травяной отвар, который готовится из листьев трифоля и сухих цветов бессмертника (по столовой ложке) и мяты (одна десертная ложка). Травы заливаются полулитром кипятка, ставятся на медленный огонь и варятся около 10-15 минут. Готовый отвар нужно процедить и остудить, а затем принимать трижды в день по 100 мл до еды.
Не забывайте, что фитотерапия требует осторожности, так как некоторые травы могут вызывать аллергии, а также влиять на уровень давления или вызывать диарею. Подбор подходящего рецепта травяного сбора лучше доверить специалисту.
Физиопроцедуры
Физиотерапия оказывает значительное влияние на процесс лечения. Например, ультразвук обеспечивает глубокое воздействие на органы брюшной полости. Электрофорез способствует более быстрому проникновению медикаментов через кожу к пораженному органу. Грязелечение помогает ускорить процесс снятия воспаления, а также эффективным дополнением является лечебная гимнастика.
Посмотрите видео с лечебной гимнастикой:
Возможные осложнения
Запоздалое начало терапии, несоблюдение предписанной диеты и пренебрежение рекомендациями врачей могут привести к серьезным последствиям.
Наиболее распространенные осложнения:
- спайки в брюшной полости;
- эпиема желчного пузыря;
- некроз тканей;
- холангит;
- сепсис.
В запущенных ситуациях оба заболевания представляют собой серьезную угрозу, так как могут закончиться летальным исходом. Ожидать улучшений без медицинского вмешательства крайне опасно.
Профилактические меры
Чтобы предотвратить развитие заболеваний, необходимо придерживаться здорового питания, отказаться от курения и алкоголя, а также изменить образ жизни к лучшему. Важно увеличить потребление фруктов и овощей, значительно сократить количество вредных продуктов и фаст-фуда, а также избегать переедания.
Прогноз
Холецистит и панкреатит хорошо поддаются комплексному лечению, которое включает в себя медикаменты и дополнительные методы, такие как фитотерапия, диетическое питание и физиотерапевтические процедуры.
Хронические формы этих заболеваний могут периодически обостряться. Чтобы минимизировать риск обострений, необходимо строго придерживаться назначенной диеты, принимать все рекомендованные лекарства и регулярно проходить медицинские обследования.
Пройдите тест на риск развития желчнокаменной болезни!
Заключение
- Холецистит и панкреатит – это заболевания, которые часто возникают одновременно и имеют тесную связь между собой.
- Процесс диагностики усложняется из-за схожести симптомов и характера протекания этих заболеваний.
- В терапии обоих недугов применяются одни и те же медикаменты.
- Запоздалое лечение может привести к серьезным осложнениям.
- Эти заболевания требуют комплексного подхода к лечению, включая строгую диету.
Взаимосвязь между холециститом и панкреатитом
Холецистит и панкреатит — это два заболевания, которые затрагивают органы пищеварительной системы, и их взаимосвязь является предметом активных исследований в области медицины. Оба состояния могут возникать одновременно и влиять друг на друга, что делает их изучение особенно важным для понимания патогенеза и выбора оптимального лечения.
Холецистит — это воспаление желчного пузыря, которое чаще всего вызвано наличием желчных камней, инфекцией или нарушением оттока желчи. Панкреатит, в свою очередь, представляет собой воспаление поджелудочной железы, которое может быть острым или хроническим. Основной причиной панкреатита часто является злоупотребление алкоголем, но также он может быть вызван желчными камнями, которые блокируют общий желчный проток.
Взаимосвязь между этими заболеваниями заключается в том, что воспаление желчного пузыря может привести к нарушению работы поджелудочной железы. Когда желчные камни блокируют общий желчный проток, это может вызвать повышение давления в поджелудочной железе и, как следствие, ее воспаление. Таким образом, холецистит может быть триггером для развития панкреатита.
Симптомы обоих заболеваний могут пересекаться, что затрудняет диагностику. Например, боль в верхней части живота, тошнота, рвота и расстройства пищеварения могут наблюдаться как при холецистите, так и при панкреатите. Однако, несмотря на схожесть симптомов, лечение этих заболеваний требует индивидуального подхода, основанного на точной диагностике.
Для диагностики холецистита и панкреатита используются различные методы, включая ультразвуковое исследование, компьютерную томографию и анализы крови. Важно отметить, что при наличии обоих заболеваний лечение должно быть комплексным и направленным на устранение причин воспаления. В случае холецистита может потребоваться хирургическое вмешательство для удаления желчного пузыря, тогда как панкреатит часто требует консервативного лечения, включая голодание, введение жидкости и медикаментозную терапию.
Таким образом, холецистит и панкреатит имеют тесную взаимосвязь, и их одновременное возникновение требует внимательного подхода к диагностике и лечению. Понимание этой взаимосвязи помогает врачам более эффективно справляться с этими заболеваниями и улучшать качество жизни пациентов.
Роль стресса и образа жизни в развитии заболеваний
Стресс и образ жизни играют ключевую роль в развитии холецистита и панкреатита, так как они могут оказывать значительное влияние на функционирование пищеварительной системы. Холецистит, воспаление желчного пузыря, и панкреатит, воспаление поджелудочной железы, часто возникают в результате неправильного питания, злоупотребления алкоголем и хронического стресса.
Первым аспектом, который стоит рассмотреть, является влияние стресса на пищеварение. Хронический стресс может приводить к нарушению работы нервной системы, что, в свою очередь, влияет на секрецию желудочного сока и желчи. Это может вызвать застой желчи в желчном пузыре, что является одним из факторов, способствующих развитию холецистита. Кроме того, стресс может вызывать спазмы желчных протоков, что также увеличивает риск воспалительных процессов.
Образ жизни, включая диету, физическую активность и привычки, также имеет огромное значение. Неправильное питание, богатое жирами и углеводами, может привести к образованию желчных камней, что является одной из основных причин холецистита. Употребление большого количества жирной пищи может вызвать перегрузку поджелудочной железы, что может привести к панкреатиту. Кроме того, недостаток физической активности способствует увеличению массы тела и развитию метаболических нарушений, что также увеличивает риск заболеваний.
Злоупотребление алкоголем является еще одним важным фактором, способствующим развитию панкреатита. Алкоголь может вызывать воспаление поджелудочной железы и нарушать ее функции, что приводит к серьезным последствиям для здоровья. Важно отметить, что даже умеренное потребление алкоголя может быть опасным для людей с предрасположенностью к этим заболеваниям.
Кроме того, курение также является значительным фактором риска для обоих заболеваний. Оно может ухудшать кровообращение и способствовать воспалительным процессам в организме, что увеличивает вероятность развития холецистита и панкреатита.
Таким образом, стресс и образ жизни играют важную роль в развитии холецистита и панкреатита. Понимание этих факторов может помочь в профилактике и лечении данных заболеваний. Изменение образа жизни, включая улучшение питания, увеличение физической активности и управление стрессом, может значительно снизить риск возникновения этих серьезных заболеваний.
Советы по реабилитации после обострений
Реабилитация после обострений холецистита и панкреатита является важным этапом в восстановлении здоровья пациента. Правильный подход к восстановлению может существенно снизить риск повторных обострений и улучшить качество жизни. Ниже представлены основные рекомендации, которые помогут в процессе реабилитации.
1. Соблюдение диеты
Одним из ключевых аспектов реабилитации является строгая диета. В первые дни после обострения рекомендуется придерживаться щадящего питания, которое включает:
- Продукты, богатые белком: нежирное мясо, рыба, яйца (в ограниченном количестве).
- Овощи и фрукты, которые легко усваиваются: картофель, морковь, яблоки.
- Каши на воде: овсянка, гречка, рис.
- Нежирные молочные продукты: кефир, йогурт.
Важно избегать жирной, жареной и острой пищи, а также продуктов, содержащих много углеводов и сахара, так как они могут вызвать раздражение поджелудочной железы и желчного пузыря.
2. Умеренная физическая активность
После обострения важно постепенно возвращаться к физической активности. Начинать следует с легких прогулок и простых упражнений, которые не нагружают брюшную область. Умеренные физические нагрузки способствуют улучшению обмена веществ и нормализации работы органов пищеварения. Рекомендуется избегать тяжелых физических нагрузок и занятий спортом, которые могут вызвать дискомфорт.
3. Регулярные медицинские осмотры
После обострения холецистита и панкреатита необходимо регулярно посещать врача для контроля состояния здоровья. Специалист может назначить дополнительные исследования, такие как УЗИ органов брюшной полости, анализы крови и другие диагностические процедуры, чтобы оценить состояние желчного пузыря и поджелудочной железы.
4. Психологическая поддержка
Хронические заболевания, такие как холецистит и панкреатит, могут оказывать значительное влияние на психоэмоциональное состояние пациента. Важно уделять внимание психологическому аспекту реабилитации. Поддержка со стороны близких, участие в группах самопомощи или консультации с психологом могут помочь справиться с тревожностью и депрессией, связанными с болезнью.
5. Избегание стрессов
Стресс может негативно сказаться на состоянии здоровья, особенно при заболеваниях органов пищеварения. Рекомендуется использовать методы релаксации, такие как медитация, йога или дыхательные упражнения, чтобы снизить уровень стресса и улучшить общее самочувствие.
6. Прием медикаментов
В некоторых случаях врач может назначить препараты для улучшения работы желчного пузыря и поджелудочной железы, а также для снижения воспалительных процессов. Важно строго следовать рекомендациям врача и не заниматься самолечением.
Соблюдение этих рекомендаций поможет пациентам не только восстановиться после обострений, но и значительно улучшить качество жизни, снизив риск повторных заболеваний. Реабилитация требует времени и терпения, но с правильным подходом можно достичь положительных результатов.