Хронический холецистит и панкреатит — распространенные заболевания, ухудшающие качество жизни и способные вызвать серьезные осложнения. Понимание их причин, симптомов и методов диагностики важно для своевременного обращения к врачу и начала лечения. В статье рассмотрим основные аспекты этих заболеваний, их отличия, роль диеты в терапии и профилактике, а также возможные последствия, включая риск летального исхода. Эта информация поможет читателям лучше ориентироваться в вопросах здоровья и принимать обоснованные решения о лечении.
Причины
Основная причина — неправильное питание
Общие причины.
- Потребление большого количества калорийной, жирной, острой и копчёной пищи после длительного голодания – однократное питание.
- Несбалансированный рацион – недостаток клетчатки, свежих овощей, фруктов и ягод, при этом избыток бобовых.
- Низкая физическая активность на фоне обильного питания.
- Частые и изнурительные диеты.
- Недостаточное потребление жидкости.
- Осложнения после ротавирусной инфекции.
- Другие патогены: кандида, кокки.
- Длительный прием токсичных медикаментов.
Специфические причины холецистита.
- Желчнокаменная болезнь.
- Кишечная палочка; осложнения дисбактериоза.
- Застой желчи.
- Осложнения гепатитов, независимо от их типа.
- Повышенная кислотность желчи.
- Гельминтоз, особенно наличие гельминтов в печени.
- Гормональный дисбаланс.
Специфические причины панкреатита.
- Чрезмерное употребление алкоголя, пищевых кислот и эссенций – увеличение концентрации ацетатов.
- Высокое содержание сладостей, превышающее 50% от общего рациона.
- Избыточное потребление мяса – более 60% от всего рациона – приводит к гниению тяжёлых белков.
- Большое количество лука и чеснока – более 20% рациона; злоупотребление острым перцем.
- Длительный прием инсулин-содержащих препаратов или резкое прекращение их использования.
Врачи подчеркивают, что лечение хронического панкреатита и холецистита требует комплексного подхода. Прежде всего, необходимо соблюдать строгую диету, исключая жирные, жареные и острые блюда, а также алкоголь. Врачами рекомендовано употребление легкоперевариваемой пищи, богатой белками и витаминами. Медикаментозная терапия включает в себя использование ферментов для улучшения пищеварения, а также противовоспалительных средств для снятия болевого синдрома. В некоторых случаях может потребоваться хирургическое вмешательство, особенно при наличии камней в желчном пузыре. Важно также регулярно проходить обследования для мониторинга состояния поджелудочной железы и желчного пузыря. Врачи акцентируют внимание на необходимости изменения образа жизни, включая физическую активность и отказ от вредных привычек, что способствует улучшению общего состояния пациента.

Общие и отличительные черты
Оба заболевания имеют воспалительный характер и затрагивают оболочку органа. Эти патологии могут вызывать нарушения в процессе пищеварения и приводить к болевым ощущениям.
Боль усиливается после употребления тяжёлой и острой пищи. Воспалительный процесс не проходит сам по себе и постепенно разрушает оболочку органов.
Различия.
- Панкреатит влияет на расщепление белков, тогда как холецистит – на жиры.
- Боль локализуется в разных участках.
- Холецистит приводит к повышению кислотности мочи, в то время как при панкреатите увеличивается содержание белка.
- Обострение холецистита происходит после употребления кислых продуктов, а панкреатит – после сладкого.
- Панкреатит может вызывать колиты, тогда как холецистит – язвы.
| Аспект лечения | Хронический панкреатит | Хронический холецистит |
|---|---|---|
| Диета | Стол №5П (панкреатический): — Частое дробное питание (5-6 раз в день). — Ограничение жиров (особенно животных), жареного, острого, копченого, соленого. — Исключение алкоголя, газированных напитков, крепкого кофе/чая. — Предпочтение: отварные, запеченные, тушеные блюда. Протертые супы, каши на воде, нежирное мясо/рыба, овощи (после термической обработки). |
Стол №5 (печеночный): — Частое дробное питание (4-6 раз в день). — Ограничение жиров (особенно тугоплавких), жареного, острого, копченого, маринадов. — Исключение алкоголя, газированных напитков, шоколада, сдобной выпечки. — Предпочтение: отварные, запеченные, тушеные блюда. Нежирное мясо/рыба, молочные продукты, овощи, фрукты, растительные масла. |
| Медикаментозная терапия | 1. Ферментные препараты: (панкреатин, креон) для улучшения пищеварения, снижения боли. 2. Обезболивающие: (НПВС, спазмолитики) при болевом синдроме. 3. Ингибиторы протонной помпы (ИПП): для снижения кислотности желудка (при необходимости). 4. Антисекреторные препараты: (октреотид) в тяжелых случаях. 5. Витамины: (жирорастворимые A, D, E, K) при мальабсорбции. |
1. Спазмолитики: (дротаверин, мебеверин) для снятия спазма желчевыводящих путей. 2. Желчегонные препараты: (холеретики, холекинетики) при отсутствии камней и обострения. 3. Антибиотики: при присоединении бактериальной инфекции (по показаниям). 4. Гепатопротекторы: (урсодезоксихолевая кислота) при сопутствующих нарушениях функции печени. 5. Прокинетики: (домперидон) при диспептических явлениях. |
| Образ жизни и дополнительные меры | — Полный отказ от алкоголя и курения. — Достаточный питьевой режим. — Контроль уровня сахара в крови (при развитии диабета). — Регулярные обследования: УЗИ, анализы крови. — Снижение стресса. — Физическая активность (умеренная, вне обострения). |
— Достаточный питьевой режим. — Регулярная, умеренная физическая активность. — Контроль веса. — Избегание длительных перерывов в приеме пищи. — Снижение стресса. — Регулярные обследования: УЗИ, анализы крови. — Санаторно-курортное лечение (вне обострения). |
| Хирургическое лечение | Редко, по строгим показаниям: — При осложнениях: кисты, псевдокисты, стриктуры протоков, обструкция желчных путей. — Дренирование кист, резекция части поджелудочной железы. |
При наличии камней в желчном пузыре (желчнокаменная болезнь): — Холецистэктомия (удаление желчного пузыря) – лапароскопическая или открытая. — При осложнениях: эмпиема, перфорация, водянка желчного пузыря. |
Чем опасны обострения
Основная угроза заключается в реактивных воспалительных процессах. Агрессивные лейкоциты перемещаются по кровеносной системе, вызывая иммунные заболевания костной ткани, менингит, пневмонию и невирусные гепатиты.
Другие последствия.
| Резкое увеличение кислотности желудочного сока | Гастриты, язвы. |
| Повышение уровня сахара в крови | Риск развития диабета, увеличивается предрасположенность к нагноениям. |
| Плохое усвоение белков – дисбактериоз | Может привести к почечной недостаточности. |
Важно! Из-за внезапности указанных процессов эндокринная система не успевает адаптироваться к изменениям внутренней секреции, что приводит к резкому снижению иммунитета и уровня гемоглобина, а также повышает вероятность инфекционных заболеваний.

Функционирование желчного пузыря и поджелудочной железы
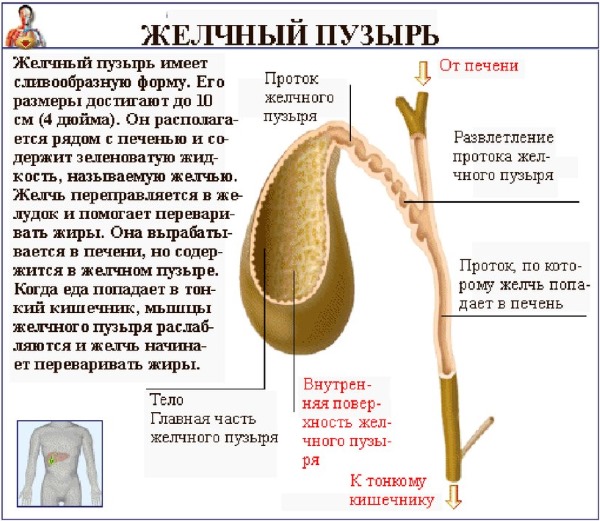
Функции и строение желчного пузыря
Желчный пузырь служит резервуаром для желчи, которая выбрасывается в подвздошную кишку при активации соответствующих рецепторов. Основная задача желчи заключается в нормализации кислотности в верхней части тонкого кишечника, в частности, в её снижении. Желчь состоит из фосфолипидов, желчных кислот и макроэлементов, таких как кальций, железо и калий.
Поджелудочная железа выделяет в тонкий кишечник панкреатин. Этот секрет включает в себя трипсин — фермент, отвечающий за расщепление определённых белков.
Лактоза — фермент, который расщепляет молочные сахариды, за исключением лактулозы, расщепляемой лактобактериями в толстом кишечнике; инсулин — гормон, регулирующий уровень глюкозы в крови; гликоген — вещество, которое помогает восполнить нехватку моносахаридов.
Важно отметить, что поджелудочная железа производит жизненно важные ферменты, поэтому панкреатит представляет собой серьёзную угрозу для здоровья.
Симптоматика
Заболевания характеризуются рядом общих признаков.
- Диспепсия.
- Тошнота.
- Повышение температуры до 37,5 градусов, независимо от времени суток, а в период обострений или на остром этапе – до 39 градусов, сопровождающееся ломотой в костях.
- При попадании инфекции – нагноение, пульсация в поражённом органе, заражение крови, температура выше 40 градусов, частые обмороки; исключение составляют кокки – воспалительный процесс протекает иначе.
Симптомы холецистита.
| Горькая отрыжка, изжога | Холецистит затрагивает печень. |
| Диарея с жжением в области ануса | Резкий выброс желчи с повышенной кислотностью. |
| Резкая, приступообразная боль, режущая, без чёткой локализации – движение камней и песка, однообразная, усиливающаяся после еды | Воспаление стенок желчного пузыря. |
| Тёмная моча с желтоватым оттенком, а при застое желчи – коричневая с зеленоватым оттенком | Выброс билирубина, воспалительный процесс в почках (в период обострения или остром состоянии); высокая кислотность желчи, наличие крови в моче. |
Симптоматика панкреатита.
- Тяжесть в левом подреберье – отёк оболочки поджелудочной железы.
- Тошнота и тянущее ощущение в грудной клетке после употребления молочных продуктов.
- Горечь во рту после сладкого.
- При длительном течении – лёгкий привкус и запах ацетона изо рта.
- Боли в левом подреберье после употребления алкоголя, лука и чеснока.
- В моче могут обнаруживаться белые или сероватые хлопья белка; в отличие от кандидоза – явные вкрапления без слизи; запах ацетона в моче, предобморочное состояние, начало сахарного диабета.
Важно! Панкреатит всегда сопровождается головными болями; холецистит – редко.

Классификация
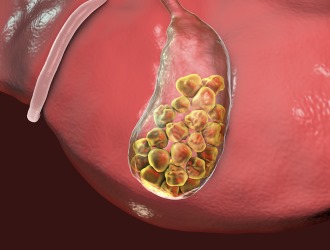
Конкременты в желчном пузыре
Классификация холецистита.
- В зависимости от наличия конкрементов: калькулёзный и некалькулёзный.
- По типу протекания: острый и хронический.
- Хроническая форма делится на стадии: обострения и ремиссии.
- В зависимости от динамических изменений в билиарной системе: с нарушением оттока желчи и без него.
Классификация панкреатита.
- По типу протекания: аналогично холециститу.
- По характеру течения: не рецидивирующий, редко рецидивирующий и персистирующий.
- По степени нарушений секреции: с нарушением синтеза ферментов и без него. Комплексный.
Классификация холецистопанкреатита.
- Калькулёзный.
- С нарушением проходимости желчевыводящих путей.
- Некалькулёзный.
- Инфекционный.
- Неинфекционный.
Кроме того, классификация может основываться на причине заболевания, форме его протекания, наличии или отсутствии осложнений, а также на реакции иммунной системы на болезнь.
Диагностика
Диагностика обычно начинается с общего анализа крови
Заболевания могут быть выявлены как в ходе плановых медицинских осмотров, так и на основании жалоб пациента. В первом случае процесс диагностики начинается с общего анализа крови, а во втором – с тщательного сбора анамнеза.
Общий анализ крови позволяет определить наличие воспалительных процессов: скорость оседания эритроцитов (СОЭ) выше 12, уровень лейкоцитов свыше 15, а при ослабленном иммунитете – ниже 5.
При некоторых заболеваниях наблюдается снижение концентрации ионов железа и свободных атомов кислорода, что приводит к снижению уровня гемоглобина ниже 60. Например, при панкреатите может отмечаться незначительное повышение уровня сахара на фоне высоких значений СОЭ и аномальных лейкоцитов.
Биохимический анализ крови помогает выявить нарушения активности печеночных ферментов, таких как АСТ, ЩФ и билирубин при холецистите, а также трансаминаз при панкреатите.
Для определения размеров и количества камней используется ультразвуковое исследование (УЗИ) желчного пузыря. В рамках диагностики также проводится УЗИ брюшной полости, включая почки.
Анализ мочи позволяет выявить наличие белка, а тимоловая проба помогает оценить уровень билирубина и фильтрационную способность почек.
В некоторых случаях могут быть назначены дополнительные исследования, такие как гастроскопия, анализ кала, а при тяжелом течении заболеваний – биопсия тканей органов.
После завершения полного обследования ставится диагноз, например, калькулёзный острый холецистит, некалькулёзный хронический холецистопанкреатит (с нарушением синтеза ферментов и желчных кислот) или рецидивирующий хронический панкреатит (с ферментативной дисфункцией) и другие.
Лечение
Назначить лечение имеет право исключительно ваш врач
В случае острого течения заболевания основным методом терапии является медикаментозное лечение. Использование народных средств и физиотерапевтических процедур допустимо лишь при хронической форме заболевания.
Медикаментозное лечение
Независимо от характера заболевания, основная терапия осуществляется по следующему алгоритму.
- Обезболивание и снятие спазмов.
- Устранение воспалительных процессов.
- Нормализация оттока желчи и секретина.
- Элиминация бактерий и грибков.
- Восстановление функций пищеварительной системы.
Для снятия боли применяются анальгетики, а в случаях сильных обострений – производные баралгина. Спазмы устраняются с помощью спазмолитиков, которые могут быть приняты перорально или введены внутримышечно, в зависимости от степени выраженности спазмов. Воспалительные процессы лечатся нестероидными противовоспалительными препаратами (НВП).
Глюкокортикостероиды назначаются только в сочетании с нефропротекторами. Для борьбы с инфекционными агентами используются антибиотики или противогрибковые средства, в зависимости от типа микроорганизма. Для устранения застойных явлений желчи и секретина применяются желчегонные препараты, как медикаментозные, так и народные.
Восстановление пищеварения осуществляется с помощью пробиотиков. Пребиотики назначаются до тех пор, пока не будет восстановлена ферментативная функция поджелудочной железы. При панкреатите могут быть рекомендованы такие препараты, как Диабетон и Глебомед, а также Сеофор и другие неинсулиновые средства.
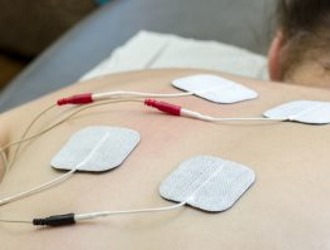
Физиопроцедуры
Электрофорез – это терапевтический метод, который предполагает введение медикаментов через кожу и слизистые оболочки с использованием постоянного электрического тока.
Ключевая задача данного метода – механическая стимуляция функционирования желчного пузыря и/или поджелудочной железы, что достигается с помощью электрофореза и магнитотерапии.
Когда оперируют
При наличии камней в желчном пузыре размером более 5 мм или нескольких конкрементов, превышающих 3 мм, рекомендуется проведение холецистэктомии. Удаление поджелудочной железы не требуется.
Народные методы
Народные рецепты используются для уменьшения воспалительных процессов и активизации работы желчного пузыря и поджелудочной железы.
Для приготовления настоя возьмите 200 мл кипятка и добавьте по 1 чайной ложке бессмертника и ромашки, а также полчайной ложки мяты. Доведите до кипения, затем выключите и дайте настояться в течение 6 часов. После этого процедите и подогрейте. Рекомендуется пить натощак. Этот настой помогает уменьшить воспаление в желчном пузыре и поджелудочной железе, а также способствует устранению застойных явлений желчи и панкреатина.
Для другого рецепта возьмите 250 мл холодной воды и добавьте по 1 чайной ложке кукурузных рылец, крапивы и подорожника, а также полчайной ложки бессмертника. Кипятите на водяной бане в течение 5 минут. Этот отвар помогает при воспалении поджелудочной железы, печени и желчного пузыря, а также обладает легким спазмолитическим эффектом. При панкреатите не следует добавлять мед, а при хроническом холецистите рекомендуется чередовать отвары.
- Для первого рецепта используйте 0,5 литра холодной воды и 1,5 столовые ложки кукурузных рылец. Кипятите в течение 1 минуты, дайте остыть, затем процедите и разделите на 2 приема.
- Для второго рецепта возьмите 0,5 литра холодной воды и добавьте по 1 столовой ложке крапивы, подорожника, бессмертника и медвежьих ушек. Кипятите на водяной бане 5 минут, дайте остыть, процедите и принимайте в течение суток в 5 приемов.
Диета
Питание должно быть сбалансированным
Следует избегать острой и тяжёлой для переваривания пищи. Рекомендуется дробное питание 5-6 раз в день. Пищу необходимо тщательно пережёвывать. Не стоит ложиться спать с чувством голода. Если ночью возникает голод, его следует немедленно утолить! Не стоит злоупотреблять кашами. Первые блюда лучше готовить на основе нежирного мясного филе.
При холецистите.
- Исключите кислые продукты из рациона.
- Каждый день употребляйте отварные овощи, печень и рыбу.
- Блюда готовьте в духовке или на пару.
При панкреатите.
- Исключите мясо птицы, а также сырые лук и чеснок.
- Не переусердствуйте с сладкими и молочными продуктами.
- Яйца можно употреблять не более 2 раз в неделю.
- Первые блюда должны быть в виде пюре.
- Печень и рыбу ешьте 2-3 раза в неделю; предпочтение отдавайте морской рыбе.
- Капусту употребляйте не чаще одного раза в неделю и не более 100 г.
- Овощи следует тщательно отваривать.
- Хлебобулочные изделия ограничьте до 150 г в день.
Профилактика
Основной мерой профилактики является соблюдение сбалансированного питания. Кроме того, рекомендуется учитывать следующие советы:
- Употреблять не менее 1,5 литров жидкости в день.
- Не ложиться спать на голодный желудок.
- Избегать чрезмерных физических нагрузок.
- Не игнорировать простудные заболевания, начинать лечение при первых симптомах.
- Беречься от переохлаждения.
- Регулярно, как минимум раз в год, проходить общий и биохимический анализ крови, а также делать УЗИ органов брюшной полости.
Посмотрите видео о правильной гимнастике для желчного пузыря:
Возможные осложнения
Осложнения холецистита.
- Эмпиема желчного пузыря.
- Разрыв или перфорация органа.
- Гепатиты неинфекционного характера.
- Гастриты и язвы желудочно-кишечного тракта.
Застой каловых масс может привести к разрыву или перфорации толстого кишечника, а диарея – к обезвоживанию организма.
Осложнения панкреатита.
- Сахарный диабет.
- Колиты.
- Дисбактериоз.
- Портальная гипертензия.
- Развитие аутоиммунного заболевания.
- Внутрикишечные кровотечения.
- Галактоземия.
Прогноз
В общем, прогноз выглядит позитивно.
Смертельный исход может произойти в следующих ситуациях:
- Перфорация желчного пузыря камнями.
- Кровотечение в кишечнике.
- Портальная гипертензия.
- Острое течение аутоиммунного заболевания.
Во всех остальных случаях риск летального исхода остается низким.
Заключение
- Панкреатит и холецистит часто проявляются одновременно, образуя одно заболевание, известное как холецистопанкреатит.
- Основные проблемы: холецистит характеризуется повышенной кислотностью, тогда как панкреатит приводит к повышению уровня сахара в крови и затрудняет усвоение тяжелых белков и молочных продуктов.
- Наиболее серьезные осложнения связаны с гнойными процессами и внутренними кровотечениями в кишечнике.
- В период обострений или на остром этапе заболеваний предпочтение следует отдавать медикаментозному лечению.
- Соблюдение диеты имеет ключевое значение как для лечения, так и для профилактики этих заболеваний.
Посмотрите видео о хроническом холецистопанкреатите:
Роль психоэмоционального состояния
Психоэмоциональное состояние играет значительную роль в развитии и течении хронического панкреатита и холецистита. Стресс, тревога и депрессия могут оказывать негативное влияние на работу пищеварительной системы, усугубляя симптомы заболеваний и затрудняя процесс выздоровления.
Исследования показывают, что эмоциональное напряжение может приводить к спазмам гладкой мускулатуры, что, в свою очередь, может вызывать нарушения в оттоке желчи и панкреатического сока. Это может привести к обострению хронических заболеваний, таких как панкреатит и холецистит. Поэтому управление стрессом и поддержание психоэмоционального равновесия становятся важными аспектами комплексного лечения.
Существует несколько методов, которые могут помочь в улучшении психоэмоционального состояния пациентов с хроническим панкреатитом и холециститом:
- Психотерапия: Консультации с психологом или психотерапевтом могут помочь пациентам разобраться в своих эмоциях, научиться справляться со стрессом и тревогой, а также развить навыки саморегуляции.
- Медитация и релаксация: Практики медитации, йоги и дыхательные упражнения способствуют снижению уровня стресса и улучшают общее самочувствие. Эти методы помогают расслабить тело и ум, что может положительно сказаться на состоянии пищеварительной системы.
- Физическая активность: Регулярные физические нагрузки способствуют выработке эндорфинов, которые улучшают настроение и общее состояние. Умеренные физические упражнения, такие как прогулки на свежем воздухе, плавание или занятия спортом, могут помочь снизить уровень стресса.
- Социальная поддержка: Общение с близкими, участие в группах поддержки или общение с людьми, которые сталкиваются с подобными проблемами, может оказать положительное влияние на психоэмоциональное состояние. Поддержка со стороны окружающих помогает чувствовать себя менее одиноким и более уверенным в процессе лечения.
Важно помнить, что психоэмоциональное состояние не является единственным фактором, влияющим на течение хронического панкреатита и холецистита, но его влияние нельзя недооценивать. Комплексный подход, включающий как медицинские, так и психологические методы, может значительно улучшить качество жизни пациентов и способствовать более эффективному лечению заболеваний.
Влияние образа жизни на течение заболеваний
Образ жизни играет ключевую роль в управлении хроническим панкреатитом и холециститом. Правильные привычки могут значительно улучшить качество жизни пациентов и снизить риск обострений заболеваний. Рассмотрим основные аспекты, которые следует учитывать.
Питание
Рациональное питание является основой лечения хронического панкреатита и холецистита. Рекомендуется следовать следующим принципам:
- Частое питание: Лучше есть небольшими порциями 5-6 раз в день, чтобы снизить нагрузку на поджелудочную железу и желчный пузырь.
- Исключение жирной пищи: Жирные и жареные блюда могут вызвать обострение заболеваний, поэтому их следует избегать. Рекомендуется готовить на пару, запекать или варить.
- Ограничение углеводов: Сладости и простые углеводы могут негативно сказаться на состоянии поджелудочной железы. Лучше отдавать предпочтение сложным углеводам, таким как цельнозерновые продукты.
- Увлажнение: Важно поддерживать водный баланс. Рекомендуется пить достаточное количество воды, избегая газированных и алкогольных напитков.
- Витамины и минералы: Обеспечение организма необходимыми питательными веществами поможет поддерживать иммунитет и общее состояние здоровья.
Физическая активность
Регулярная физическая активность способствует улучшению обмена веществ и нормализации работы органов пищеварения. Однако важно учитывать следующие моменты:
- Умеренные нагрузки: Физическая активность должна быть умеренной. Рекомендуются прогулки на свежем воздухе, плавание и легкие тренировки.
- Избегание тяжелых нагрузок: Интенсивные физические нагрузки могут привести к обострению заболеваний, поэтому следует избегать силовых тренировок и тяжелого спорта.
Отказ от вредных привычек
Курение и употребление алкоголя оказывают негативное влияние на состояние поджелудочной железы и желчного пузыря. Отказ от этих привычек является важным шагом в лечении и профилактике обострений:
- Курение: Никотин ухудшает кровообращение и замедляет восстановление тканей, что может усугубить течение заболеваний.
- Алкоголь: Употребление алкоголя может вызвать острые приступы панкреатита и холецистита, поэтому его следует полностью исключить.
Стресс и психоэмоциональное состояние
Стресс может негативно влиять на здоровье, провоцируя обострения хронических заболеваний. Рекомендуется:
- Методы релаксации: Практика медитации, йоги и дыхательных упражнений может помочь снизить уровень стресса.
- Поддержка близких: Общение с родными и друзьями, а также участие в группах поддержки могут оказать положительное влияние на психоэмоциональное состояние.
В заключение, изменение образа жизни является важным аспектом в лечении хронического панкреатита и холецистита. Соблюдение рекомендаций по питанию, физической активности, отказ от вредных привычек и управление стрессом помогут улучшить состояние здоровья и снизить риск обострений заболеваний.
Советы по реабилитации после обострений
Реабилитация после обострений хронического панкреатита и холецистита играет ключевую роль в восстановлении здоровья и предотвращении рецидивов. Важно следовать комплексному подходу, который включает в себя изменения в образе жизни, диету, физическую активность и регулярные медицинские осмотры.
1. Соблюдение диеты
После обострения необходимо строго придерживаться диеты, которая поможет снизить нагрузку на поджелудочную железу и желчный пузырь. Рекомендуется:
- Употреблять легкие, легко усваиваемые продукты, такие как отварные овощи, нежирные сорта мяса и рыбы, каши на воде.
- Избегать жирной, жареной и острой пищи, а также продуктов, содержащих много углеводов и сахара.
- Соблюдать режим питания: есть небольшими порциями 5-6 раз в день.
- Употреблять достаточное количество жидкости, предпочтительно в виде воды или травяных чаев.
2. Физическая активность
Физическая активность должна быть умеренной и регулярной. Рекомендуется:
- Начинать с легких прогулок на свежем воздухе, постепенно увеличивая продолжительность и интенсивность.
- Включать в распорядок дня дыхательные упражнения и легкие физические нагрузки, такие как йога или пилатес, которые помогут улучшить общее состояние организма.
- Избегать тяжелых физических нагрузок и спортивных соревнований, особенно в первые месяцы после обострения.
3. Психоэмоциональное состояние
Управление стрессом и поддержание психоэмоционального равновесия также важны для успешной реабилитации. Рекомендуется:
- Практиковать методы релаксации, такие как медитация, дыхательные практики или занятия хобби.
- Общаться с близкими и делиться своими переживаниями, что поможет снизить уровень тревожности.
- При необходимости обращаться за помощью к психологу или психотерапевту.
4. Регулярные медицинские осмотры
После обострения важно регулярно посещать врача для контроля состояния здоровья. Рекомендуется:
- Проходить плановые обследования, включая анализы крови, УЗИ органов брюшной полости и другие исследования по назначению врача.
- Своевременно сообщать врачу о любых изменениях в состоянии здоровья, таких как боли в животе, изменения в стуле или другие симптомы.
- Следовать рекомендациям врача по поводу медикаментозного лечения и приема витаминов или добавок.
Соблюдение этих рекомендаций поможет ускорить процесс восстановления и снизить риск повторных обострений хронического панкреатита и холецистита. Важно помнить, что каждый случай индивидуален, и подход к реабилитации должен быть адаптирован под конкретные потребности пациента.