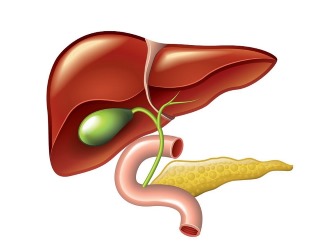
Ожирение печени, или стеатоз, становится распространённой проблемой, и его диагностика вызывает вопросы у пациентов. В этой статье рассмотрим основные причины и симптомы состояния, а также эффективные методы лечения — как традиционной медицины, так и народными средствами. Поделимся рекомендациями по профилактике ожирения печени, чтобы помочь сохранить здоровье этого органа. Эти знания помогут вам лучше понять своё состояние и предпринять необходимые шаги для его улучшения.
Ожирение печени: особенности заболевания
Печень, подобно мозгу, не имеет нервных окончаний, поэтому заболевания этого органа не всегда проявляются сразу, так как печень не вызывает болевых ощущений.
У людей ожирение часто ассоциируется с избыточным весом и неэстетичной фигурой. Однако иногда жировые отложения могут оказывать влияние на определённые внутренние органы.
Опасность гепатоза заключается в том, что печень постепенно отключается от пищеварительной системы, поскольку здоровые ткани трансформируются в жировые клетки. Это может происходить из-за токсического воздействия или нарушений обмена билирубина, что в свою очередь может привести к отравлению организма. Если болезнь запустить, возможны серьёзные осложнения, вплоть до летального исхода.
Заболевание сопровождается выраженным воспалительным процессом. Печень увеличивается в размерах, становится твёрдой, на ней образуются крупные рубцы.
Если проблему не выявить вовремя и не начать лечение, жировые клетки могут полностью захватить печень, что приведёт к нарушению её функций и необратимым последствиям.
Существует два типа этого заболевания:
| Безалкогольная деформация | Наиболее распространённая форма. Она не представляет серьёзной угрозы для жизни, но может привести к стеатогепатиту (воспалению печени), что уже является опасным состоянием. |
| Алкогольная деформация | Связана с употреблением алкогольных напитков. Ожирение в сочетании с алкоголизмом может привести к гепатиту и циррозу, что, в свою очередь, может вызвать печёночную недостаточность и рак. |
Эта болезнь может затрагивать как женщин, так и мужчин, а также детей. Врачи настораживаются, так как всё чаще пациенты обращаются к ним с подобными проблемами, что указывает на растущую распространённость заболевания. Осложнения, такие как гепатит, цирроз и онкология, могут привести к летальному исходу.
Существует множество факторов риска, но среди них можно выделить:
- работа на химических предприятиях с неблагоприятными условиями труда;
- возраст старше 40 лет;
- алкогольная зависимость;
- наличие вирусного гепатита;
- постоянный стресс, который может вызвать гормональные сбои и, как следствие, нарушения обмена веществ.
Смотрите в видео описание недуга:
При диагностировании ожирения печени врачи настоятельно рекомендуют изменить образ жизни. Гастроэнтерологи подчеркивают важность сбалансированного питания, которое должно включать больше овощей, фруктов, цельнозерновых продуктов и нежирного белка. Ограничение потребления сахара и насыщенных жиров также играет ключевую роль в лечении. Регулярная физическая активность, даже в виде прогулок, помогает улучшить обмен веществ и снизить вес.
Кроме того, специалисты советуют избегать алкоголя, так как он может усугубить состояние печени. Важно также контролировать уровень сахара и холестерина в крови, что может потребовать регулярных медицинских обследований. В некоторых случаях может понадобиться медикаментозное лечение, поэтому консультация с врачом является обязательной. В целом, комплексный подход к лечению ожирения печени включает в себя изменения в питании, физическую активность и медицинское наблюдение.

Причины гепатоза
Учёные и медицинские специалисты до сих пор не пришли к единому мнению о причинах возникновения ожирения печени. Тем не менее, можно выделить несколько факторов, способствующих этому заболеванию:
- Повышенный уровень холестерина в крови.
- Неправильное питание.
- Слабая иммунная система.
- Заболевание часто наблюдается у пациентов с сахарным диабетом, особенно среди пожилых людей.
- Избыточный вес также может стать причиной болезни.
- Недостаток белка в рационе.
- Приём гормональных препаратов.
- Долгосрочное использование антибиотиков.
- Эндокринные расстройства.
- Избыточное количество углеводов в организме.
- Длительные строгие диеты или голодание. В таких случаях организм испытывает стресс и начинает накапливать жиры.
- Заболевания желудочно-кишечного тракта. Панкреатит часто сопровождает гепатоз, что связано с нехваткой ферментов, необходимых для расщепления жиров.
- Генетическая предрасположенность.
- Вредные привычки, особенно злоупотребление алкоголем.
| Категория советов | Рекомендации | Дополнительные комментарии |
|---|---|---|
| Диета и питание | Исключить: Трансжиры, фастфуд, сладкие газированные напитки, выпечку, колбасные изделия, жирное мясо, алкоголь. | Основной принцип – снижение калорийности и исключение продуктов, способствующих накоплению жира в печени. |
| Включить: Овощи (особенно листовые), фрукты (в умеренных количествах), цельнозерновые продукты, нежирные белки (курица, индейка, рыба, бобовые), полезные жиры (авокадо, орехи, оливковое масло). | Предпочтение отдавать продуктам с низким гликемическим индексом. | |
| Режим питания: Дробное питание (5-6 раз в день небольшими порциями). | Помогает поддерживать стабильный уровень сахара в крови и предотвращает переедание. | |
| Водный баланс: Достаточное потребление чистой воды (не менее 1,5-2 литров в день). | Важно для метаболических процессов и выведения токсинов. | |
| Физическая активность | Регулярные упражнения: Умеренные аэробные нагрузки (ходьба, плавание, езда на велосипеде) не менее 150 минут в неделю. | Помогает снизить вес, улучшить чувствительность к инсулину и уменьшить жировые отложения в печени. |
| Силовые тренировки: 2-3 раза в неделю. | Способствуют наращиванию мышечной массы, что улучшает метаболизм. | |
| Медикаментозное лечение | Гепатопротекторы: Препараты, поддерживающие функцию печени (например, на основе урсодезоксихолевой кислоты, эссенциальных фосфолипидов). | Назначаются врачом индивидуально, в зависимости от степени поражения печени и сопутствующих заболеваний. |
| Препараты для снижения веса: В некоторых случаях, при значительном ожирении, могут быть рекомендованы под контролем врача. | Только по назначению специалиста и при строгом соблюдении рекомендаций. | |
| Лечение сопутствующих заболеваний: Контроль сахарного диабета, гипертонии, дислипидемии. | Эти состояния часто сопутствуют ожирению печени и требуют адекватного лечения. | |
| Образ жизни | Отказ от алкоголя: Полный и категорический отказ. | Алкоголь является мощным гепатотоксином и усугубляет ожирение печени. |
| Контроль веса: Достижение и поддержание здорового индекса массы тела (ИМТ). | Снижение веса на 5-10% может значительно улучшить состояние печени. | |
| Регулярные обследования: Периодический контроль функции печени (биохимический анализ крови, УЗИ). | Позволяет отслеживать динамику заболевания и корректировать лечение. | |
| Избегание самолечения: Не принимать БАДы и лекарства без консультации с врачом. | Многие препараты могут быть токсичны для печени. | |
| Психологическая поддержка | Работа со стрессом: Методы релаксации, медитация, йога. | Стресс может влиять на пищевое поведение и общее состояние здоровья. |
| Поддержка близких: Обсуждение проблемы с семьей и друзьями. | Помогает придерживаться рекомендаций и не чувствовать себя одиноким в борьбе с заболеванием. |
Симптомы и диагностика
Усталость и апатия могут сигнализировать о проблемах с вашим здоровьем
Заболевания печени часто проявляют себя незаметно и имеют скрытый характер. На ранних стадиях ожирение печени может протекать практически без выраженных симптомов. Существуют некоторые незначительные признаки, на которые люди зачастую не обращают должного внимания, хотя это важно:
- необъяснимая усталость;
- снижение аппетита;
- ощущение переполненности желудка;
- резкое снижение веса;
- возможные болевые ощущения в области живота, особенно с правой стороны.
Каждый тип заболевания имеет свои особенности проявления симптомов. Однако, как правило, они становятся заметными только тогда, когда болезнь уже успела значительно развиться.
| Признаки алкогольного ожирения печени | * желтушный оттенок кожи; * расширение сосудов; * асцит (увеличение объема живота); * нарушения в работе кишечника. |
| Признаки безалкогольного ожирения печени | * ухудшение концентрации и памяти; * слабость и тошнота; * эмоциональная нестабильность; * ухудшение зрения; * активная пигментация в области подмышек; * появление звездчатой сосудистой сеточки на животе; * желтуха; * зуд и сыпь; * боль в правом боку. |
Диагностика, как правило, осуществляется на более поздних стадиях заболевания. Это связано с тем, что на начальных этапах человек не осознает наличие проблемы и обращается к врачу только тогда, когда болезнь уже активно прогрессирует.
Кроме того, симптомы ожирения печени могут напоминать проявления других заболеваний печени, желудочно-кишечного тракта и других органов.
Самостоятельно определить наличие болезни невозможно. Только квалифицированный специалист может провести правильную диагностику. В первую очередь, врач проведет внешний осмотр и прощупает живот.
После этого пациента направляют на биохимический анализ крови, который берется из вены, а также на УЗИ брюшной полости. Даже после получения результатов этих исследований могут возникнуть сомнения в диагнозе. В таких случаях может потребоваться биопсия печени.
Наиболее точные результаты можно получить с помощью магнитно-резонансной и компьютерной томографии.

Способы и методы лечения
Основной целью терапии является восстановление нормального состояния железистой ткани печени и желчевыводящих путей. Назначение лечения должно осуществляться только квалифицированным врачом, без каких-либо попыток самолечения!
Медикаментозная терапия
В большинстве случаев врач назначает гепатопротекторы. При гепатозе курс их применения должен составлять не менее двух месяцев. Кроме того, рекомендуется принимать эти препараты на протяжении всей жизни для профилактики заболеваний печени.
Наиболее действенные препараты:
| Фосфоглив | Эссенциальный фосфолипид, доступный в капсулах. Имеет побочные эффекты и противопоказания. Перед началом использования обязательно ознакомьтесь с инструкцией. |
| Метионин | Сульфоаминокислота, выпускается в таблетках с плёночной оболочкой. Возможные побочные эффекты: аллергические реакции, рвота. Противопоказан детям до 6 лет, при почечной недостаточности и вирусном гепатите. |
| Карсил | Практически не имеет противопоказаний, за исключением индивидуальной непереносимости. Побочный эффект: редко наблюдается послабляющее действие. |
| Лив-52 | Фитопрепарат. Противопоказания: непереносимость компонентов, беременность, лактация. Возможные побочные эффекты: аллергия, расстройства пищеварения. |
| Берлитион | Противопоказан при индивидуальной непереносимости, в возрасте до 18 лет, а также в период беременности и лактации. Имеет побочные действия. |
Чтобы предотвратить разрушение тканей печени, врач может назначить Хофитол. Для стабилизации липидного обмена рекомендуются провохолестериновые препараты, такие как Аторис, Вазилип, Крестор. Для снижения удельного веса желчи используется Холосас. Обязательно назначается Бетаин для увеличения концентрации аденозил-метионина в крови.
Важность витаминов в лечении гепатоза невозможно переоценить (особенно важны фолиевая и аскорбиновая кислоты, витамин Е и рибофлавин). Они способствуют нормализации обмена веществ и выведению токсинов.

Хирургическое вмешательство
Пересадка печени является высоко сложной процедурой.
Это последний шаг, который предпринимается в самых критических ситуациях, когда медикаментозное лечение уже не приносит результатов. Данная операция подразумевает замену поврежденного органа на здоровый.
Народная медицина
Иногда домашние рецепты могут оказаться настоящей находкой в борьбе с серьезными заболеваниями. Важно не игнорировать их, однако перед началом использования стоит проконсультироваться с врачом.
- Настой из семян расторопши. Для его приготовления возьмите одну столовую ложку семян расторопши и залейте стаканом горячей кипяченой воды. Накройте крышкой и дайте настояться в течение 20 минут. Рекомендуется принимать настой перед едой. Если добавить листья мяты или мелиссы, это поможет очистить печень от токсинов.
- Тыквенная каша. Рекомендуется перед каждым приемом пищи употреблять по несколько ложек натертой мякоти тыквы.
- Сухую крапиву залейте литром воды и доведите до кипения. Затем оставьте отвар на ночь для настаивания. В течение следующего дня выпейте весь отвар небольшими порциями. Рекомендуется употреблять этот напиток ежедневно в течение месяца.
Смотрите в видео дополнительные рецепты для борьбы с гепатозом:
Узнайте из видео, какие напитки могут помочь при гепатозе:
Диета
Правильное питание играет ключевую роль в профилактике и лечении гепатоза. В зависимости от основных причин и факторов, способствующих развитию заболевания, диета подбирается индивидуально.
Если гепатоз вызван избыточным весом, в рационе должно быть много пищевых волокон, таких как овощи и фрукты, а также продукты с низким гликемическим индексом.
При нормальном весе акцент в меню следует делать на уменьшение воспалительных процессов. Необходимо исключить жирные блюда, алкоголь, консерванты, жареную пищу, сырые овощи, а также незрелые ягоды и фрукты. Также стоит ограничить потребление продуктов, содержащих холестерин.
В рацион рекомендуется включать:
- подсушенный хлеб;
- овощные бульоны;
- диетическое мясо;
- нежирную рыбу;
- каши и макароны;
- овощи;
- кисломолочные продукты с низким содержанием жира;
- некислые ягоды и фрукты;
- в умеренных количествах пастилу, мармелад, зефир и варенье;
- растительное масло;
- воду в объёме до 2 литров в день. Можно также пить травяные чаи и минеральную негазированную воду.
Профилактика заболевания
Здоровый образ жизни — это наилучший способ профилактики
Суть заключается в том, чтобы устранить из своей жизни те факторы, которые могут способствовать возникновению заболеваний. К основным профилактическим мерам относятся:
- сбалансированное питание;
- физическая активность;
- отказ от алкоголя;
- мониторинг уровня холестерина в крови для людей старше 40 лет.
Прогноз
При своевременном начале лечения и устранении факторов, способствующих развитию заболевания, прогноз обычно оказывается весьма положительным. Однако, если возникают осложнения, процесс терапии может стать сложным и затянуться на многие месяцы. Поэтому важно внимательно относиться к своему здоровью и не откладывать визит к врачу.
Заключение
- Печень – это орган, играющий ключевую роль в функционировании организма.
- Ожирение печени делится на два типа: алкогольное и безалкогольное.
- Существует множество факторов, способствующих развитию этого заболевания, среди которых наиболее распространены: работа в условиях вредного производства, сахарный диабет, возраст старше 40 лет, злоупотребление алкоголем, наследственная предрасположенность и другие.
- На ранних стадиях болезнь часто протекает без выраженных симптомов.
- Строгое соблюдение диеты является основой для успешного выздоровления.
- Важно проводить профилактические меры для предотвращения ожирения печени.
- При своевременном обращении за медицинской помощью прогнозы обычно положительные.
- Не забывайте, что самолечение может усугубить проблему. Только квалифицированный специалист сможет оказать необходимую помощь.
Роль физической активности в лечении ожирения печени
Физическая активность играет ключевую роль в лечении ожирения печени, так как она способствует улучшению метаболизма, снижению веса и улучшению общего состояния здоровья. Регулярные физические нагрузки помогают уменьшить количество жировых отложений в печени и улучшить её функциональные показатели.
Во-первых, физическая активность способствует снижению избыточного веса, который является одним из основных факторов риска развития неалкогольной жировой болезни печени (НАЖБП). Исследования показывают, что даже умеренное снижение массы тела на 5-10% может значительно улучшить состояние печени и снизить уровень жира в ней.
Во-вторых, физические упражнения помогают улучшить чувствительность к инсулину. Это особенно важно, поскольку инсулинорезистентность является одним из ключевых механизмов, способствующих накоплению жира в печени. Упражнения, такие как аэробные тренировки (ходьба, бег, плавание, велоспорт), способствуют улучшению обмена веществ и помогают организму более эффективно использовать глюкозу.
В-третьих, физическая активность способствует улучшению кровообращения и лимфооттока, что также положительно сказывается на состоянии печени. Увеличение кровотока помогает доставлять кислород и питательные вещества к клеткам печени, что способствует их восстановлению и улучшению функции органа.
Рекомендуется сочетать аэробные упражнения с силовыми тренировками. Силовые тренировки помогают нарастить мышечную массу, что, в свою очередь, увеличивает общий уровень метаболизма и способствует сжиганию жира. Оптимальная программа тренировок должна включать как кардионагрузки, так и упражнения на силу, выполняемые не менее 150 минут в неделю.
Важно отметить, что перед началом любой программы физических упражнений необходимо проконсультироваться с врачом, особенно если у пациента имеются сопутствующие заболевания. Гастроэнтеролог может помочь разработать индивидуальный план физической активности, который будет безопасным и эффективным для конкретного пациента.
Кроме того, важно помнить о том, что физическая активность должна сочетаться с правильным питанием. Здоровая диета, богатая фруктами, овощами, цельнозерновыми продуктами и нежирными белками, в сочетании с регулярными физическими нагрузками, поможет достичь наилучших результатов в лечении ожирения печени.
В заключение, физическая активность является важным компонентом комплексного подхода к лечению ожирения печени. Она не только помогает снизить вес и улучшить метаболизм, но и способствует общему улучшению здоровья, что в конечном итоге может привести к улучшению функции печени и снижению риска развития осложнений.
Психологические аспекты и поддержка при лечении
Лечение ожирения печени — это не только физический, но и психологический процесс. Понимание и принятие своего состояния, а также работа с психологическими аспектами могут значительно повысить эффективность лечения и улучшить качество жизни пациента.
Первым шагом на пути к выздоровлению является осознание проблемы. Многие пациенты могут испытывать отрицательные эмоции, такие как стыд, вину или депрессию, связанные с диагнозом. Важно понимать, что ожирение печени — это медицинское состояние, которое требует внимания и лечения, а не повод для самокритики. Поддержка со стороны близких и профессионалов может помочь справиться с этими чувствами.
Психологическая поддержка может принимать различные формы. Индивидуальная терапия с психологом или психотерапевтом может помочь пациенту разобраться в своих эмоциях, научиться справляться со стрессом и изменить негативные установки. Групповые занятия, такие как поддерживающие группы для людей с ожирением печени, могут создать атмосферу взаимопомощи и понимания, где пациенты могут делиться своим опытом и получать поддержку от людей, которые сталкиваются с аналогичными проблемами.
Кроме того, важно развивать позитивное отношение к своему телу и здоровью. Это может включать в себя практики осознанности, медитацию и физическую активность, которые не только способствуют снижению веса, но и улучшают общее психоэмоциональное состояние. Упражнения, такие как йога или пилатес, могут помочь не только в физическом плане, но и в улучшении настроения и снижении уровня стресса.
Также стоит обратить внимание на питание. Психологический аспект питания играет важную роль в лечении ожирения печени. Многие люди используют еду как способ справиться с эмоциями. Важно научиться осознанно подходить к выбору продуктов и избегать «эмоционального» питания. Консультации с диетологом могут помочь разработать план питания, который будет не только полезным, но и приятным.
Наконец, важно помнить, что лечение ожирения печени — это долгосрочный процесс. Установление реалистичных целей и постепенное их достижение помогут избежать разочарований и поддерживать мотивацию. Психологическая поддержка на этом пути может стать ключевым фактором в достижении успеха и улучшении качества жизни.
Обзор современных исследований и новых подходов к лечению
Ожирение печени, или неалкогольная жировая болезнь печени (НАЖБП), становится все более распространенной проблемой в современном обществе. С учетом увеличения числа случаев заболевания, исследователи и медицинские специалисты активно работают над новыми методами диагностики и лечения. В последние годы было проведено множество исследований, которые открывают новые горизонты в понимании и лечении этого состояния.
Одним из ключевых направлений в лечении ожирения печени является изменение образа жизни. Исследования показывают, что даже небольшие изменения в диете и физической активности могут значительно улучшить состояние печени. Например, потеря всего лишь 5-10% от общего веса может привести к снижению жировой инфильтрации печени и улучшению ее функции. В этом контексте акцент делается на сбалансированное питание, богатое овощами, фруктами, цельнозерновыми продуктами и нежирными белками, а также на регулярные физические нагрузки.
Современные исследования также подчеркивают важность индивидуализированного подхода к лечению. Врачи рекомендуют учитывать не только вес пациента, но и сопутствующие заболевания, такие как диабет, гипертония и дислипидемия. Это позволяет разработать более эффективные стратегии лечения, которые могут включать как медикаментозную терапию, так и изменения в образе жизни.
Научные работы также исследуют роль различных препаратов в лечении НАЖБП. В последние годы были проведены клинические испытания, направленные на оценку эффективности таких лекарств, как пиоглитазон, витамин E и некоторые другие. Эти препараты могут помочь в снижении воспаления и улучшении метаболических показателей, однако их применение должно быть строго контролируемым и назначаться только врачом.
Кроме того, активно изучаются новые молекулы и подходы, такие как использование пробиотиков и пребиотиков для улучшения микробиоты кишечника, что, в свою очередь, может положительно сказаться на состоянии печени. Исследования показывают, что баланс микробиоты может влиять на развитие и прогрессирование НАЖБП, что открывает новые возможности для терапии.
Не менее важным аспектом является психосоциальная поддержка пациентов. Ожирение печени часто связано с депрессией и тревожностью, поэтому комплексный подход к лечению должен включать психологическую помощь. Группы поддержки и консультации с психологами могут помочь пациентам справиться с эмоциональными трудностями, связанными с изменением образа жизни и лечением заболевания.
Таким образом, современные исследования и новые подходы к лечению ожирения печени подчеркивают важность комплексного и индивидуализированного подхода. Сочетание изменений в образе жизни, медикаментозной терапии и психосоциальной поддержки может значительно улучшить состояние пациентов и снизить риск развития серьезных осложнений.