Реактивный артрит коленного сустава – это воспалительное заболевание, которое может возникнуть в результате инфекции в организме, и часто проявляется болями, отеками и ограничением подвижности в суставе. Понимание причин, симптомов и методов лечения этого состояния имеет важное значение для своевременной диагностики и эффективного управления заболеванием. В данной статье мы рассмотрим основные аспекты реактивного артрита, его влияние на качество жизни и предложим рекомендации по лечению и профилактике, что поможет читателям лучше справляться с этой проблемой и улучшить свое здоровье.
Общие сведения
Реактивный артрит — это воспаление сустава, не связанное с гнойной инфекцией, которое развивается после инфекции мочеполовой или пищеварительной систем. Причиной является сбой в нормальном иммунном ответе организма.
Обратите внимание! При данной патологии микроорганизмы в суставной полости отсутствуют.
Существует несколько классификаций реактивного артрита, основанных на первичном источнике инфекции:
- артриты, вызванные инфекциями мочеполовой системы;
- воспаление суставов, связанное с кишечными инфекциями;
- артриты, вызванные другими микроорганизмами, включая спирохеты, вирусы и бактерии.
Ключевая особенность этой патологии — прямая связь с ранее перенесенным инфекционным заболеванием, которое обычно произошло не более двух месяцев назад (чаще всего около трех недель). Кроме инфекционной природы, выделяют генетическую предрасположенность, связанную с аномалией в локусе HLA-B27. Более подробно о патогенезе можно узнать из видео, размещенного в этой статье.
Врачи отмечают, что реактивный артрит коленного сустава требует комплексного подхода к лечению. Первоначально важно установить причину воспаления, так как реактивный артрит часто является следствием инфекций, перенесенных ранее. Специалисты рекомендуют провести полное обследование, включая анализы на инфекции и воспалительные маркеры.
Лечение может включать нестероидные противовоспалительные препараты для снятия боли и отека, а также физиотерапию для восстановления подвижности сустава. В некоторых случаях может потребоваться использование кортикостероидов. Врачи подчеркивают важность регулярного наблюдения и коррекции терапии в зависимости от динамики состояния пациента.
Кроме того, рекомендуется обратить внимание на образ жизни: поддержание здорового веса и регулярные физические нагрузки помогут снизить нагрузку на суставы. Важно помнить, что своевременное обращение к врачу и соблюдение рекомендаций могут значительно улучшить качество жизни и предотвратить осложнения.

Клинические проявления
Обратите внимание! Ранее данный симптомокомплекс назывался синдромом Рейтера, но из-за его связи с действиями нацистов во время Второй мировой войны это название больше не используется.
Проявления:
- Артрит. Заболевание начинается остро, чаще всего затрагивая суставы нижних конечностей, особенно коленные. Воспаление суставов протекает с преобладанием экссудативной фазы. Обычно поражаются асимметричные суставы, в первую очередь коленные, голеностопные и суставы стопы.
При реактивном артрите воспалительный процесс затрагивает не только суставные поверхности, но и связки, а также суставные сумки. При правильном медикаментозном лечении и соблюдении рекомендаций врача выздоровление происходит в течение полугода (за исключением случаев, связанных с хламидийной инфекцией, когда процесс может затянуться до 9 месяцев).
Если артрит продолжается более 6 месяцев, чаще всего устанавливается его хроническая форма. Пациенты жалуются на боли в области суставов, иногда отмечается покраснение кожи над ними и увеличение объема, что затрудняет активные и пассивные движения.
Обратите внимание! У пациентов с длительным течением заболевания часто возникают жалобы на боли в пояснице, что подтверждается рентгенологическими признаками сакроилеита.
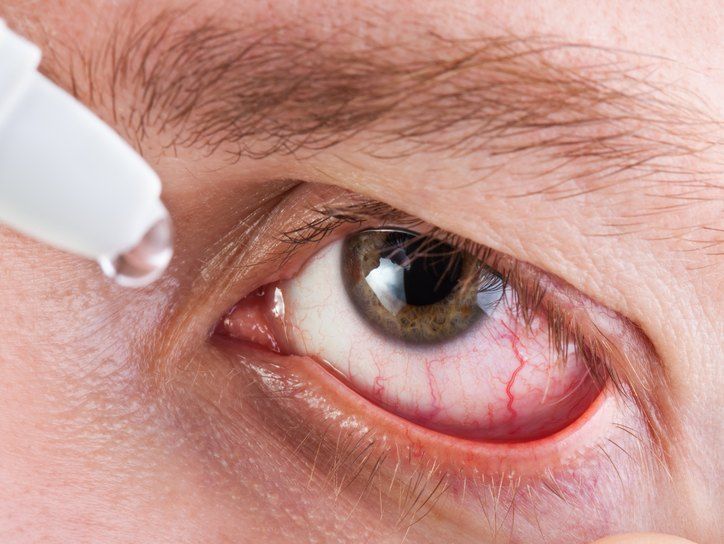
- Патология глаз. Характерно быстрое развитие острого негнойного конъюнктивита или увеита, который может проявляться с одной или обеих сторон.
- Поражение мочеполовой системы. Обычно наблюдаются симптомы уретрита, который может протекать слабо или даже бессимптомно. Иногда пациенты жалуются на дискомфорт или боль при мочеиспускании, а также на ненормальные выделения из половых органов.
Важно! У мужчин обязательно необходимо проводить дифференциальную диагностику с острым простатитом.
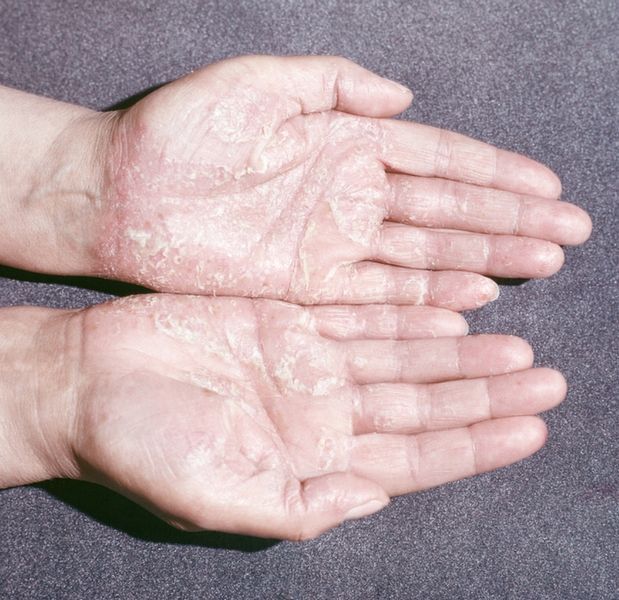
- Кожные проявления. Они не всегда наблюдаются, но могут сопровождать течение болезни, особенно если она вызвана иерсиниозом (Yersinia enterocolitica). Чаще всего проявляется кератодермией, локализованной на подошвах стоп и ладонях, иногда на наружных половых органах.
Обратите внимание! Каждый пациент с асимметричным поражением коленных суставов должен быть тщательно опрошен о перенесенных инфекционных заболеваниях с такими симптомами, как дизурия или диарея.
Сухость и рези в глазах часто сопутствуют этому заболеванию.

| Аспект | Рекомендации | Дополнительная информация |
|---|---|---|
| Симптомы | Боль, отек, ограничение подвижности | Обратитесь к врачу для диагностики |
| Лечение | Нестероидные противовоспалительные препараты | Врач может назначить кортикостероиды |
| Физиотерапия | Упражнения для укрепления мышц и суставов | Консультация с физиотерапевтом |
| Диета | Увеличение потребления омега-3 жирных кислот | Избегайте продуктов, вызывающих воспаление |
| Профилактика | Регулярная физическая активность | Избегайте травм и переохлаждения суставов |
Диагностические особенности
Из-за разнообразия ревматологических заболеваний, проявляющихся воспалительным олигоартритом коленного сустава, для точной диагностики требуется множество лабораторных и инструментальных исследований. Эти исследования помогают исключить различные заболевания, которые необходимо учитывать при дифференциальной диагностике. Правильный диагноз имеет огромное значение.
К числу таких заболеваний относятся псориатический артрит, острая ревматическая лихорадка и системная красная волчанка.
Комплекс исследований для дифференциальной диагностики артрита включает:
- микроскопию синовиальной жидкости с бактериологическим анализом;
- определение в крови антинуклеарных и антистрептококковых антител, а также уровня ревматоидного фактора;
- анализ на уровень С-реактивного белка и скорость оседания эритроцитов (СОЭ);
- рентгенографию пораженных суставов для выявления сужения суставной щели и узураций.
Дополнительные диагностические мероприятия часто направлены на подтверждение конкретной этиологии заболевания. Например, одной из распространенных причин данной патологии является Chlamydia trachomatis, которую можно выявить в соскобах из уретры или шейки матки, а также при обнаружении ее ДНК в моче.
Для постановки диагноза применяются определенные критерии:
-
Большие критерии. К ним относится наличие артрита, который должен быть асимметричным, затрагивать нижние конечности и проявляться в виде моно- или олигоартрита (чаще всего коленных суставов).
Вторым большим критерием является достоверная связь с перенесенной инфекцией урогенитального или кишечного тракта в течение примерно 6 недель до появления суставных симптомов. -
Малые критерии. Наличие доказательств триггерной инфекции – соскоб из уретры или шейки матки, положительная ПЦР в моче на хламидиоз, а также положительная копрологическая культура для энтеробактерий.
Вторым малым критерием считается длительное сохранение инфекции в суставе, для чего используется ПЦР для выявления ДНК хламидий в синовиальной жидкости. Таким образом, для диагностики определенного реактивного артрита необходимо наличие у пациента двух больших и одного малого критерия.
Ладонная кератодермия
Внимание! Для определения сальмонеллезной или иерсиниозной природы реактивного артрита применяются серологические анализы.
Также, при наличии необходимого оборудования в лаборатории, в список дополнительных исследований можно включить определение HLA B27, который положителен в 75% случаев.
На изображении представлен выраженный отек левого коленного сустава.
Лечение пациента
Появление вышеописанных симптомов должно побудить пациента обратиться к врачу. Обычно лечением данного заболевания занимается ревматолог, к которому направляет пациент семейный врач при наличии соответствующих показаний.
В настоящее время активно обсуждается вопрос о длительном применении антибиотиков для лечения этого заболевания, так как результаты остаются неоднозначными. Считается, что назначать их следует только при наличии активной инфекции.
При хламидийной инфекции чаще всего применяются Азитромицин из группы макролидов или Доксициклин из тетрациклинового ряда.
Важно! Не забывайте, что инструкция к препарату содержит подробную информацию о возможных побочных эффектах и противопоказаниях.
Симптоматическая терапия включает нестероидные противовоспалительные средства. При выраженном болевом синдроме рекомендуется применять Диклофенак в течение 5-7 дней, после чего можно перейти на препараты с высокой или средней селективностью, такие как Мелоксикам, Нимесулид или Целекоксиб.
При высокой активности заболевания, наличии осложнений и отсутствии эффекта от лечения может потребоваться назначение стероидных препаратов. В первую очередь их вводят внутрисуставно (например, Гидрокортизон или Бетаметазон). Если такая терапия оказывается неэффективной, переходят к назначению глюкокортикостероидов для приема внутрь.

Прогноз
Терапия реактивного артрита коленного сустава обычно приводит к полной ремиссии в течение нескольких недель, хотя в некоторых случаях это может занять и несколько месяцев. Около 50% пациентов сталкиваются с рецидивами заболевания в течение нескольких лет после первого эпизода.
Для профилактики рекомендуется строго соблюдать гигиену рук перед едой и использовать средства защиты во время половых актов.
Частые вопросы
Какие симптомы сопровождают реактивный артрит коленного сустава?
Реактивный артрит колена проявляется болью, отечностью, ограничением подвижности, покраснением и повышением температуры в области сустава.
Каковы возможные причины возникновения реактивного артрита коленного сустава?
Реактивный артрит колена может возникнуть из-за инфекций, таких как кишечные или мочевыводящие. Также он может быть связан с наследственными факторами и нарушениями в работе иммунной системы.
Какие методы лечения реактивного артрита коленного сустава существуют?
Терапия реактивного артрита колена может включать противовоспалительные средства, физиотерапию и физические упражнения для укрепления мышц и суставов. В некоторых случаях требуется лечение инфекции, вызвавшей артрит.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для точного диагноза и назначения лечения. Реактивный артрит требует комплексного подхода, и только квалифицированный специалист сможет определить наилучшие методы терапии.
СОВЕТ №2
Обратите внимание на свой образ жизни и рацион. Избегайте переохлаждения, стрессов, инфекционных заболеваний и контактов с их возбудителями. Употребляйте здоровую пищу, богатую витаминами и минералами.
СОВЕТ №3
Регулярно выполняйте физические упражнения для укрепления мышечной массы и поддержания гибкости суставов. Движение снижает болевые ощущения и помогает избежать обострений заболевания.
Профилактика реактивного артрита
Профилактика реактивного артрита коленного сустава включает в себя несколько ключевых аспектов, направленных на снижение риска развития заболевания и его обострений. Важно понимать, что реактивный артрит часто является следствием инфекций, поэтому основное внимание следует уделить укреплению иммунной системы и предотвращению инфекционных заболеваний.
1. Поддержание здорового образа жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек (курение, злоупотребление алкоголем) способствуют укреплению иммунной системы. Включение в рацион продуктов, богатых витаминами и минералами, таких как фрукты, овощи, орехи и рыба, может помочь организму лучше справляться с инфекциями.
2. Вакцинация. Профилактика инфекционных заболеваний, таких как хламидиоз, уреаплазмоз и другие, может снизить риск развития реактивного артрита. Регулярные медицинские осмотры и вакцинация против распространенных инфекций (например, гриппа) также играют важную роль в профилактике.
3. Лечение инфекций. При появлении симптомов инфекционных заболеваний, таких как высокая температура, боль в горле или другие проявления, необходимо своевременно обращаться к врачу. Лечение инфекций на ранних стадиях может предотвратить развитие реактивного артрита.
4. Укрепление суставов. Регулярные физические упражнения, направленные на укрепление мышц вокруг коленного сустава, могут помочь снизить нагрузку на сустав и предотвратить его повреждение. Рекомендуются низкоударные виды физической активности, такие как плавание или езда на велосипеде.
5. Избегание травм. Травмы коленного сустава могут стать триггером для развития реактивного артрита. Поэтому важно соблюдать осторожность при занятиях спортом и физической активности, использовать защитное снаряжение и избегать чрезмерных нагрузок.
6. Контроль за хроническими заболеваниями. Люди с хроническими заболеваниями, такими как диабет или заболевания сердца, должны внимательно следить за своим состоянием и соблюдать рекомендации врачей. Контроль за уровнем сахара в крови и артериальным давлением может снизить риск инфекций и, как следствие, реактивного артрита.
Следуя этим рекомендациям, можно значительно снизить риск развития реактивного артрита коленного сустава и улучшить общее состояние здоровья. Однако, если у вас уже есть симптомы, такие как боль или отек в суставе, необходимо обратиться к врачу для получения профессиональной медицинской помощи.
Роль физической активности в лечении
Физическая активность играет ключевую роль в лечении реактивного артрита коленного сустава. Несмотря на то, что воспаление и боль могут ограничивать подвижность, регулярные физические упражнения помогают улучшить функциональность сустава, снизить уровень боли и предотвратить дальнейшие осложнения.
Во-первых, умеренные физические нагрузки способствуют улучшению кровообращения в области пораженного сустава. Это, в свою очередь, способствует более быстрому восстановлению тканей и уменьшению воспалительных процессов. Увеличение притока крови помогает доставлять необходимые питательные вещества и кислород к суставу, что важно для его здоровья.
Во-вторых, физическая активность помогает поддерживать нормальный вес тела. Избыточный вес создает дополнительную нагрузку на коленные суставы, что может усугубить симптомы реактивного артрита. Снижение веса через физическую активность и правильное питание может значительно уменьшить давление на суставы и улучшить общее состояние здоровья.
Третьим важным аспектом является укрепление мышц, окружающих коленный сустав. Укрепленные мышцы обеспечивают дополнительную поддержку суставу, что может снизить риск травм и улучшить стабильность. Упражнения на укрепление, такие как приседания, выпады и упражнения с использованием эспандеров, могут быть особенно полезными.
Однако важно помнить, что не все виды физической активности подходят для людей с реактивным артритом. Следует избегать высокоинтенсивных тренировок и упражнений, которые могут вызвать боль или дискомфорт. Рекомендуются низкоударные виды активности, такие как плавание, езда на велосипеде и занятия йогой. Эти виды спорта помогают поддерживать физическую форму, не перегружая суставы.
Перед началом любой программы упражнений важно проконсультироваться с врачом или физиотерапевтом. Специалист может помочь разработать индивидуальный план тренировок, который будет учитывать текущее состояние здоровья, уровень физической подготовки и особенности течения заболевания.
Кроме того, важно прислушиваться к своему организму. Если во время или после выполнения упражнений возникает боль, необходимо снизить интенсивность или изменить программу тренировок. Регулярные занятия физической активностью должны приносить облегчение, а не усугублять состояние.
В заключение, физическая активность является важным компонентом лечения реактивного артрита коленного сустава. Она помогает улучшить функциональность сустава, снизить уровень боли и предотвратить дальнейшие осложнения. Правильный подход к физическим упражнениям, основанный на индивидуальных потребностях и рекомендациях специалистов, может значительно улучшить качество жизни пациентов с этим заболеванием.
Психологические аспекты и поддержка
Реактивный артрит коленного сустава не только вызывает физические страдания, но и может оказывать значительное влияние на психологическое состояние пациента. Столкнувшись с хронической болью и ограничением подвижности, многие люди испытывают стресс, тревогу и депрессию. Понимание этих психологических аспектов является важной частью комплексного подхода к лечению и реабилитации.
Первым шагом к преодолению психологических трудностей является осознание того, что реактивный артрит – это не просто физическое заболевание, но и состояние, которое может затрагивать эмоциональное благополучие. Пациенты могут чувствовать себя изолированными, особенно если они не могут участвовать в привычных активностях или социальных мероприятиях. Это может привести к снижению самооценки и чувству беспомощности.
Поддержка со стороны близких и друзей играет ключевую роль в процессе адаптации. Открытое общение о своих чувствах и переживаниях может помочь снизить уровень стресса. Важно, чтобы окружающие понимали, что реактивный артрит – это серьезное заболевание, и их поддержка может значительно облегчить эмоциональное бремя пациента.
Психотерапия и групповые занятия также могут быть полезными. Психотерапевты могут помочь пациентам разработать стратегии совладания с болью и стрессом, а группы поддержки предоставляют возможность обмена опытом и получения моральной поддержки от людей, которые сталкиваются с аналогичными проблемами. Это создает чувство общности и понимания, что может значительно улучшить качество жизни.
Кроме того, важно учитывать, что физическая активность, адаптированная к состоянию пациента, может положительно сказаться на психоэмоциональном состоянии. Умеренные физические упражнения способствуют выработке эндорфинов, которые улучшают настроение и помогают справляться с депрессией. Однако перед началом любой физической активности необходимо проконсультироваться с врачом.
Наконец, стоит отметить, что управление стрессом через методы релаксации, такие как медитация, йога или дыхательные практики, может помочь снизить уровень тревожности и улучшить общее самочувствие. Эти методы не только способствуют физическому расслаблению, но и помогают сосредоточиться на положительных аспектах жизни, что особенно важно при хронических заболеваниях.