Холецистит — воспаление желчного пузыря, способное вызвать серьезные осложнения при отсутствии лечения. В статье рассмотрим основные причины заболевания, взаимосвязь факторов риска и методов лечения. Узнаете о проявлениях холецистита, способах диагностики и продуктах, которые могут облегчить или ухудшить состояние. Обсудим профилактические меры и возможные последствия, включая риск летального исхода. Эта информация поможет вам лучше понять свое здоровье и принять необходимые меры для его сохранения.
Краткая характеристика
Холецистит представляет собой воспалительный процесс, затрагивающий слизистую оболочку желчного пузыря и желчевыводящих путей, что приводит к утолщению их стенок. При хроническом течении воспаление может распространяться на мышцы брюшной полости и окружающие мягкие ткани.
По статистическим данным, данное заболевание составляет примерно 12% всех патологий, связанных с брюшной полостью. У женщин оно встречается в 3-5 раз чаще, особенно среди пациентов старше 40 лет.
Врачи отмечают, что холецистит, воспаление желчного пузыря, может возникнуть по нескольким причинам. Одной из основных является образование желчных камней, которые могут блокировать желчные протоки, вызывая воспаление. Также к факторам риска относятся неправильное питание, особенно избыток жирной и жареной пищи, а также недостаток клетчатки. Врачи подчеркивают, что ожирение и сидячий образ жизни способствуют развитию заболевания. Кроме того, инфекции и некоторые заболевания, такие как диабет, могут усугубить состояние. Важно обращать внимание на симптомы, такие как боль в правом подреберье и тошнота, чтобы своевременно обратиться за медицинской помощью.

Классификация
Заболевание можно классифицировать по нескольким критериям.
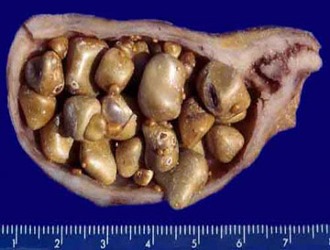
| По наличию или отсутствию конкрементов | Калькулёзный – наличие камней или песка; некалькулёзный – воспалительный процесс без образования конкрементов. |
| По степени тяжести | Лёгкая форма – незначительные симптомы, обострения не более двух раз в год, продолжительность которых не превышает двух недель или связаны с влиянием субъективных факторов. |
| По причине возникновения | Инфекционный – заболевание вызывается патогенными микроорганизмами (вирусами, бактериями, грибами); неинфекционный – связано с гельминтозами, особенностями питания или наличием камней. |
| По механизму возникновения | Контактный – микроорганизмы проникают из желудочно-кишечного тракта; бесконтактный – через кровь и лимфатическую систему; калькулёзный относится к контактному типу. |
| По частоте возникновения | Не рецидивирующий: острые формы, независимо от частоты, с различными причинами; рецидивирующий: обострения происходят с неопределённой периодичностью. |
| По форме течения: | Острый – выраженные симптомы; хронический – слабовыраженные симптомы, с периодами обострения и ремиссии. |
Причины
Холецистит может возникать из-за наличия камней и песка в желчном пузыре.
Факторы, способствующие развитию этого заболевания, зависят от: общего состояния иммунной системы, способности печени к восстановлению, гормонального баланса, типа инфекционного агента, наличия осложнений при различных заболеваниях, сопровождающихся воспалительными процессами или гнойными образованиями, а также от функциональности желчного пузыря и желчевыводящих путей, уровня кислотности желчи.
- Конкременты – воспаление может быть вызвано движением камня.
- Инфекции: стрептококки, стафилококки, кишечные палочки; вирусы и простудные заболевания – гной может попасть в желудок, что приводит к воспалению поджелудочной железы и печени; ротавирусная инфекция может вызывать воспаление всех органов; реактивное воспаление в крови; грибковые инфекции – такие как кандида, пенициллиновые и цефалоспориновые грибы, опоясывающий лишай – могут изменять кислотность желчи в зависимости от питания.
- Гельминтозы (например, сибирская двуустка, токсокары, эхинококки, дирофилярии, сальмонеллы, личинки аскарид и продукты их жизнедеятельности) – в основном вызывают воспаление благодаря своим метаболическим продуктам, что приводит к резкому ухудшению состояния и выраженной симптоматике.
- Кишечные палочки – дисбактериоз 2-4 степени – имеет неинфекционную природу.
- Осложнения при различных заболеваниях: сахарный диабет, врожденные аномалии желчевыводящих путей и печени; холестаз; лимфаденит; пневмония; другие воспалительные процессы.
- Долгосрочное применение антибиотиков, в основном противогрибковых.
- Изменения гормонального фона во время беременности и полового созревания.
- Алкоголизм.
- Заброс секретина или желудочного сока в билиарную систему.
- Заболевания, такие как гепатиты любого типа; панкреатит; язвы, гастриты, колиты.
- Периодические голодания и строгие диеты для снижения веса.
- Метаболические нарушения и аллергические реакции.
- Осложнения после холецистэктомии.

Симптоматика
Боли в правом подреберье и общее недомогание могут указывать на наличие холецистита.
Степень выраженности симптомов варьируется в зависимости от формы заболевания.
- Тошнота, бледность кожи с желтоватым оттенком.
- Боли в правом подреберье, которые могут отдавать в спину, если причиной является заболевание печени.
- Изжога. При отрыжке ощущается горечь и жжение в горле.
- Пульсация, резкая боль, потеря сознания и периодическая потливость – признаки калькулёзной формы.
- Сильная рвота. Ощущение пустоты в желудке, боль, напоминающая аппендицит. Повышение температуры выше 39,5 – может свидетельствовать об остром гельминтозе или инфекционном заболевании.
- Белый налёт на языке, затруднения и рези при мочеиспускании, тянущее ощущение в языке, неприятный запах изо рта, белые творожистые вкрапления в кале и моче, часто с гнойными примесями – признаки грибковой инфекции.
- Боль в верхней части живота, отдающая в правое плечо, колики в сердце при вдохе. Прерывистое дыхание, сильная тошнота, резкие изменения массы тела, постоянная тяжесть в правом подреберье. При физической активности могут возникать приступы – признаки гепатита.
- Диспепсия, рези при дефекации и мочеиспускании, постоянная изжога – симптомы застоя желчи.
- Периодические рецидивы, стабильная воспалительная температура (37-37,8). При рецидивах наблюдается быстрое уплотнение печени (определяется при пальпации), ноющая боль, которая усиливается при изменении кислотности в ЖКТ и смене климатических условий – возможные врождённые патологии гепатобилиарной системы.
Диагностика
Для получения полной информации
Холецистит чаще всего выявляется в контексте сопутствующих заболеваний. Исключение составляют случаи застоя желчи, когда холецистит является основным или единственным заболеванием.
Для диагностики данной патологии и выбора наиболее эффективного метода лечения применяются следующие диагностические процедуры.
- Общий анализ крови – позволяет определить наличие и скорость воспалительных процессов, тип нагноения, а также подтвердить или опровергнуть аллергическую природу заболевания: повышенные лейкоциты и СОЭ указывают на воспаление, повышенные базофилы могут свидетельствовать об аллергии, а повышенные эозинофилы – о гельминтозах.
- Биохимический анализ крови – помогает выявить процессы перерождения тканей и слизистых в гепатобиллиарной системе, а также уровень кислотности крови, желчи и состояния ЖКТ.
- УЗИ брюшной полости – позволяет оценить объем застоявшейся желчи, а также размеры и локализацию конкрементов.
- Рентгенографические методы – используются для определения плотности стенок желчного пузыря и желчевыводящих путей, а также состава конкрементов.
- Забор желчи.
- Дуоденальное зондирование – дает возможность оценить состав и кислотность желчи, а также концентрацию и тип возбудителей; тюбаж – неинвазивная процедура, позволяющая определить вязкость желчи и уровень билирубина в ней.

Лечение
К лечению холецистита следует подходить комплексно, включая методы народной медицины, но только после консультации с врачом.
Методы лечения зависят от причины и типа заболевания. Используются препараты традиционной медицины, народные средства, а также назначается специальная лечебная диета.
Медикаменты
В зависимости от типа холецистита применяются различные подходы к лечению.
- При наличии камней – хирургическое вмешательство или неинвазивное дробление.
- Инфекционные причины: для кокков – макролиды и пенициллины; для уреаплазмы – тетрациклины. Также используются макролиды из группы азалидов.
- Гельминтозы: для одноклеточных – нитрофураны и фторхинолоны; при эхинококкозе – требуется операция; для остальных – препараты на основе альбендазола или мебендазола.
- Грибковые инфекции – флуконазол и кетоконазол.
- Аллергические реакции – антигистаминные средства (выбор по показаниям).
- Вирусные инфекции – иммуномодуляторы или глюкокортикостероиды.
- В дополнение к основному лечению – нестероидные противовоспалительные препараты, спазмолитики и обезболивающие средства.
Народные средства
Народные средства прекрасно подходят в качестве дополнительного метода лечения. Они особенно эффективны при воспалительных процессах, не вызванных инфекциями.
Однако следует помнить, что нельзя одновременно использовать народные рецепты для уничтожения гельминтов и лечения заболеваний желчного пузыря, таких как сильный отток желчи, аллергические реакции или удушье. Кукурузные рыльца способствуют укреплению иммунной системы, а расторопша создает благоприятные условия для развития паразитов.
Для приготовления настоя возьмите 0,5 литра холодной воды и добавьте по 2 столовые ложки кукурузных рылец, ромашки, бессмертника и подорожника. Кипятите смесь на водяной бане в течение 15 минут. Дайте настою остыть до комнатной температуры, затем процедите. Рекомендуется принимать по 30 мл в течение суток. Этот настой может помочь после простудных заболеваний, таких как грипп.
Смешайте по 2 столовые ложки меда и свежемолотых кукурузных рылец, добавьте 1 столовую ложку расторопши. Тщательно перемешайте и употребите в течение 6 часов. Эта смесь эффективна при осложнениях, связанных с заболеваниями печени.
Для приготовления настойки возьмите 100 мл спирта и 100 г бессмертника. Подогрейте спирт на водяной бане до горячего состояния. Мелко нарежьте свежие цветки бессмертника и смешайте их с 150 г свежего меда. Затем добавьте горячий спирт и тщательно перемешайте. Настаивайте в течение 2 недель, помешивая дважды в день. Принимайте по столовой ложке три раза в день.
Смотрите видео о лечении холецистита без лекарств:
Диета
Следует избегать жареных, острых, пряных и копченых блюд, а также консервов, ягод с косточками, кислых и жирных продуктов, шоколада, кофе и алкогольных напитков. Рекомендуется питаться дробно, 5-6 раз в день. Если ночью возникнет чувство голода, его необходимо немедленно утолить!
В рацион стоит включать мед, нежирное мясо, рыбу, печень по желанию, а также блюда, приготовленные на пару, в духовке или тушеные, и супы. Овощные блюда с капустой и горошком можно готовить 1-2 раза в неделю.
Молочные продукты желательно употреблять 2-3 раза в неделю. В случае метеоризма лучше выбирать обезжиренные молочные изделия. Яйца можно заменить соевыми отбивными.
Для приготовления соевых отбивных их следует опустить в кипящую воду и держать 2-3 минуты. Затем откинуть на дуршлаг и промыть холодной водой. Нарезать кубиками или соломкой. Добавить немного воды, болгарский перец, помидоры и сливочное масло. Тушить до мягкости овощей.
Соль и зелень добавляются по вкусу. Гуляш отлично сочетается с картофельным пюре или макаронами. Объем овощей должен соответствовать объему соевых отбивных.
Прогноз и профилактика
Данное заболевание не приводит к летальному исходу, однако существуют исключения, такие как перитонит и абсцесс крови, которые могут возникнуть как осложнения. Чем быстрее пациент обратится за медицинской помощью, тем лучше будет прогноз.
Профилактические меры актуальны для всех заболеваний, способствующих развитию холецистита.
- Избегать чрезмерного употребления алкоголя, а также острых, жирных и жареных блюд.
- Включать в рацион свежие овощи и фрукты, а также продукты, прошедшие качественную термообработку, такие как мясо, рыба и печень.
- Своевременно лечить простудные заболевания.
- Обращаться к гастроэнтерологу, если боли в области желудочно-кишечного тракта, печени, почек или поджелудочной железы продолжаются более суток или возникают периодически.
- Не заниматься самолечением.
- Добавлять в рацион такие продукты, как лук, чеснок, свёклу, щавель, а также крапиву, хрен, укроп и петрушку.
Тест на риск развития желчнокаменной болезни
Заключение
Холецистит представляет собой воспалительный процесс, затрагивающий слизистую оболочку желчного пузыря и желчевыводящих путей.
Методы лечения зависят от факторов, вызвавших данное заболевание.
Процесс диагностики значительно облегчается, если пациент точно описывает свои симптомы.
Народные средства часто применяются в сочетании с медикаментозной терапией и для профилактических целей.
Существует ряд ограничений в питании.
Факторы риска
Холецистит — это воспаление желчного пузыря, которое может быть вызвано различными факторами. Понимание этих факторов риска имеет важное значение для профилактики и своевременной диагностики заболевания. Рассмотрим основные из них.
1. Желчные камни: Наиболее распространенной причиной холецистита являются желчные камни, которые могут блокировать желчные протоки. Это приводит к накоплению желчи в желчном пузыре и, как следствие, к его воспалению. Желчные камни формируются из холестерина, билирубина и других веществ, и их наличие значительно увеличивает риск развития холецистита.
2. Инфекции: Воспаление желчного пузыря может быть спровоцировано инфекциями, особенно бактериальными. Бактерии могут попадать в желчный пузырь из кишечника или через кровоток. Инфекции, такие как сальмонеллез или кишечная палочка, могут способствовать развитию холецистита.
3. Питание: Неправильное питание, особенно высокое содержание жиров и холестерина в рационе, может привести к образованию желчных камней и, как следствие, к холециститу. Диеты с низким содержанием клетчатки и высокое потребление рафинированных углеводов также увеличивают риск заболевания.
4. Ожирение: Избыточный вес и ожирение являются значительными факторами риска для развития холецистита. Избыточная масса тела способствует повышенному уровню холестерина в желчи, что может привести к образованию камней и воспалению желчного пузыря.
5. Генетическая предрасположенность: Наследственность также играет роль в развитии холецистита. Если в семье были случаи желчнокаменной болезни или холецистита, риск заболевания у других членов семьи может быть выше.
6. Пол и возраст: Женщины более подвержены риску развития холецистита, чем мужчины. Это связано с гормональными изменениями, особенно во время беременности и при использовании гормональных контрацептивов. Кроме того, риск увеличивается с возрастом, особенно у людей старше 40 лет.
7. Хронические заболевания: Наличие определенных хронических заболеваний, таких как диабет, цирроз печени или заболевания поджелудочной железы, может увеличить вероятность развития холецистита. Эти состояния могут влиять на обмен веществ и способствовать образованию желчных камней.
8. Физическая активность: Низкий уровень физической активности также является фактором риска. Регулярные физические нагрузки способствуют нормализации обмена веществ и предотвращают образование желчных камней.
Понимание факторов риска холецистита позволяет не только своевременно выявлять заболевание, но и предпринимать меры для его профилактики. Важно следить за своим образом жизни, правильно питаться и регулярно проходить медицинские обследования, особенно если у вас есть предрасположенность к этому заболеванию.
Осложнения холецистита
Холецистит, воспаление желчного пузыря, может привести к различным осложнениям, если не будет своевременно диагностирован и лечен. Одним из наиболее распространенных осложнений является перфорация желчного пузыря, которая может произойти в результате длительного воспалительного процесса. Перфорация приводит к тому, что желчь попадает в брюшную полость, что может вызвать перитонит — опасное для жизни состояние, требующее неотложной медицинской помощи.
Еще одним серьезным осложнением является образование желчных камней, которые могут блокировать желчные протоки. Это может привести к холедохолитиазу — состоянию, при котором камни застревают в общем желчном протоке, вызывая сильную боль, желтуху и потенциально опасные инфекции.
Инфекция желчного пузыря, известная как эмпиема, также может развиться в результате холецистита. Это состояние характеризуется накоплением гноя в желчном пузыре и требует немедленного хирургического вмешательства для удаления содержимого и предотвращения дальнейших осложнений.
Кроме того, хронический холецистит может привести к развитию фиброза и кальцификации стенок желчного пузыря, что снижает его функциональность и может вызвать дальнейшие проблемы с пищеварением. В некоторых случаях это может привести к необходимости удаления желчного пузыря (холецистэктомия).
Важно отметить, что осложнения холецистита могут развиваться быстро, и их проявления могут варьироваться от легких до угрожающих жизни. Поэтому при появлении симптомов, таких как сильная боль в правом верхнем квадранте живота, тошнота, рвота или желтуха, необходимо незамедлительно обратиться к врачу для диагностики и лечения.
Связь с другими заболеваниями
Холецистит, воспаление желчного пузыря, может развиваться на фоне различных заболеваний и состояний, которые влияют на работу желчевыводящей системы. Понимание этих взаимосвязей имеет важное значение для диагностики и лечения данного состояния.
Одним из наиболее распространенных заболеваний, связанных с холециститом, является желчнокаменная болезнь. Наличие камней в желчном пузыре может привести к его воспалению, особенно если камни блокируют желчные протоки, вызывая застой желчи. Это состояние может спровоцировать острый холецистит, который требует неотложной медицинской помощи.
Кроме того, хронический панкреатит, воспаление поджелудочной железы, также может быть связан с развитием холецистита. Панкреатит может вызывать изменения в составе желчи, что увеличивает риск образования камней и, как следствие, воспаления желчного пузыря.
Некоторые инфекционные заболевания, такие как вирусный гепатит, могут также способствовать развитию холецистита. Вирусы, вызывающие гепатит, могут приводить к воспалению печени и нарушению нормального оттока желчи, что создает условия для воспалительных процессов в желчном пузыре.
Сахарный диабет является еще одним заболеванием, которое может увеличить риск холецистита. У пациентов с диабетом часто наблюдаются изменения в метаболизме жиров, что может привести к образованию желчных камней и, как следствие, к воспалению желчного пузыря.
Кроме того, заболевания, связанные с нарушением обмена веществ, такие как ожирение и дислипидемия, также могут способствовать развитию холецистита. Избыточный вес и высокий уровень холестерина в крови могут привести к образованию камней в желчном пузыре и его воспалению.
Важно отметить, что некоторые хирургические вмешательства, такие как операции на желудке или кишечнике, могут также повлиять на функцию желчного пузыря и привести к холециститу. Например, операции по снижению веса могут изменить нормальный отток желчи и увеличить риск воспалительных процессов.
Таким образом, холецистит часто является следствием других заболеваний и состояний, которые влияют на желчевыводящую систему. Понимание этих взаимосвязей позволяет врачам более эффективно диагностировать и лечить это заболевание, а также разрабатывать профилактические меры для снижения риска его развития.