Торакоцентез — это медицинская процедура, которая заключается в удалении избыточной жидкости или воздуха из плевральной полости, что позволяет облегчить дыхание и предотвратить осложнения. В данной статье мы рассмотрим основные показания, технику выполнения и возможные осложнения этой процедуры. Понимание процесса торакоцентеза важно как для медицинских специалистов, так и для пациентов, поскольку это может существенно повлиять на исход лечения и качество жизни.
Что это такое
Торакоцентез — это инвазивная процедура, при которой иглой или троакаром прокалывают грудную стенку для удаления жидкости или гноя из плевральной полости.
Манипуляцию можно проводить как в операционной, так и в палате пациента. При необходимости извлеченная жидкость отправляется на анализ в лабораторию.
Торакоцентез используется как для лечения — для удаления избыточной жидкости, так и для диагностики — для выяснения причин накопления жидкости в грудной полости.
Врачи отмечают, что торакоцентез является важной процедурой для диагностики и лечения различных заболеваний легких и плевры. Процесс начинается с тщательной подготовки пациента, включая объяснение процедуры и получение согласия. Врач выбирает подходящее место для прокола, обычно в нижней части грудной клетки, чтобы минимизировать риск повреждения легких. После обработки кожи антисептиком, вводится игла, через которую осуществляется отбор жидкости или воздуха из плевральной полости. Важно, чтобы процедура проводилась под контролем ультразвука или рентгена, что позволяет избежать осложнений. Врачи подчеркивают, что правильное выполнение торакоцентеза может значительно улучшить состояние пациента и помочь в установлении точного диагноза.
Показания к проведению
Эта процедура выполняется в следующих ситуациях:
- Для диагностики и уточнения диагноза. Пункция проводится при наличии любого объема экссудата.
- В терапевтических целях для облегчения симптомов дыхательной недостаточности при экссудативном плеврите, возникшем по различным причинам.
- Также в лечебных целях, если в грудной полости накопился невоспалительный выпот (транссудат), что может происходить при сердечной или почечной недостаточности, циррозе печени и других заболеваниях.
- При осложнениях, связанными с травмами грудной клетки, такими как гемоторакс, пневмоторакс и гемопневмоторакс.
- В случае спонтанного пневмоторакса.
- Для удаления гноя и дренирования грудной полости при эмпиеме плевры.
- Для введения лекарственных средств (антибиотиков, антисептиков, противотуберкулезных и противоопухолевых препаратов).
Анатомия носа и околоносовых пазух.
Узнайте, как быстро избавиться от насморка.
| Этап процедуры | Описание действий | Важные моменты |
|---|---|---|
| Подготовка пациента | Объяснение процедуры, получение согласия | Убедиться в отсутствии противопоказаний |
| Подготовка инструментов | Стерильные иглы, шприцы, антисептики | Проверка сроков годности инструментов |
| Выполнение торакоцентеза | Введение иглы в плевральную полость | Контроль за состоянием пациента |
| Удаление жидкости | Постепенное извлечение жидкости | Мониторинг на наличие осложнений |
| Завершение процедуры | Обработка места прокола, наложение повязки | Инструкции по уходу за местом прокола |
Ограничения для проведения торакоцентаза
Когда возникает необходимость удалить значительное количество жидкости или воздуха из полости грудной клетки, абсолютных противопоказаний к плевроцентезу нет. В таких случаях речь идет о нарушении функционирования жизненно важных органов, так как скопление жидкости или воздуха может сжимать легкие и смещать сердце, что иногда приводит к острому недостатку в этих органах.
Поэтому данную процедуру не выполняют только в том случае, если пациент или его близкие подписали отказ от торакоцентеза.
Существуют относительные противопоказания для проведения торакоцентеза:
- Пониженная свертываемость крови (МНО выше 2 или количество тромбоцитов менее 50 тысяч).
- Наличие портальной гипертензии и варикозного расширения вен в плевральной области.
- Если у пациента функционирует только одно легкое.
- Выраженная тяжесть состояния пациента, гипотония.
- Неясное местоположение выпота.
- Кашель, который трудно купировать.
- Анатомические аномалии грудной клетки.

Как подготовиться
Плевроцентез может выполняться как в стационаре, так и амбулаторно. Амбулаторный метод торакоцентеза применяется для диагностики и симптоматической терапии у пациентов с установленным диагнозом, например, при онкологических заболеваниях или выпотах, связанных с сердечной недостаточностью и циррозом печени.
Перед проведением процедуры пациент должен подписать согласие. Если пациент в бессознательном состоянии, согласие подписывают его ближайшие родственники.
Важно. Перед началом торакоцентеза врач повторно оценивает объем выпота с помощью перкуссии или ультразвукового исследования.
Процедуру обычно выполняет торакальный хирург с использованием специализированных инструментов для плевроцентеза. Однако в экстренных случаях торакоцентез может быть выполнен любым врачом с подходящей толстой иглой.
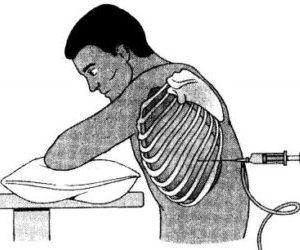
Процедура осуществляется под местной анестезией. Во время торакоцентеза пациент сидит на стуле, наклонившись вперед, и может положить руки на стол или опустить голову.
Если пациент испытывает тревогу, ему может быть введен транквилизатор.
Для тяжелобольных плевроцентез выполняется в горизонтальном положении. В этом случае также осуществляется стандартный мониторинг (артериальное давление, ЭКГ, пульс), обеспечивается доступ к центральной вене и оксигенация с помощью носового катетера.
Техника выполнения торакоцентеза
Прокол выполняется в области 6-7 межреберий, между средней и задней подмышечными линиями. Иглу вводят строго по верхнему краю ребра, чтобы избежать повреждения нервов и сосудов.
Важно. Перед процедурой кожу обрабатывают антисептиком.
Затем вводят новокаин или лидокаин. Шприц с иглой аккуратно продвигается от поверхности кожи внутрь, проходя через все слои тканей. Периодически поршень шприца втягивается, чтобы определить, попала ли игла в сосуд.
Обезболивают реберный периост и пристеночную оболочку. Когда игла проникает в грудную полость, ощущается «провал», а при подтягивании поршня в шприц поступает серозная жидкость. В этот момент измеряется глубина введения иглы, после чего иглу для анестезии удаляют.
На месте обезболивания устанавливается толстая игла для плевроцентеза. Она вводится через кожу и подкожные ткани на ту же глубину, что была отмечена при анестезии.
К игле подключается переходник, который соединяется со шприцем и трубкой для отсоса. Серозная жидкость собирается в шприц для лабораторного анализа. Жидкость распределяется по трем пробиркам: для бактериологического и биохимического исследования, а также для определения клеточной структуры.
После этого переходник переключается на отсос для удаления выпота.
Для удаления значительного объема жидкости используется мягкий гибкий катетер, который вводится с помощью троакара. В некоторых случаях катетер может оставаться для дренирования плевральной жидкости.
Как делают рентген носа?
Узнайте, как греть нос синей лампой.
Обычно за один раз удаляется не более полутора литров жидкости. Если возникают сильные боли, одышка или резкая слабость, процедуру следует немедленно прекратить.
По завершении процедуры игла или катетер извлекаются, место прокола снова обрабатывается антисептиком и накрывается адгезивной повязкой.
После плевроцентеза могут возникнуть осложнения. Инфицирование возможно, если гной не был полностью удален или снова накопился.
Важно помнить, что риск осложнений существует при любом инвазивном вмешательстве, однако необходимость проведения данной процедуры часто превышает потенциальные риски нежелательных последствий.
Заключение
Для удаления жидкости из плевральной полости с целью диагностики или лечения выполняется торакоцентез. Хотя строгих противопоказаний нет, существуют определенные ограничения для проведения этой процедуры. Поэтому важно предварительно проконсультироваться с врачом.
https://youtube.com/watch?v=MysnaPd5IJM
Частые вопросы
Как выполняется торакоцентез?
Торакоцентез — это процедура, при которой плевральная полость прокалывается иглой, обычно между ребрами, для удаления избыточной жидкости или воздуха.
Какие показания для проведения торакоцентеза?
Торакоцентез проводят при плевральной эффузии (скоплении жидкости в плевральной области), пневмотораксе (скоплении воздуха в плевральной области) или для диагностики и облегчения симптомов заболеваний легких и плевры.
Какие осложнения могут возникнуть после торакоцентеза?
После торакоцентеза могут возникнуть осложнения: пневмоторакс, кровотечение, инфекция, повреждение легкого или диафрагмы. Поэтому важно, чтобы процедуру выполнял квалифицированный специалист, а также необходимо внимательно следить за возможными последствиями после её завершения.
Полезные советы
СОВЕТ №1
Перед выполнением торакоцентеза важно изучить анатомию грудной клетки и места, где будет проводиться пункция. Это поможет избежать травм легкого и других органов.
СОВЕТ №2
Необходимо обеспечить пациенту удобное положение во время процедуры, например, сидя или лёжа на здоровом боку. Это упростит доступ к месту пункции.
СОВЕТ №3
При выполнении торакоцентеза важно соблюдать строгие нормы асептики и антисептики, чтобы предотвратить заражение в области пункции.
Послеоперационный уход
После торакоцентеза важным этапом является правильный послеоперационный уход, который играет ключевую роль в предотвращении осложнений и обеспечении комфортного восстановления пациента. Уход за пациентом после процедуры включает в себя несколько основных аспектов.
Наблюдение за состоянием пациента: В первые часы после торакоцентеза необходимо внимательно следить за состоянием пациента. Важно контролировать частоту сердечных сокращений, артериальное давление и уровень кислорода в крови. Изменения в этих показателях могут указывать на возможные осложнения, такие как пневмоторакс или кровотечение.
Управление болевым синдромом: После процедуры пациенты могут испытывать дискомфорт или боль в области грудной клетки. Для облегчения болевого синдрома могут быть назначены анальгетики. Важно следить за эффективностью обезболивания и при необходимости корректировать дозировку или менять препараты.
Мониторинг дренажа: Если во время торакоцентеза был установлен дренаж, необходимо регулярно проверять его состояние. Важно следить за количеством и характером выделений, а также за тем, чтобы дренажная система оставалась проходимой. При наличии признаков закупорки или изменения цвета выделений следует немедленно сообщить врачу.
Профилактика инфекций: После процедуры существует риск развития инфекции в месте введения иглы или дренажа. Для снижения этого риска необходимо соблюдать правила асептики и антисептики. Уход за местом прокола включает в себя регулярную обработку антисептическими растворами и смену повязки по мере необходимости.
Обучение пациента: Важно информировать пациента о том, как правильно ухаживать за местом дренажа, а также о признаках, которые должны насторожить (например, увеличение боли, повышение температуры, появление гноя). Пациент должен знать, когда следует обратиться за медицинской помощью.
Физическая активность: В первые дни после торакоцентеза рекомендуется ограничить физическую активность. Пациентам следует избегать резких движений и тяжелых физических нагрузок. Постепенно, по мере улучшения состояния, можно увеличивать уровень активности, но только по рекомендации врача.
Контроль за дыханием: Важно поощрять пациента к глубокому дыханию и кашлю для предотвращения ателектаза. Это можно сделать с помощью дыхательных упражнений, которые помогут улучшить вентиляцию легких и способствовать восстановлению.
Правильный послеоперационный уход после торакоцентеза является залогом успешного восстановления пациента и минимизации риска осложнений. Внимательное отношение к состоянию пациента и соблюдение всех рекомендаций медицинского персонала помогут обеспечить безопасный и комфортный процесс реабилитации.
Альтернативные методы диагностики
Альтернативные методы диагностики заболеваний грудной клетки и плевры могут включать в себя различные неинвазивные и инвазивные подходы, которые помогают врачам получить необходимую информацию о состоянии пациента. К числу таких методов относятся:
- Рентгенография грудной клетки: Это один из самых распространенных и доступных методов визуализации, который позволяет выявить наличие жидкости, опухолей, воспалительных процессов и других аномалий в легких и плевре. Рентгенография может служить первым этапом в диагностике, после чего могут потребоваться более детальные исследования.
- Компьютерная томография (КТ): Этот метод предоставляет более детализированные изображения грудной клетки и позволяет лучше оценить состояние легких, плевры и окружающих тканей. КТ может помочь в выявлении мелких опухолей, а также в оценке объема жидкости в плевральной полости.
- Ультразвуковое исследование (УЗИ): УЗИ грудной клетки используется для оценки состояния плевры и выявления наличия жидкости в плевральной полости. Этот метод является безопасным и неинвазивным, что делает его полезным для первичной диагностики.
- Магнитно-резонансная томография (МРТ): Хотя МРТ не так часто используется для диагностики заболеваний грудной клетки, она может быть полезна в определенных случаях, особенно когда необходимо оценить мягкие ткани и сосуды.
- Бронхоскопия: Этот инвазивный метод позволяет врачу визуально осмотреть дыхательные пути и легкие с помощью специального инструмента — бронхоскопа. Бронхоскопия может быть использована для получения биопсийного материала и диагностики заболеваний легких.
- Плевральная пункция: Хотя это инвазивная процедура, она может рассматриваться как альтернативный метод диагностики, позволяющий получить образец жидкости из плевральной полости для дальнейшего анализа. Это может помочь в установлении причины накопления жидкости, такой как инфекция, рак или сердечная недостаточность.
Каждый из этих методов имеет свои показания и противопоказания, и выбор подходящего метода зависит от клинической ситуации, состояния пациента и доступности оборудования. Важно, чтобы решение о проведении того или иного исследования принималось врачом на основе тщательной оценки всех факторов.
Обзор современных технологий торакоцентеза
Торакоцентез, или плевральная пункция, представляет собой медицинскую процедуру, которая используется для удаления жидкости или воздуха из плевральной полости, расположенной между легкими и грудной стенкой. Эта процедура может быть необходима для диагностики или лечения различных заболеваний, таких как плеврит, пневмоторакс или опухоли. Современные технологии торакоцентеза значительно улучшили безопасность и эффективность этой процедуры.
Существует несколько методов выполнения торакоцентеза, каждый из которых имеет свои особенности и показания. Наиболее распространенные из них включают:
- Ультразвуковое руководство: Использование ультразвука для визуализации плевральной полости перед проведением пункции позволяет врачу точно определить место для введения иглы. Это значительно снижает риск повреждения окружающих структур и повышает вероятность успешного удаления жидкости.
- Компьютерная томография (КТ): В некоторых случаях, особенно при сложных анатомических условиях или при наличии опухолей, может быть использована КТ для планирования процедуры. Это позволяет более точно оценить объем жидкости и выбрать оптимальную точку доступа.
- Эндоскопические методы: В некоторых случаях торакоцентез может быть выполнен с использованием видеоторакоскопии (VATS), что позволяет врачу визуализировать плевральную полость и проводить более сложные манипуляции, такие как биопсия или удаление опухолей.
Техника выполнения торакоцентеза включает несколько ключевых этапов:
- Подготовка пациента: Перед процедурой пациент должен быть информирован о ее целях и возможных рисках. Важно провести физикальное обследование и, при необходимости, дополнительные исследования, такие как рентгенография грудной клетки.
- Обезболивание: Местная анестезия применяется для минимизации дискомфорта во время процедуры. В некоторых случаях может быть использована седация.
- Выбор места для пункции: Обычно торакоцентез выполняется в 5-7 межреберии по задней подмышечной линии, однако точка доступа может варьироваться в зависимости от клинической ситуации.
- Пункция: С помощью специальной иглы или катетера врач проникает в плевральную полость, после чего осуществляется аспирация жидкости или воздуха. Процедура может быть выполнена как с использованием шприца, так и с помощью системы дренирования.
- Контроль и завершение процедуры: После завершения торакоцентеза важно провести контрольное обследование, чтобы убедиться в отсутствии осложнений, таких как пневмоторакс или кровотечение.
Современные технологии торакоцентеза также включают использование специализированных катетеров, которые могут оставаться в плевральной полости для длительного дренирования. Это особенно полезно при хронических состояниях, таких как экссудативный плеврит, когда требуется регулярное удаление жидкости.
В заключение, современные технологии торакоцентеза значительно повысили безопасность и эффективность этой процедуры. Использование ультразвукового и КТ-руководства, а также эндоскопических методов позволяет врачам минимизировать риски и улучшить результаты лечения, что делает торакоцентез важным инструментом в арсенале современных медицинских технологий.