Дегенеративно-остеоартрит (ДОА) голеностопного сустава — это распространенное заболевание, которое может значительно ухудшить качество жизни, вызывая боль и ограничивая подвижность. В данной статье мы рассмотрим основные методы лечения ДОА, включая консервативные и хирургические подходы, а также рекомендации по реабилитации и профилактике. Эта информация будет полезна не только тем, кто уже столкнулся с данной проблемой, но и тем, кто хочет предотвратить развитие заболевания, обеспечивая здоровье своих суставов на долгие годы.
Суть понятия и терминология
ДОА – это деформирующий (Д) остео (О) артроз (А) суставов.
Деформирующий остеоартроз голеностопного сустава — это дегенеративные изменения в гиалиновом слое суставных поверхностей, которые могут привести к их разрушению и образованию костных наростов. Неправильное лечение этой болезни может вызвать серьезные последствия, включая хронические боли, ограничение подвижности сустава, инвалидизацию и необходимость дорогостоящего эндопротезирования голеностопного сустава.
Важно отметить, что в современной отечественной медицине часто опускается термин «деформирующий», в то время как за границей используется классификация «остеоартрит» неинфекционного происхождения.
Врачи отмечают, что лечение дегенеративно-дистрофических заболеваний голеностопного сустава требует комплексного подхода. В первую очередь, важно провести тщательную диагностику, чтобы определить степень повреждения и сопутствующие патологии. Консервативные методы, такие как физиотерапия, лечебная гимнастика и медикаментозное лечение, часто становятся основой терапии. Врачами рекомендуются нестероидные противовоспалительные препараты для снятия боли и воспаления, а также хондропротекторы для поддержания хрящевой ткани. В некоторых случаях может потребоваться использование ортопедических средств, таких как стельки или бандажи, для разгрузки сустава. Если консервативные методы не приносят результатов, специалисты могут рассмотреть возможность хирургического вмешательства. Важно, чтобы пациенты следовали рекомендациям врачей и не игнорировали симптомы, так как раннее обращение за медицинской помощью может значительно улучшить прогноз и качество жизни.

Причины развития
Основная группа риска по развитию посттравматического остеоартрита голеностопного сустава включает гимнастов, акробатов и танцоров балета.
Причины возникновения остеоартрита можно разделить на две категории:
- Первичный или идиопатический остеоартрит. Патологические изменения развиваются в изначально здоровом хрящевом веществе. Причины этого явления до конца не установлены, но к факторам, способствующим его развитию, относятся:
- длительные физические нагрузки и постоянные микротравмы, связанные с профессией;
- недостаточная регенерация хрящевой ткани в ответ на нагрузки;
- врождённые аномалии строения стопы;
- деформации опорно-двигательного аппарата в других областях;
- естественный процесс старения (пожилой возраст);
- анорексия или избыточный вес.
- Вторичный остеоартрит. В эту категорию входят посттравматические остеоартриты голеностопного сустава, а также поражения, вызванные другими заболеваниями или состояниями, такими как бурситы, подагра, диабет, заболевания щитовидной железы и другие ревматологические и эндокринные расстройства.
Независимо от причин, приводящих к остеоартриту, его проявления схожи и зависят от стадии прогрессирования патологических изменений.
| Метод лечения | Описание | Рекомендации |
|---|---|---|
| Консервативное лечение | Использование противовоспалительных препаратов, физиотерапия, ортопедические стельки | Обратитесь к врачу для назначения лечения |
| Хирургическое лечение | Артроскопия, остеотомия, эндопротезирование | Рассмотрите вариант только при неэффективности консервативного лечения |
| Физиотерапия | Упражнения для укрепления мышц, массаж, электростимуляция | Занимайтесь под руководством специалиста |
Стадии развития и симптоматическая картина
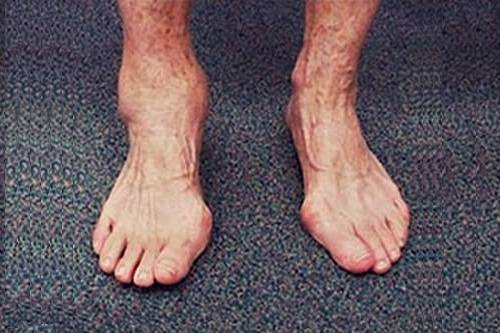
Деформация голеностопного сустава и синовит — характерные проявления остеоартрита (ОА) второй стадии.
Патология может начинаться без явных симптомов. Под воздействием одной или нескольких причин в хрящевой ткани сустава происходят метаболические изменения:
- изменяется структура коллагеновых волокон;
- нарушается питание хряща;
- начинается трансформация гиалиновой ткани в соединительную;
- суставная поверхность становится мутной, иссушенной и шершавой, затем начинает трескаться;
- происходит расслоение и истончение хрящевой поверхности.
Дальнейшее развитие патологических изменений проходит через три стадии:
- Первая стадия остеоартрита голеностопного сустава характеризуется окостенением мест прикрепления связок. Эти изменения на рентгеновских снимках практически не заметны. Пациенты жалуются на:
- дискомфорт в области сустава и быструю утомляемость ног;
- легкие боли после физической активности;
- «стартовые» боли после сна или длительного неподвижного состояния, исчезающие после разогрева сустава с помощью упражнений или ходьбы.
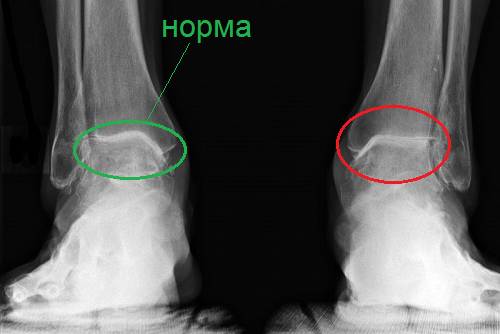
- Вторая стадия остеоартрита голеностопного сустава сопровождается полным разрушением хрящевой поверхности, склерозом замыкательной пластины и сужением суставной щели, что четко видно на рентгене. Симптомы заболевания усиливаются:
- боль становится хронической с периодами резкого обострения;
- во время движения боль не утихает, а усиливается;
- периодически возникают «блокадные» боли — фрагменты разрушенного хряща застревают между суставными поверхностями;
- при движении могут слышаться хрустящие звуки;
- наблюдается ограничение движений и изменения походки — подволакивание ноги, хромота, косолапость или неестественная выворотность, вертикальная ось стопы может «заваливаться» внутрь или наружу;
- стойкие нарушения походки могут приводить к дегенеративным изменениям суставных поверхностей костей предплюсны и большого пальца;
- развивается хронический синовит и бурсит.
- Третья стадия остеоартрита голеностопного сустава характеризуется практически исчезнувшей суставной щелью, а если она и присутствует, то её размеры минимальны и скрыты на рентгеновском снимке за остеофитами (костными наростами). Пациенты испытывают сильный, почти постоянный болевой синдром, мешающий наступать на ногу.
Важно отметить, что динамика развития заболевания у разных людей может значительно варьироваться. У некоторых пациентов наблюдается быстрое и агрессивное прогрессирование, в то время как у других процесс может замедляться и длиться десятилетиями. Такое «поведение» остеоартрита голеностопного сустава зависит от его этиологии, адекватности лечения, соблюдения рекомендаций и общего состояния здоровья пациента.

Диагностика
Сужение суставной щели при деформирующем остеоартрозе правого голеностопного сустава
При посещении врача не стоит удивляться, если помимо ожидаемых рентгеновских или МРТ исследований специалист назначит дополнительные анализы. Они могут показаться излишними, но необходимы для более точного определения диагноза.
Деформирующий остеоартроз голеностопного сустава требует, согласно рекомендациям ВОЗ, проведения следующих обследований:
- общий, расширенный и биохимический анализы крови;
- общий и биохимический анализы мочи;
- электрокардиограмма (ЭКГ);
- эзофагогастродуоденоскопия (ЭГДС).
Эти параметры необходимо контролировать и в будущем. Они понадобятся ортопеду для оценки эффективности лечения и анализа его воздействия на сердечно-сосудистую систему и органы желудочно-кишечного тракта.
Важно отметить, что существует множество заболеваний голеностопного сустава, которые могут быть ошибочно приняты за ДОА без точного диагноза: бурситы, асептический некроз таранной кости, статический деформирующий артроз. Последнее заболевание требует хирургического вмешательства – надкосточной корригирующей остеотомии с последующим выравниванием оси голени и приведением стопы в нормальное положение с использованием компрессионно-дистракционного аппарата.
Стандарты лечения
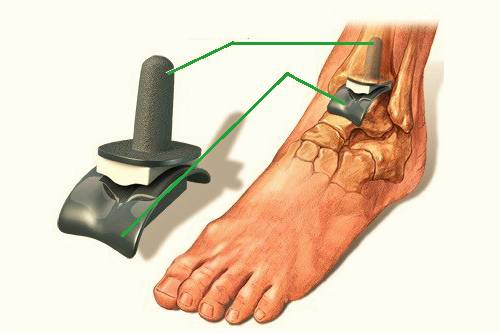
Эндопротезирование сустава – единственный способ лечения третьей стадии ДОА.
Подход к лечению деформирующего остеоартроза голеностопного сустава зависит от стадии заболевания:
- На третьей стадии остеоартроза восстановление невозможно, требуется хирургическое вмешательство для замены сустава.
- На второй стадии еще возможны консервативные методы, которые могут замедлить прогрессирование болезни. Однако прогноз на полное выздоровление остается неблагоприятным. Пациенту следует морально и финансово подготовиться к неизбежности эндопротезирования.
- На первой стадии возможно приостановление дегенеративно-дистрофических изменений, но уже произошедшие патологии останутся на связках и суставных поверхностях на всю жизнь, требуя постоянного профилактического ухода за голеностопным суставом.
Стандартный комплекс консервативной терапии
Эффективность консервативного лечения остеоартроза голеностопного сустава во многом зависит от пациента. Важны его настойчивость, внимательность и дисциплина в соблюдении рекомендаций врача.
Важно знать. На ранних стадиях остеоартроза (1-2 стадии) возможно применение малоинвазивной хирургии, такой как артроскопия. Эта процедура позволяет шлифовать суставную поверхность, удалять костные наросты, поврежденные участки связок и часть хрящевой ткани, после чего накладывается специальное вещество для восстановления костной структуры.
В завершение, рекомендуем не откладывать решение о эндопротезировании, если это советует врач. Лечение остеоартроза с использованием стволовых клеток или клонирование хрящевых тканей пока остаются в далекой перспективе. Даже если такая возможность появится в ближайшие десять лет, она будет доступна лишь состоятельным людям. Современные титановые протезы уже доказали свою эффективность и безопасность, а их, хотя и высокие, затраты не сопоставимы с жизнью без боли.
https://youtube.com/watch?v=Z-Y5cn7szW8
Частые вопросы
Какие методы лечения ДОА голеностопного сустава существуют?
Лечение дегенеративно-дистрофических заболеваний голеностопного сустава может включать консервативные методы, такие как физиотерапия, медикаментозное лечение и использование ортезов, а также хирургические вмешательства, включая артроскопию, артродез и эндопротезирование.
Какие упражнения помогают при ДОА голеностопного сустава?
При диагнозе остеоартрит голеностопного сустава рекомендуется выполнять упражнения для укрепления мышц голеностопа, а также растяжку и упражнения для улучшения гибкости сустава. Полезно также включать в тренировку упражнения на баланс и координацию.
Полезные советы
СОВЕТ №1
Проконсультируйтесь с врачом-ортопедом для получения квалифицированной помощи и рекомендаций по лечению.
СОВЕТ №2
Следуйте рекомендациям врача относительно физической активности и отдыха, чтобы не ухудшить состояние.
СОВЕТ №3
При необходимости применяйте физиотерапевтические методы, например, ультразвуковую терапию или лазерное лечение, под контролем квалифицированного специалиста.
Хирургические методы лечения
Хирургические методы лечения дегенеративно-дистрофических заболеваний (ДОА) голеностопного сустава применяются в случаях, когда консервативные методы не приносят желаемого результата, и пациент испытывает значительные боли или ограничения в движении. Основные хирургические подходы включают артроскопию, остеотомию, артродез и эндопротезирование.
Артроскопия представляет собой минимально инвазивную процедуру, которая позволяет хирургу осмотреть внутреннюю поверхность сустава и провести необходимые манипуляции. В ходе артроскопии можно удалить поврежденные участки хряща, удалить свободные тела (например, отломки костей или хряща) и провести другие восстановительные процедуры. Этот метод имеет ряд преимуществ, включая меньшую травматичность, сокращение времени восстановления и минимизацию послеоперационных болей.
Остеотомия заключается в изменении угла или положения кости с целью перераспределения нагрузки на сустав. Этот метод может быть эффективен при наличии деформаций, таких как вальгусная или варусная деформация голеностопного сустава. Остеотомия позволяет улучшить биомеханику сустава и замедлить прогрессирование ДОА, однако требует длительного реабилитационного периода.
Артродез — это операция, при которой происходит сращение костей сустава, что приводит к его неподвижности. Этот метод применяется в случаях, когда сустав сильно поврежден и не подлежит восстановлению. Артродез позволяет устранить болевой синдром и улучшить функциональность конечности, однако пациент теряет подвижность в суставе, что может ограничить его активность.
Эндопротезирование является одним из наиболее радикальных методов лечения, при котором поврежденный сустав заменяется искусственным. Этот метод подходит для пациентов с тяжелыми формами ДОА, когда другие методы неэффективны. Эндопротезирование позволяет восстановить функцию сустава и значительно улучшить качество жизни пациента. Однако, как и любая операция, оно связано с рисками, такими как инфекция, тромбообразование и необходимость замены протеза через определенное время.
Выбор хирургического метода зависит от степени повреждения сустава, возраста пациента, его физической активности и общего состояния здоровья. Перед проведением операции необходимо провести полное обследование, включая рентгенографию и МРТ, чтобы определить наиболее подходящий подход к лечению. После операции важна реабилитация, которая включает физиотерапию, лечебную физкультуру и контроль за восстановлением функции сустава.
Таким образом, хирургические методы лечения ДОА голеностопного сустава могут значительно улучшить состояние пациента и вернуть его к активной жизни, однако требуют тщательного подхода и индивидуального выбора метода в зависимости от клинической ситуации.
Реабилитация после лечения
Реабилитация после лечения дегенеративно-дистрофических заболеваний (ДОА) голеностопного сустава играет ключевую роль в восстановлении функции сустава и улучшении качества жизни пациента. Правильная реабилитация помогает не только восстановить подвижность, но и предотвратить рецидивы заболевания.
Первый этап реабилитации начинается сразу после снятия остроты симптомов и может включать в себя следующие методы:
- Физиотерапия: Использование различных физиотерапевтических процедур, таких как ультразвук, магнитотерапия и электрофорез, способствует улучшению кровообращения и уменьшению воспалительных процессов в суставе.
- Лечебная физкультура: Специально подобранные упражнения помогают укрепить мышцы, поддерживающие голеностопный сустав, и улучшить его подвижность. Упражнения должны быть постепенными и адаптированными к состоянию пациента.
- Массаж: Массажные процедуры помогают расслабить мышцы, улучшить лимфо- и кровообращение, а также снизить болевые ощущения. Массаж может быть выполнен как специалистом, так и самостоятельно, при условии соблюдения техники и осторожности.
На втором этапе реабилитации, когда состояние пациента стабилизировалось, акцент смещается на:
- Увеличение нагрузки: Постепенное увеличение физической активности, включая ходьбу, плавание и занятия на тренажерах, помогает восстановить функциональность сустава. Важно следить за реакцией организма и избегать чрезмерных нагрузок.
- Коррекция походки: При необходимости может потребоваться работа с ортопедом или физиотерапевтом для коррекции походки и устранения возможных нарушений, которые могут возникнуть из-за боли или ограниченной подвижности.
- Использование ортопедических средств: В некоторых случаях может быть рекомендовано использование ортезов или специальных стелек для поддержки голеностопного сустава и снижения нагрузки на него.
Третий этап реабилитации направлен на:
- Восстановление функциональной активности: Включение в программу реабилитации спортивных и активных видов деятельности, таких как бег, танцы или занятия командными видами спорта, при условии, что это не вызывает болевых ощущений.
- Психологическую поддержку: Психологическая реабилитация также важна, так как хроническая боль и ограничение подвижности могут негативно сказаться на эмоциональном состоянии пациента. Психотерапевтические занятия могут помочь справиться с тревожностью и депрессией.
Важно помнить, что реабилитация должна быть индивидуально подобрана для каждого пациента, с учетом его состояния, возраста и уровня физической активности. Регулярные консультации с врачом и специалистами по реабилитации помогут скорректировать программу и добиться наилучших результатов.
В заключение, успешная реабилитация после лечения ДОА голеностопного сустава требует комплексного подхода, включающего физическую активность, физиотерапию и психологическую поддержку. Своевременное обращение к специалистам и соблюдение рекомендаций помогут восстановить здоровье и предотвратить дальнейшее развитие заболевания.
Профилактика заболевания
Профилактика дегенеративно-остеоартритического заболевания (ДОА) голеностопного сустава играет ключевую роль в снижении риска его развития и прогрессирования. Основные аспекты профилактики включают в себя правильный образ жизни, физическую активность, а также внимание к состоянию суставов.
1. Поддержание нормального веса
Избыточный вес создает дополнительную нагрузку на суставы, что может способствовать их преждевременному износу. Контроль массы тела через сбалансированное питание и регулярные физические нагрузки поможет снизить риск развития ДОА. Рекомендуется включать в рацион больше овощей, фруктов, цельнозерновых продуктов и нежирного белка, а также ограничить потребление сахара и насыщенных жиров.
2. Регулярная физическая активность
Умеренные физические нагрузки способствуют укреплению мышц, поддерживающих суставы, и улучшают их подвижность. Рекомендуются такие виды активности, как плавание, ходьба, йога и специальные упражнения для укрепления мышц голеностопного сустава. Важно избегать чрезмерных нагрузок и травм, которые могут усугубить состояние суставов.
3. Правильная обувь
Выбор удобной и подходящей по размеру обуви также является важным аспектом профилактики. Обувь должна обеспечивать хорошую поддержку и амортизацию, особенно при занятиях спортом. Избегайте высоких каблуков и обуви с жесткой подошвой, которые могут негативно сказаться на состоянии голеностопного сустава.
4. Избежание травм
Травмы голеностопного сустава, такие как растяжения и вывихи, могут стать предшественниками развития ДОА. Для снижения риска травм следует соблюдать осторожность при занятиях спортом, использовать защитное снаряжение и избегать неровных поверхностей. Также важно укреплять мышцы и связки, что поможет улучшить стабильность сустава.
5. Регулярные медицинские осмотры
Профилактические медицинские осмотры помогут выявить ранние признаки заболеваний суставов. Если у вас есть предрасположенность к заболеваниям опорно-двигательного аппарата, рекомендуется регулярно консультироваться с врачом и проходить необходимые обследования.
6. Употребление добавок и витаминов
Некоторые исследования показывают, что определенные добавки, такие как глюкозамин и хондроитин, могут помочь в поддержании здоровья суставов. Витамины и минералы, такие как витамин D и кальций, также важны для поддержания здоровья костей и суставов. Однако перед началом приема любых добавок следует проконсультироваться с врачом.
Соблюдение этих рекомендаций поможет значительно снизить риск развития ДОА голеностопного сустава и сохранить его здоровье на долгие годы. Профилактика требует комплексного подхода и регулярного внимания к своему организму.