Дегенеративно-дистрофические заболевания суставов представляют собой группу патологий, которые приводят к постепенному разрушению суставных тканей, что может существенно ухудшить качество жизни и ограничить физическую активность. В данной статье мы подробно рассмотрим наиболее распространенные формы этих заболеваний, их причины, симптомы и методы лечения. Понимание особенностей дегенеративно-дистрофических заболеваний суставов поможет читателям своевременно распознать симптомы, обратиться за медицинской помощью и принять меры для сохранения здоровья суставов.
Классификация дегенеративно-дистрофических патологий
Дегенеративные заболевания суставов можно разделить на несколько ключевых категорий:
- Первичные и вторичные деформирующие остеоартриты.
- Остеохондроз межпозвоночных дисков.
- Деформирующий спондилоартрит.
- Остеохондропатии (включая болезни Осгуда-Шляттера, Пертеса, Кинбека, Кенига и Келлера).
Эти патологии приводят к дегенеративным изменениям в суставах. Далее будут рассмотрены особенности клинической картины различных заболеваний.
Врачи отмечают, что дегенеративно-дистрофические заболевания суставов, такие как остеоартрит и остеохондроз, становятся все более распространенными, особенно среди пожилых людей. Эти патологии характеризуются постепенным разрушением хрящевой ткани, что приводит к болям, ограничению подвижности и снижению качества жизни. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, включая медикаментозную терапию, физиотерапию и, в некоторых случаях, хирургическое вмешательство. Также врачи рекомендуют пациентам уделять внимание физической активности и поддержанию здорового веса, что может значительно замедлить прогрессирование заболеваний. Профилактика и своевременное обращение к специалистам играют ключевую роль в управлении этими состояниями.

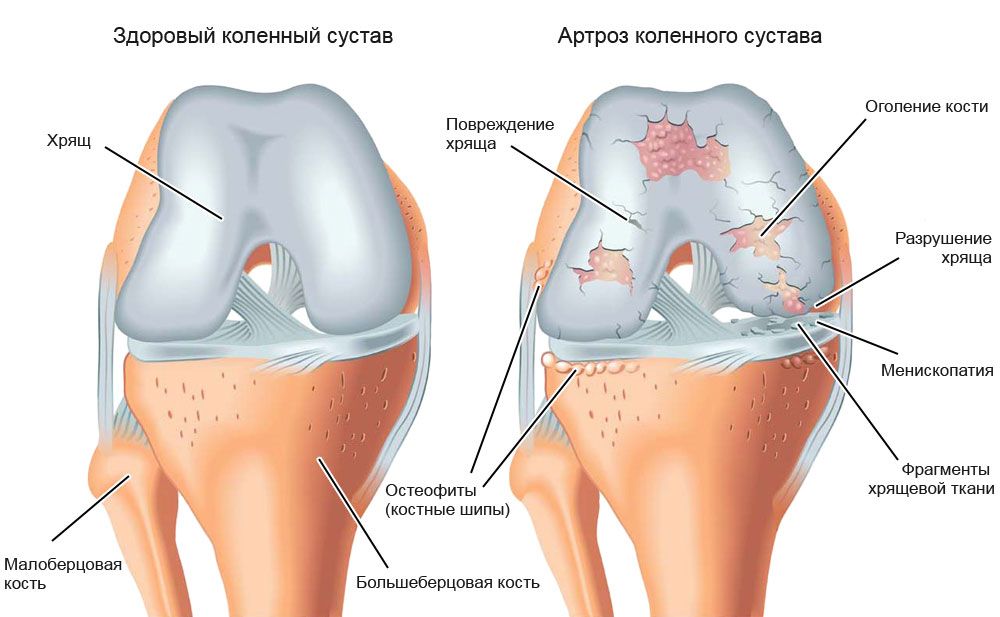
Деформирующие остеоартрозы
Остеоартрозы — это группа заболеваний с различными причинами, но схожими морфо-клиническими проявлениями, затрагивающими все структуры суставов: хрящи, костные ткани, синовиальную оболочку, связки, суставную капсулу и мышечные волокна. Деформирующий артроз является одним из самых распространенных заболеваний опорно-двигательной системы в мире.
Причины развития этого заболевания разнообразны. Любой фактор, повреждающий суставной хрящ, может спровоцировать прогрессирование артроза.
Первичный артроз возникает под воздействием ряда факторов, среди которых:
- неблагоприятные условия жизни и труда;
- нарушения работы симпатической нервной системы;
- эндокринные расстройства;
- генетическая предрасположенность;
- сосудистые заболевания;
- патологии иммунной системы;
- ферментные нарушения.
Вторичный деформирующий артроз развивается после неправильного лечения переломов и других травм суставов, а также может быть следствием воспалительных процессов. Он также может возникнуть из-за врожденных аномалий формирования суставов или асептических некротических изменений в эпифизах.
Изменения при артрозе
Дегенеративные изменения в суставах при деформирующих остеоартрозах в первую очередь затрагивают хрящевую ткань. По мере прогрессирования заболевания вовлекаются и другие элементы сустава.
Начало заболевания может быть связано с негативным воздействием на сустав, приводящим к тромбозу или спазму сосудов в субхондральной зоне костей или синовиальной оболочке. Оба типа сосудистых нарушений могут происходить одновременно.
Это ухудшает микроциркуляцию и вызывает гипоксию хрящевой ткани. В результате усугубляются дегенеративные изменения, и хрящ теряет упругость и эластичность.
Если дегенеративные процессы затрагивают синовиальную оболочку, уменьшается выработка синовиальной жидкости, что приводит к состоянию «сухого сустава». Частицы, образующиеся при разрушении хряща, могут вызвать реактивный синовит. В суставную полость попадают лизосомальные ферменты, усугубляющие дегенерацию тканей сустава.
Таким образом, основным патогенетическим механизмом развития деформирующего артроза является нарушение трофики хрящевой ткани. Изменения в суставе, вызванные этим процессом, приводят к снижению его функциональности.
Снижение эластичности и дисконгруэнтность приводят к повреждению субхондральной пластинки, что вызывает увеличение синтеза костной ткани, или остеосклероз. Избыточное количество костной ткани в пораженной области в сочетании с обычной нагрузкой на сустав приводит к образованию остеофитов в местах с наименьшим давлением.
Костные выросты механически раздражают синовиальную оболочку и ограничивают объем движений в пораженном суставе. В случае вторичного артроза процесс дегенерации начинается после травмирования хрящевых структур.
На ранних стадиях заболевания ключевую роль играют биомеханические факторы, такие как:
- нарушение центрации;
- дисконгруэнтность;
- нестабильность сустава.
Прогрессирование вторичного деформирующего артроза сопровождается воспалительными процессами: артритом и синовитом. Заболевание может развиваться через 4-5 месяцев после травмы.
| Заболевание | Симптомы | Методы лечения |
|---|---|---|
| Остеоартрит | Боль в суставах, скованность, отек | Физиотерапия, противовоспалительные препараты, хирургия |
| Ревматоидный артрит | Утренние скованности, симметричные боли, усталость | Иммунодепрессанты, кортикостероиды, физиотерапия |
| Спондилит | Боль в спине, ограничение подвижности, усталость | Нестероидные противовоспалительные препараты, физиотерапия |
| Псориатический артрит | Боль и отек суставов, кожные проявления | Биологические препараты, физиотерапия, противовоспалительные средства |
| Хондромаляция коленного сустава | Боль при движении, щелчки в суставе | Физиотерапия, хирургическое вмешательство при необходимости |
Стадии прогрессирования заболевания
Клиническое развитие деформирующего артроза проходит несколько последовательных этапов, представленных в таблице ниже:
Патогенез посттравматических артрозов начинается со второго этапа. При травме повреждается гиалиновый хрящ. Если расстояние между внутрисуставными фрагментами превышает 2 миллиметра, восстановление хрящевой ткани становится невозможным.
В результате образующийся дефект заполняется костной мозолью, которая затем покрывается рубцовой тканью. Эти изменения являются морфологическими признаками второго этапа артроза.

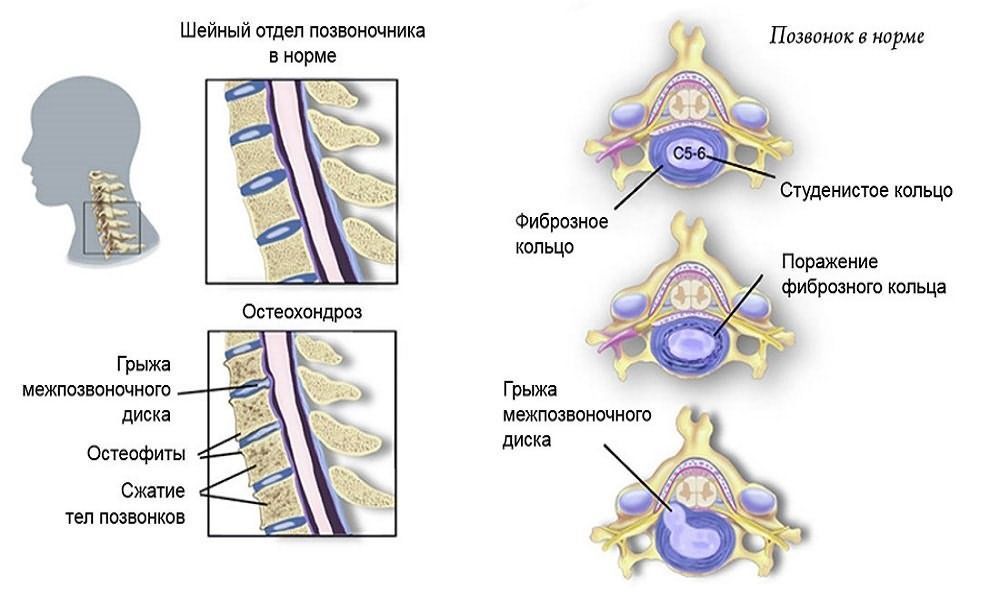
Межпозвонковый остеохондроз
Межпозвонковый остеохондроз, также известный как дискоз или дисцит, связан с дистрофическими процессами в межпозвонковых дисках. Это приводит к ухудшению их амортизационных и эластичных свойств, а также снижению подвижности позвоночника.
Прогрессирование заболевания обусловлено сочетанием эндогенных и экзогенных факторов, включая метаболические и эндокринные нарушения, а также травмы. Развитие остеохондроза проявляется изменениями в желатинозном ядре: его тургор снижается, и диск теряет способность к нормальной амортизации.
Под давлением тел позвонков высота диска уменьшается, что приводит к выпячиванию фиброзного кольца за пределы межпозвонкового пространства. Это может оказывать давление на структуры спинного мозга.
Патогенез остеохондроза
Иногда фиброзное кольцо покрывается трещинами, через которые части желатинозного ядра выходят за пределы диска, образуя грыжу Шморля или хрящевую грыжу.
Симптомы заболевания зависят от расположения грыжи. Если она находится спереди, клинические проявления могут отсутствовать. Однако при заднем расположении грыжи она проникает в позвоночный канал и вызывает симптомы шейного радикулита.
Клиническая картина определяется не столько давлением грыжи, сколько воспалительной реакцией в нервных корешках и эпидуральной клетчатке, а также симптомами, возникающими из-за венозного застоя.
Симптоматика вторичного радикулита может быть связана как с выпячиванием фиброзного кольца, так и с истинной грыжей, расположенной сзади. Определение этого аспекта важно для выбора метода хирургического вмешательства в каждом конкретном случае.
Межпозвонковый остеохондроз чаще всего наблюдается в поясничном отделе, реже — в шейном и еще реже — в грудном. Диагностировать патологию можно только при тщательном ортопедо-неврологическом обследовании пациента.
Основным симптомом заболевания является локальная боль. При поражении поясничного отдела боль ощущается в пояснице и может иррадиировать в ягодицы и нижние конечности.
Во время обследования могут быть выявлены:
- сглаженность поясничного лордоза;
- симптом “вожжей” — резкое напряжение паравертебральной мускулатуры поясницы;
- анталгический сколиоз;
- болезненность при пальпации остистых отростков, соседствующих с пораженным диском;
- симптом Осны-Школьникова — резкая болезненность в позвоночнике при пальпации брюшной стенки в области 4 поясничного позвонка.
Неврологические симптомы зависят от локализации и характера поражения межпозвоночного диска. При сдавлении нервных корешков пациенты могут жаловаться на боль в области иннервации, парестезии, слабость в конечностях, а также на снижение или полную потерю сухожильных рефлексов. Двусторонняя выраженность симптомов может свидетельствовать о значительном выпадении диска.
Для диагностики межпозвонкового остеохондроза используют исследование спинномозговой жидкости и ряд инструментальных методов, включая дискографию и веноспондилографию.

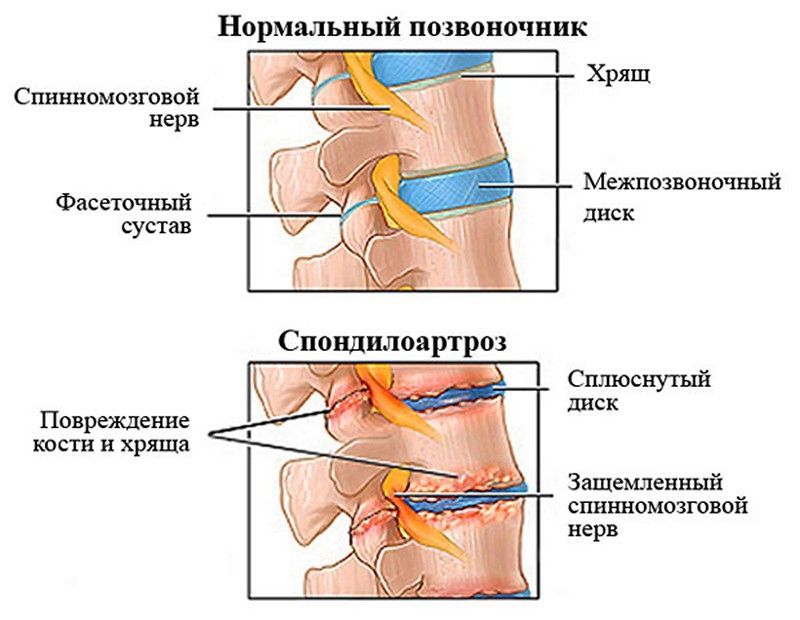
Деформирующий спондилоартроз
Деформирующий спондилоартроз — хроническое заболевание, вызывающее изменения в межпозвоночных дисках и сращение тел позвонков. Проще говоря, это похоже на последнюю стадию остеохондроза, но при спондилоартрозе, помимо деформации, наблюдается отложение кальциевых солей в области продольной связки позвоночника.
Заболевание чаще всего развивается в зрелом и пожилом возрасте и является естественным процессом старения суставов между позвонками. Наиболее подвержен спондилоартрозу шейный отдел позвоночника. Пояснично-крестцовый отдел страдает несколько реже, а грудной отдел затрагивается в наименьшей степени из-за своей низкой подвижности.
Визуализация патогенеза спондилоартроза
Причины спондилоартроза
К основным факторам, способствующим развитию данного заболевания, относятся:
- врожденные аномалии формирования позвонков;
- врожденная нестабильность позвоночника из-за нарушений в структуре связок и мышц;
- сколиоз;
- травмы;
- остеохондроз;
- плоскостопие;
- чрезмерные статические нагрузки;
- спондилолиз (соскальзывание верхнего позвонка и поперечных отростков нижнего вперед);
- заболевания эндокринной системы.
Особенности патогенеза спондилоартроза
При обсуждении патогенеза спондилоартроза важно детально рассмотреть анатомию соединений между позвонками. Позвонки соединяются не только через межпозвонковые диски, выполняющие амортизирующую функцию, но и посредством фасеточных суставов, образующихся между боковыми отростками позвонков.
Эти суставы имеют плоскую структуру и формируются боковыми отростками соседних позвонков, направленными под углом вверх или вниз. Они покрыты суставными хрящами и капсулами. Плоскость фасеточного сустава расположена под определенным углом, что предотвращает смещение соседних позвонков в боковом и передне-заднем направлениях.
При спондилоартрозе патологический процесс затрагивает именно фасеточные суставы. Если заболевание прогрессирует с обеих сторон от соседних позвонков, это называется двусторонним деформирующим спондилоартрозом.
После завершения роста позвоночника постепенно снижается интенсивность обменных процессов и питание межпозвонковых дисков. Это приводит к уменьшению их амортизирующих свойств и увеличению нагрузки на фасеточные суставы. Также уменьшается количество внутрисуставной жидкости, что способствует истончению хрящевой ткани на суставных поверхностях.
При резких движениях или чрезмерных нагрузках может происходить смещение суставных отростков относительно друг друга. В ответ на это мышечные структуры могут спазмироваться, что приводит к фиксации позвонков в неправильном положении. Если не принять меры вовремя, дегенеративные процессы в области суставного хряща будут прогрессировать.
Клиническая симптоматика спондилоартроза
Клиническая картина заболевания зависит от расположения патологического очага и стадии его развития.
Симптоматика описана по отделам:
-
Шейный. Заболевание проявляется тянущими болями в шее, которые могут быть как периодическими, так и постоянными. Боль может иррадиировать в область лопаток, плеч, рук и затылка. Также наблюдается скованность движений в шейном отделе. С прогрессированием заболевания оба симптома усиливаются. При сжатии сосудов и нервных корешков могут возникать головокружение, онемение в плечах, нарушения зрения и равновесия, а также шум в ушах.
-
Пояснично-крестцовый. Для этого отдела характерны ноющие боли в пояснице, усиливающиеся при движениях и физической нагрузке, а также ощущение скованности.
-
Грудной. Патология в этой области часто протекает без выраженных симптомов, особенно на ранних стадиях. Постепенно могут появляться болезненные ощущения между лопатками и ограничение подвижности при поворотах. В тяжелых случаях возникает чувство сдавливания в грудной клетке во время дыхания.
Степени тяжести патологии
Более подробную информацию о степенях тяжести спондилоартроза можно найти в таблице:
Остеохондропатии
Остеохондропатия — это дегенеративно-некротическое заболевание, возникающее из-за нарушений кровоснабжения и прогрессирования дистрофических процессов в субхондральных участках эпифизов костей.
Чаще всего данная патология наблюдается у детей и подростков. Заболевание имеет хронический доброкачественный характер и, как правило, заканчивается благоприятно.
Точные причины остеохондропатии остаются неясными, однако специалисты предполагают, что ее развитие может быть связано с одним или несколькими из следующих факторов:
- травмы;
- инфекционные заболевания;
- наследственная предрасположенность;
- нарушения обменных процессов и трофики.
Патогенез остеохондропатий включает локальные нарушения кровоснабжения кости и костного мозга в области эпифизов и апофизов.
Дистрофически-некротический процесс проходит через пять стадий:
- Стадия некротических изменений, возникающая из-за ухудшения кровоснабжения определенных участков апофиза или эпифиза.
- Стадия вторичного перелома импрессионного типа, который может произойти даже при незначительных нагрузках.
- Стадия фрагментации, в ходе которой рассасываются некротизированные участки губчатой костной ткани.
- Стадия репарации, когда начинается активный рост соединительной ткани.
- Стадия консолидации, предполагающая процесс оссификации, в результате которого могут возникать деформации эпифиза или его полное восстановление при адекватном лечении.
Разновидности остеохондропатий
Более подробно о различных типах остеохондропатий можно ознакомиться в таблице ниже:
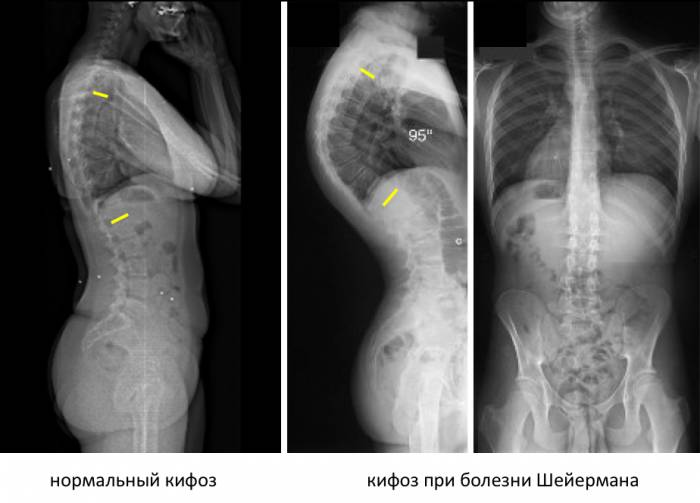
Рентгенологические особенности болезни Шейермана-Мау
Каждая из упомянутых патологий требует тщательной диагностики и длительного лечения. Только квалифицированный специалист может установить правильный диагноз и назначить эффективный курс терапии.
Не существует универсального средства, которое могло бы предотвратить или излечить все дегенеративно-дистрофические заболевания. Лечение должно быть комплексным и включать медикаменты, физиотерапию, лечебную физкультуру и санаторно-курортное лечение.
Все медикаменты следует принимать строго по инструкции и рекомендациям врача. Последствия самолечения могут быть серьезными — неправильный выбор терапии часто приводит к негативным последствиям.
Иллюстрации и видеоматериалы в данной статье помогут лучше понять информацию о дегенеративно-дистрофических заболеваниях. Заботьтесь о здоровье своей опорно-двигательной системы, так как оно напрямую влияет на качество вашей жизни.
Частые вопросы
Какие наиболее распространенные дегенеративно-дистрофические заболевания суставов?
Наиболее распространёнными дегенеративно-дистрофическими заболеваниями суставов являются остеоартрит, ревматоидный артрит и подагра.
Какие факторы могут способствовать развитию дегенеративно-дистрофических заболеваний суставов?
К факторам, способствующим развитию дегенеративно-дистрофических заболеваний суставов, относятся возраст, наследственность, травмы, избыточный вес, несбалансированное питание и недостаток физической активности.
Какие симптомы обычно сопровождают дегенеративно-дистрофические заболевания суставов?
Симптомы дегенеративно-дистрофических заболеваний суставов обычно включают болевые ощущения, отеки, снижение подвижности, а также скрип или треск при движении и деформацию суставов.
Полезные советы
СОВЕТ №1
Соблюдайте принципы здорового образа жизни: регулярно занимайтесь физической активностью, придерживайтесь сбалансированного питания и поддерживайте оптимальный вес. Это поможет снизить риск дегенеративно-дистрофических заболеваний суставов.
СОВЕТ №2
При первых симптомах, таких как боль, скованность или отек в суставах, важно обратиться к врачу для диагностики и, при необходимости, начала лечения.
СОВЕТ №3
Чтобы избежать травм и перенапряжений суставов, важно соблюдать правила безопасности во время занятий спортом и физической активностью. Также необходимо выбирать подходящую обувь и использовать защитные средства.
Методы диагностики дегенеративно-дистрофических заболеваний суставов
Диагностика дегенеративно-дистрофических заболеваний суставов является важным этапом в определении правильного лечения и управления состоянием пациента. Существует несколько методов, которые позволяют врачам получить полное представление о состоянии суставов и окружающих их тканей.
1. Клинический осмотр
Первоначальный этап диагностики включает в себя тщательный клинический осмотр пациента. Врач оценивает симптомы, такие как боль, отечность, ограничение подвижности и деформации суставов. Важно также собрать анамнез, чтобы выяснить, когда появились симптомы, как они прогрессируют и какие факторы могут их усугублять.
2. Рентгенография
Рентгенография является одним из основных методов визуализации, используемых для диагностики дегенеративно-дистрофических заболеваний суставов. Она позволяет выявить изменения в костной ткани, такие как остеофиты (костные разрастания), сужение суставной щели и другие признаки остеоартрита. Рентгенография также помогает исключить другие патологии, такие как переломы или опухоли.
3. Магнитно-резонансная томография (МРТ)
МРТ предоставляет более детальную информацию о мягких тканях, таких как хрящи, связки и сухожилия. Этот метод позволяет выявить изменения в хрящевой ткани, наличие воспалительных процессов и другие патологии, которые могут не быть видны на рентгеновских снимках. МРТ особенно полезна при диагностике заболеваний, таких как остеоартрит и остеонекроз.
4. Компьютерная томография (КТ)
Компьютерная томография используется реже, но может быть полезна в сложных случаях, когда требуется более детальное изображение костной структуры. КТ позволяет получить послойные изображения суставов и окружающих тканей, что помогает в диагностике сложных дегенеративных изменений.
5. Ультразвуковое исследование (УЗИ)
УЗИ суставов является неинвазивным методом, который позволяет оценить состояние мягких тканей, таких как синовиальная оболочка, связки и мышцы. Этот метод может помочь выявить воспаление, наличие жидкости в суставной полости и другие изменения, характерные для дегенеративно-дистрофических заболеваний.
6. Лабораторные исследования
Лабораторные анализы, такие как общий анализ крови и биохимические тесты, могут помочь в оценке воспалительных процессов в организме. Например, повышение уровня С-реактивного белка (СРБ) может указывать на наличие воспаления, что может быть связано с дегенеративными заболеваниями суставов.
7. Артроскопия
Артроскопия — это инвазивный метод, который позволяет врачу визуально оценить состояние суставов изнутри с помощью специального инструмента, называемого артроскопом. Этот метод может быть использован как для диагностики, так и для лечения, например, для удаления поврежденного хряща или очистки суставной полости.
Каждый из этих методов имеет свои преимущества и ограничения, и выбор конкретного метода диагностики зависит от клинической ситуации, состояния пациента и предполагаемого диагноза. Комплексный подход к диагностике позволяет врачам более точно оценить состояние суставов и разработать эффективный план лечения.
Современные подходы к лечению
Современные подходы к лечению дегенеративно-дистрофических заболеваний суставов основываются на комплексном подходе, который включает медикаментозную терапию, физиотерапию, реабилитацию и, в некоторых случаях, хирургическое вмешательство. Основной целью лечения является облегчение болевого синдрома, улучшение функции суставов и замедление прогрессирования заболевания.
Медикаментозная терапия является одним из ключевых компонентов лечения. В зависимости от стадии заболевания и выраженности симптомов, врач может назначить:
- Нестероидные противовоспалительные препараты (НПВП) — помогают снизить воспаление и облегчить боль. К ним относятся ибупрофен, диклофенак, напроксен и другие.
- Хондропротекторы — препараты, содержащие компоненты, способствующие восстановлению хрящевой ткани. Они могут замедлить прогрессирование заболевания и улучшить состояние суставов.
- Кортикостероиды — используются для быстрого снятия воспаления в суставе, особенно при обострениях. Однако их применение должно быть ограничено из-за возможных побочных эффектов.
- Миорелаксанты — могут быть назначены для уменьшения мышечного спазма, который часто сопровождает болевой синдром.
Физиотерапия играет важную роль в восстановлении функции суставов. Она включает в себя:
- Ультразвуковую терапию — помогает улучшить кровообращение и уменьшить воспаление.
- Электрофорез — позволяет доставлять лекарства непосредственно в область пораженного сустава.
- Лечебную физкультуру — специальные упражнения, направленные на укрепление мышц, поддерживающих сустав, и улучшение его подвижности.
- Массаж — способствует расслаблению мышц и улучшению кровообращения в области сустава.
Реабилитация после обострений или хирургических вмешательств также имеет большое значение. Она включает в себя:
- Индивидуально подобранные программы упражнений для восстановления подвижности и силы.
- Обучение правильным движениям и техникам, чтобы избежать повторных травм.
- Психологическую поддержку, которая может помочь пациентам справиться с эмоциональными аспектами заболевания.
Хирургическое вмешательство рассматривается в случаях, когда консервативные методы лечения не приносят желаемого результата. В зависимости от состояния сустава, могут быть предложены следующие операции:
- Арthроскопия — минимально инвазивная процедура, позволяющая удалить поврежденные участки хряща или провести другие восстановительные манипуляции.
- Остеотомия — операция, направленная на изменение угла суставной поверхности для перераспределения нагрузки.
- Эндопротезирование — замена поврежденного сустава на искусственный, что позволяет значительно улучшить качество жизни пациента.
Таким образом, современное лечение дегенеративно-дистрофических заболеваний суставов требует индивидуального подхода и сочетания различных методов, что позволяет достичь наилучших результатов и улучшить качество жизни пациентов.
Профилактика дегенеративно-дистрофических заболеваний суставов
Профилактика дегенеративно-дистрофических заболеваний суставов играет ключевую роль в поддержании здоровья опорно-двигательного аппарата и улучшении качества жизни. Эти заболевания, такие как остеоартрит и остеохондроз, часто развиваются в результате сочетания генетических, возрастных и внешних факторов. Однако, соблюдение определенных рекомендаций может значительно снизить риск их возникновения и замедлить прогрессирование уже существующих патологий.
1. Поддержание нормального веса: Избыточная масса тела создает дополнительную нагрузку на суставы, особенно на коленные и тазобедренные. Снижение веса даже на несколько килограммов может существенно уменьшить риск развития дегенеративных изменений. Рекомендуется следить за рационом, избегая высококалорийной пищи и увеличивая потребление фруктов, овощей и белков.
2. Регулярная физическая активность: Умеренные физические нагрузки способствуют укреплению мышц, окружающих суставы, и улучшают их подвижность. Рекомендуются такие виды активности, как плавание, йога, пилатес и ходьба. Важно избегать чрезмерных нагрузок и травм, которые могут усугубить состояние суставов.
3. Правильная осанка и техника выполнения движений: Неправильная осанка и неаккуратные движения могут привести к дополнительной нагрузке на суставы. Обучение правильной технике выполнения физических упражнений и повседневных действий поможет избежать травм и снизить риск развития заболеваний.
4. Укрепление мышечного корсета: Сильные мышцы поддерживают суставы и уменьшают риск их повреждения. Упражнения на укрепление мышц ног, спины и живота помогут создать надежную опору для суставов, что особенно важно для людей, занимающихся спортом или ведущих активный образ жизни.
5. Правильное питание: Рацион, богатый витаминами и минералами, особенно кальцием и витамином D, способствует укреплению костей и суставов. Полезны продукты, содержащие омега-3 жирные кислоты, такие как рыба, орехи и семена, которые обладают противовоспалительными свойствами.
6. Избегание вредных привычек: Курение и чрезмерное употребление алкоголя негативно влияют на здоровье суставов. Никотин ухудшает кровообращение и замедляет процессы восстановления тканей, а алкоголь может способствовать развитию воспалительных процессов.
7. Регулярные медицинские осмотры: Профилактические осмотры у врача помогут выявить ранние признаки дегенеративно-дистрофических заболеваний и начать лечение на ранних стадиях. Это особенно важно для людей с предрасположенностью к таким заболеваниям, например, с наследственной предрасположенностью или имеющих травмы суставов в анамнезе.
Соблюдение этих рекомендаций поможет не только предотвратить развитие дегенеративно-дистрофических заболеваний суставов, но и улучшить общее состояние здоровья, повысить уровень физической активности и качество жизни. Важно помнить, что профилактика всегда проще и эффективнее, чем лечение уже развившихся заболеваний.