Ревматизм суставов — это серьезное заболевание, которое может значительно повлиять на качество жизни пациента. Его симптомы часто проявляются в виде болей, отеков и ограниченной подвижности суставов, что требует внимательного отношения и своевременной диагностики. В данной статье мы рассмотрим основные симптомы ревматизма, а также эффективные методы лечения, которые помогут облегчить состояние и восстановить функциональность суставов. Понимание этого заболевания и доступные варианты терапии являются ключевыми для успешного управления ревматизмом и предотвращения его осложнений.
Немного информации о ревматизме
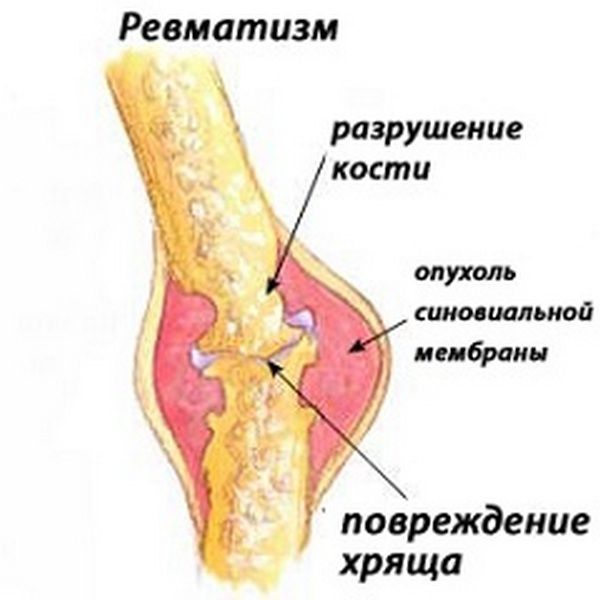
Поражение хрящевой ткани при ревматизме
Ревматизм — серьезное заболевание, проявляющееся воспалением соединительных тканей. В первую очередь оно затрагивает сердечно-сосудистую систему, особенно клапаны сердца. Однако воспалительный процесс может также охватывать суставы и внутренние органы.
Ревматизм часто впервые выявляется у детей и подростков в возрасте от трех до пятнадцати лет. Основным виновником этого недуга является гемолитический стрептококк группы A. После его попадания в организм начинают вырабатываться специфические антитела для борьбы с инфекцией.
Опасность заключается в том, что молекулы, схожие с бактериями, находятся на суставах и в соединительных тканях сердца и сосудов. В результате защитные клетки начинают атаковать эти «человеческие» молекулы, что приводит к аутоиммунному процессу, известному как ревматизм.
При диагностировании ревматизма суставов врачи подчеркивают важность раннего обращения за медицинской помощью. Симптомы, такие как боль, отечность и ограничение подвижности суставов, могут значительно ухудшить качество жизни. Специалисты рекомендуют начать лечение как можно скорее, чтобы предотвратить прогрессирование заболевания.
Основные методы терапии включают противовоспалительные препараты, которые помогают уменьшить боль и воспаление. Врач может также назначить физиотерапию для восстановления функции суставов и улучшения их подвижности. В некоторых случаях может потребоваться использование иммунодепрессантов для контроля аутоиммунных процессов.
Кроме того, врачи акцентируют внимание на необходимости изменения образа жизни: регулярные физические упражнения, сбалансированное питание и отказ от вредных привычек могут значительно улучшить состояние пациента. Важно помнить, что индивидуальный подход к каждому случаю и соблюдение рекомендаций врача играют ключевую роль в успешном лечении ревматизма суставов.

Основные симптомы, развивающиеся при ревматизме
Проявления ревматизма
Термин «системный ревматизм» обозначает поражение нескольких органов и систем одновременно.
Среди симптомов можно выделить общие признаки:
- Повышение температуры. У пациента фиксируется температура тела в диапазоне 38-40 градусов. Лихорадка возникает из-за острого иммунного ответа на инфекцию.
- Общая слабость. Многие пациенты сообщают о постоянной усталости и вялости.
- Головные боли. Этот симптом возникает на фоне интоксикации организма.
Существуют также специфические симптомы.
У больного могут наблюдаться следующие негативные изменения:
- Боли в суставах. В первую очередь страдают крупные суставы — коленные и локтевые. Боли имеют тянущий и тупой характер. Ревматизм может быстро прогрессировать, но возможно временное исчезновение воспаления с восстановлением функции пораженного сустава.
- Боль в левой части грудной клетки. Этот симптом проявляется как тупая или ноющая боль и возникает через несколько дней после начала воспалительного процесса.
- Нарушения сосудистой системы. У пациента отмечаются ломкость суставов, частые носовые кровотечения и мелкие гематомы (синяки) на теле.
- Узловая сыпь. Этот симптом наблюдается у каждого десятого пациента. Сыпь имеет розоватый оттенок, не вызывает зуда и представляет собой округлые элементы с неровными краями.
Важно! Ревматизм может перейти в хроническую форму, что приводит к периодическим обострениям и ремиссиям на протяжении всей жизни пациента.
У детей дошкольного и младшего школьного возраста симптомы проявляются в более легкой форме. Основные жалобы обычно включают общее недомогание, учащенный пульс и боли в суставах.
Патология имеет схожие симптомы с другими заболеваниями, поэтому врачу важно своевременно провести дифференциальную диагностику, чтобы пациент как можно быстрее начал лечение ревматизма суставов.
https://youtube.com/watch?v=39SP1mlOi8s
| Симптомы ревматизма суставов | Рекомендованные действия | Методы лечения |
|---|---|---|
| Боль в суставах | Обратиться к врачу | Противовоспалительные препараты |
| Утренняя скованность | Выполнять легкие упражнения | Физиотерапия |
| Отек и покраснение суставов | Применять холодные компрессы | Кортикостероиды |
| Усталость | Соблюдать режим отдыха | Иммунодепрессанты |
| Ограничение подвижности | Консультация с физиотерапевтом | Хирургическое вмешательство (в тяжелых случаях) |
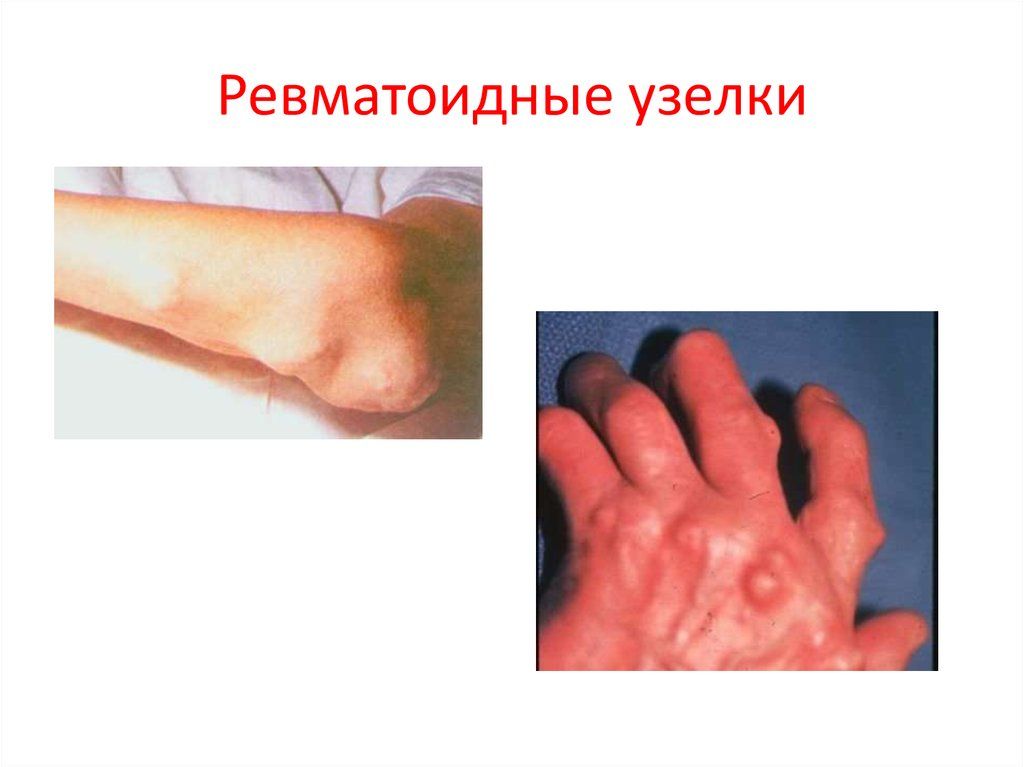
Ревматические узелки – общее понятие
Как выглядят суставные узелки при ревматизме
Суставные узелки — одно из распространенных проявлений ревматизма, встречающееся примерно у 30% пациентов. Их размеры варьируются от нескольких миллиметров до 2-3 сантиметров. Обычно у больных наблюдаются множественные узловые образования — смотрите фото.
Узелки, как правило, не вызывают боли и располагаются вблизи суставов, иногда проникая в соседние мягкие ткани. В месте образования узелка может развиться язвенный процесс.
Характеристика ревматических узелков:
- кожа над узелком остается подвижной;
- отсутствует местное воспаление;
- изменение цвета кожи не наблюдается;
- узелок может образоваться очень быстро (в течение нескольких часов);
- часто наблюдается симметричное расположение;
- в первые дни узелки увеличиваются, а затем самостоятельно уменьшаются в течение нескольких месяцев;
- при обострении ревматизма узелки могут появляться вновь.
Интересно отметить, что ревматические узелки могут также образовываться в сердце (на клапанах, миокарде или перикарде), голосовых связках, а также в сетчатке или склере глаза. Более подробно о симптомах можно узнать из видео в этой статье.
Наиболее распространенные места появления узелков — разгибательные поверхности локтевых, коленных, пястно-фаланговых и плюснефаланговых суставов. Также их часто находят на лодыжках, пяточном сухожилии и волосистой части головы.
При появлении узелков необходимо провести обследование пациента, чтобы исключить такие заболевания, как лепра, саркоидоз, кольцевидная гранулема и узловатая эритема.

Локализация ревматизма – симптомы
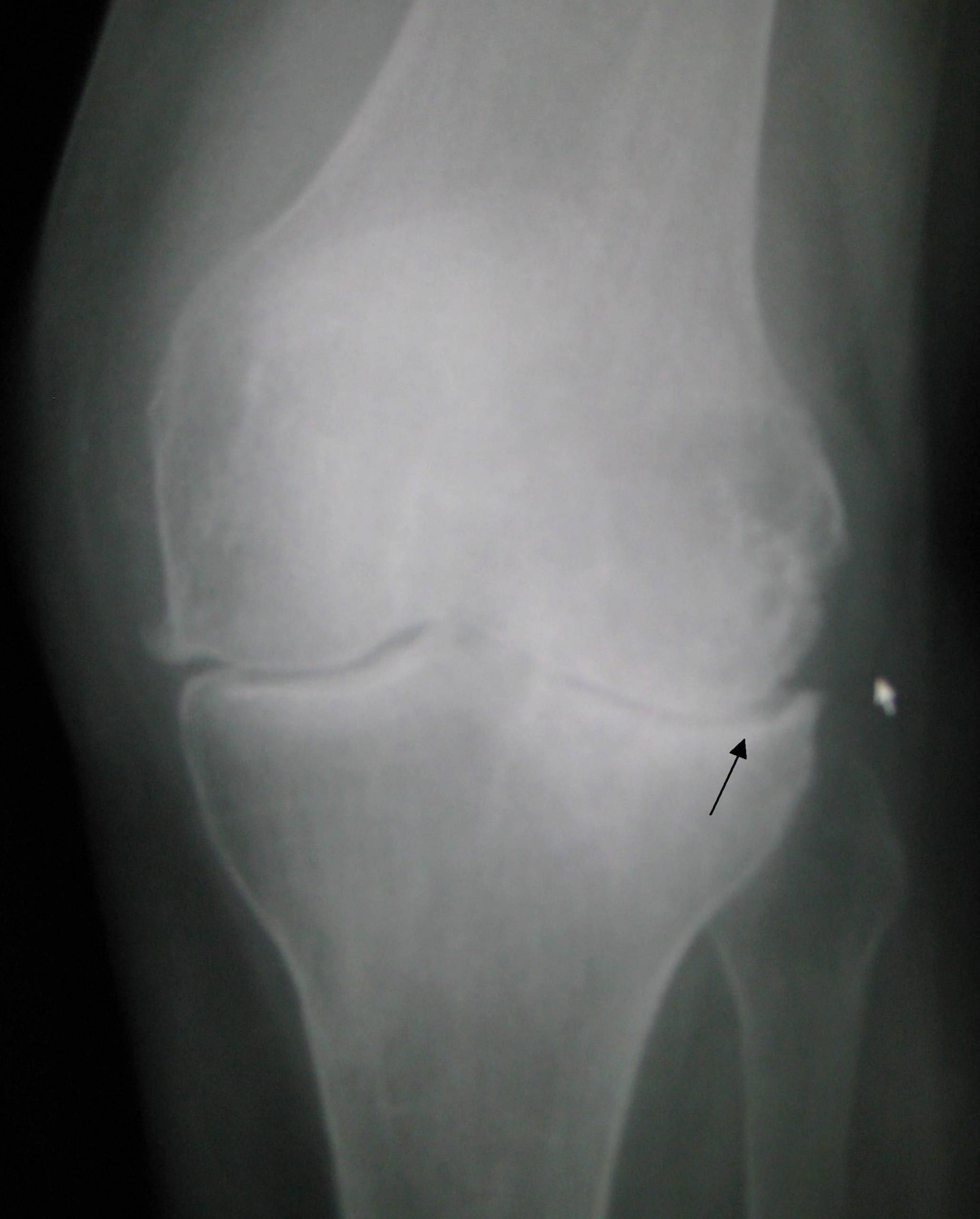
Боль в колене при ревматизме
Как уже упоминалось, это заболевание затрагивает не только суставы, но и сердце. В зависимости от места воспалительного процесса у пациента могут возникать специфические жалобы.
Типы ревматоидного поражения и их краткое описание:
- Ревматическая пневмония. Эта форма заболевания развивается на фоне кардита — воспаления оболочек сердца. Симптомы напоминают пневмонию или легочный васкулит (воспаление мелких сосудов легких). На рентгенограмме видно локальное усиление и изменения в легочной структуре с множественными мелкими уплотнениями. У пациента наблюдаются затрудненное дыхание, высокая температура, а при аускультации слышны влажные хрипы.
- Воспаление мелких капилляров легких ревматического характера. При прослушивании выявляются выраженные влажные хрипы, а на рентгеновском снимке отмечается диффузное увеличение плотности альвеолярной ткани. Больной жалуется на продуктивный кашель, в мокроте могут быть кровяные прожилки.
- Ревматический плеврит. Это состояние связано с поражением серозной оболочки, выстилающей плевру. Одним из факторов, способствующих развитию ревматического плеврита, является блуждающий полиартрит. Пациенты испытывают боли при дыхании и повышенную температуру. При прослушивании можно услышать звук трения плевры.
- Ревматический перитонит. Этот синдром может возникнуть при остром течении ревматизма. У пациента появляются боли в животе, сопровождающиеся тошнотой, рвотой и нарушением стула. Также возможны лихорадка и напряжение брюшной стенки. Абдоминальные симптомы обычно исчезают через несколько дней, рецидивы не наблюдаются.
Особое внимание следует уделить болям в сердце. Заболевание не щадит этот орган: появление ревматических узелков может привести к образованию рубцов и развитию серьезных сердечно-сосудистых заболеваний.
Методы диагностики
Для диагностики используются лабораторные и инструментальные методы исследования.
Острое воспаление суставов имеет следующие диагностические признаки:
- в общем анализе крови выявляются признаки воспаления, такие как увеличение уровня лейкоцитов и скорости оседания эритроцитов (СОЭ);
- в биохимическом анализе крови наблюдается повышение уровня С-реактивного белка (СРБ);
- в сыворотке крови определяются антитела к стрептококкам;
- рентгенологическое исследование показывает признаки воспаления, включая отек мягких тканей и накопление жидкости в суставной сумке.
На рентгенограмме можно увидеть отек мягких тканей.
Для диагностики сердечных заболеваний применяются электрокардиография и ультразвуковое исследование сердца. Рекомендуется также консультация невролога.
Чтобы исключить ревматоидный артрит, необходимо сдать анализы на ревматоидный фактор и антицитруллиновые антитела. При ревматизме эти показатели не обнаруживаются.
Современные методы лечения
Лечение ревматизма суставов
Ревматизм — серьезное заболевание, которое обычно не поддается полному излечению. Пациенты, особенно дети, часто нуждаются в госпитализации в кардиологическое отделение. Как осуществляется лечение ревматизма суставов?
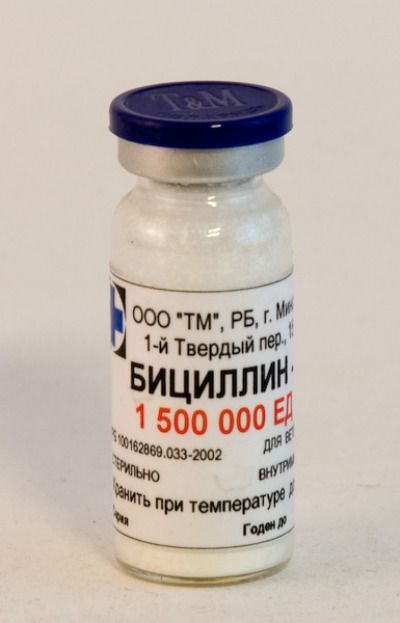
Применение антибиотиков
Бициллин в борьбе с ревматизмом
Основным источником ревматизма является стрептококковая инфекция. Поэтому ключевая задача лечения — уничтожение этой патогенной флоры. С этой задачей успешно справляются антибиотики группы пенициллинов, среди которых выделяется Бициллин, используемый для основной терапии.
Как лечить ревматизм суставов — схема:
- Начальная – активная фаза. Длительность терапевтического курса составляет две недели. Если лечение завершить раньше, инфекция может не быть полностью устранена. Оставшиеся стрептококки начнут вырабатывать вещества, разрушающие антибиотик, что приведет к образованию токсинов, негативно влияющих на организм.
- Последующая – пассивная фаза. Через три недели после завершения антибактериального лечения пациенту вводится доза Бициллина. Это необходимо для снижения риска рецидива. Такой подход продолжается шесть лет (препарат вводится каждые три недели).
Ревматизм требует комплексного подхода в терапии, поэтому помимо антибиотиков применяются и другие препараты с различным фармакологическим действием.
Внимание! Информация в данной статье предназначена только для ознакомления. Не рекомендуется заниматься самолечением, даже если инструкция к препарату подробно описывает дозировку, показания и противопоказания!
Какие еще препараты назначает доктор?
Представляем таблицу №1 «Лечение ревматизма суставов: препараты».
Физиотерапевтическое лечение
Физиотерапия активно используется для лечения ревматизма суставов. В сочетании с медикаментозной терапией она обеспечивает наилучший терапевтический эффект.
Таблица №2. Способы лечения ревматизма суставов с использованием физиотерапии:
Обратите внимание! Физиотерапевтические процедуры при ревматизме суставов следует проводить только в период ремиссии!
Пациентам рекомендуется выполнять специальные физические упражнения и проходить массаж для ускорения восстановления функции суставов. Также полезно рассмотреть лечение в санаториях на курортах, где доступны сероводородные и радоновые ванны, а также грязевые аппликации.
Народные методы лечения
Каждому пациенту важно понимать, что народные средства не могут самостоятельно решить проблему ревматического поражения суставов. Однако альтернативные методы лечения могут эффективно дополнять медикаментозную терапию и физиотерапевтические процедуры.
Внимание! Перед использованием любого метода народной медицины обязательно проконсультируйтесь с вашим лечащим врачом!
Лечение ревматизма суставов народными средствами:
- Компрессы из свежего картофеля. Для этого возьмите один корнеплод, очистите его и натрите на крупной терке. Поместите массу в дуршлаг. Затем доведите кастрюлю с водой до кипения и на несколько секунд опустите дуршлаг с картофельной массой в кипящую воду. Выложите смесь в мешочек из хлопчатобумажной ткани и прикладывайте к больному суставу, фиксируя бинтом.
- Лечение хвойным бальзамом. Это средство не вызывает привыкания, поэтому его можно использовать длительное время. Приготовление бальзама простое: возьмите несколько веточек сосны, стакан шиповника и зубчик чеснока. Все ингредиенты тщательно промойте, поместите в кастрюлю, добавьте несколько литров воды и доведите до кипения (примерно 30 минут). Укутайте кастрюлю теплым полотенцем и дайте настояться несколько дней. После этого отвар процедите. Рекомендуется принимать получившееся средство по стакану три раза в день. Для улучшения вкуса можно добавить немного меда.
Компресс из мумие помогает снять воспаление.
Также полезны хвойные ванны. Для их приготовления отвар можно сделать следующим образом: 100 граммов сосновых иголок проварите в литре воды в течение 30 минут, затем дайте настояться на ночь. Процедите жидкость. Пораженные суставы можно опускать в отвар (если это возможно). Также отвар можно добавить в ванну с водой и погружаться полностью – процедуру рекомендуется проводить в течение 10-15 минут.
Профилактика
Профилактические меры для предотвращения суставного ревматизма включают следующие рекомендации:
- избегать переохлаждения;
- минимизировать контакты с людьми, страдающими ангинами и тонзиллитами;
- своевременно устранять источники хронической инфекции, такие как кариозные зубы и тонзиллит;
- регулярно проходить курсы приема поливитаминов.
Суставной ревматизм — это лишь одно из проявлений острого ревматического заболевания. Другие симптомы, например, поражение сердца, могут представлять серьезную опасность для жизни. Поэтому важно оперативно проводить диагностику и лечение этой патологии.
Частые вопросы
Какие симптомы могут свидетельствовать о ревматизме суставов?
Симптомы ревматизма суставов включают боли и отечность в суставах, затруднения при движении, утреннюю скованность, повышенную утомляемость, а также повышение температуры и покраснение кожи в области пораженных суставов.
Какое лечение рекомендуется при диагнозе ревматизма суставов?
Терапия ревматизма суставов может включать противовоспалительные препараты, физиотерапию, физические упражнения для поддержания подвижности суставов, а также, при необходимости, хирургическое вмешательство.
Полезные советы
СОВЕТ №1
Обратитесь к квалифицированному ревматологу для получения точного диагноза и назначения эффективной терапии. Заболевания суставов требуют комплексного подхода, и только специалист сможет предложить наилучшие методы лечения.
СОВЕТ №2
Следуйте указаниям врача по терапии и распорядку дня. Важно соблюдать рекомендации по приему медикаментов, физической активности и питанию, чтобы уменьшить симптомы болезни и предотвратить её прогрессирование.
СОВЕТ №3
Откройте для себя преимущества физиотерапии и реабилитации для здоровья суставов. Процедуры физиотерапии, массаж и специально подобранные упражнения укрепляют мышечный корсет и повышают подвижность суставов.
Психологическая поддержка пациентов
Ревматизм суставов, как и любое хроническое заболевание, может оказывать значительное влияние на психоэмоциональное состояние пациента. Столкнувшись с диагнозом, многие люди испытывают страх, тревогу и даже депрессию. Психологическая поддержка становится важным аспектом комплексного лечения, поскольку она помогает пациентам справляться с эмоциональными и психологическими трудностями, связанными с заболеванием.
Первым шагом к получению психологической поддержки является осознание своих эмоций. Пациенты могут испытывать различные чувства, такие как гнев, печаль, беспомощность или даже вину. Важно понимать, что эти эмоции нормальны и естественны в ответ на серьезный диагноз. Признание своих чувств может стать началом пути к их преодолению.
Общение с близкими людьми также играет ключевую роль в поддержке. Семья и друзья могут стать надежным источником эмоциональной поддержки. Открытое обсуждение своих переживаний и страхов с близкими может помочь снизить уровень тревожности и создать атмосферу понимания и заботы.
Профессиональная психологическая помощь может быть крайне полезной. Психотерапевты и психологи могут предложить различные методы работы с эмоциональными проблемами, такими как когнитивно-поведенческая терапия, которая помогает изменить негативные мысли и поведение, или методы релаксации, которые способствуют снижению стресса. Группы поддержки также могут стать отличным вариантом, где пациенты могут делиться своим опытом и находить поддержку среди людей, столкнувшихся с аналогичными проблемами.
Не стоит забывать о важности физической активности и здорового образа жизни. Умеренные физические нагрузки, такие как йога или плавание, могут не только улучшить физическое состояние, но и положительно сказаться на психоэмоциональном фоне. Физическая активность способствует выработке эндорфинов, которые улучшают настроение и общее самочувствие.
Наконец, важно помнить о необходимости регулярного контроля состояния здоровья. Посещение врача и соблюдение назначенного лечения могут помочь снизить уровень тревожности, связанный с состоянием суставов. Знание о том, что заболевание находится под контролем, может значительно улучшить качество жизни и психоэмоциональное состояние пациента.
Роль диеты в лечении ревматизма
Диета играет важную роль в лечении ревматизма суставов, так как правильное питание может значительно облегчить симптомы заболевания и улучшить общее состояние пациента. Исследования показывают, что определенные продукты могут способствовать уменьшению воспалительных процессов, в то время как другие могут усугублять состояние. Поэтому важно обратить внимание на свой рацион.
Во-первых, рекомендуется увеличить потребление продуктов, богатых омега-3 жирными кислотами. Эти вещества обладают противовоспалительными свойствами и могут помочь снизить болевые ощущения и отеки. Основные источники омега-3 включают рыбу (особенно лосось, скумбрию и сардины), семена льна, чиа и грецкие орехи.
Во-вторых, следует включить в рацион больше фруктов и овощей, так как они содержат антиоксиданты, которые помогают бороться с воспалением. Особенно полезны такие продукты, как ягоды, шпинат, брокколи и цитрусовые. Эти продукты не только насыщают организм витаминами и минералами, но и способствуют улучшению обмена веществ.
Также стоит обратить внимание на цельнозерновые продукты, такие как овсянка, коричневый рис и киноа. Они содержат клетчатку, которая помогает поддерживать нормальный уровень сахара в крови и способствует улучшению пищеварения. Клетчатка также может помочь снизить уровень воспалительных маркеров в организме.
Важно избегать продуктов, которые могут усугубить воспаление. К ним относятся трансжиры, содержащиеся в фастфуде и обработанных продуктах, а также сахар и рафинированные углеводы. Эти вещества могут способствовать повышению уровня воспалительных процессов в организме и ухудшению состояния суставов.
Кроме того, стоит обратить внимание на уровень гидратации. Употребление достаточного количества воды помогает поддерживать здоровье суставов и улучшает общее состояние организма. Рекомендуется пить не менее 1,5-2 литров воды в день, а также включать в рацион жидкости, такие как травяные чаи и свежевыжатые соки.
Наконец, важно помнить, что каждая диета должна быть индивидуализирована. Перед внесением изменений в рацион рекомендуется проконсультироваться с врачом или диетологом, чтобы учесть все особенности здоровья и состояния пациента. Правильное питание в сочетании с медикаментозным лечением и физической активностью может значительно улучшить качество жизни людей с ревматизмом суставов.
Рекомендации по физической активности
Физическая активность играет ключевую роль в процессе лечения ревматизма суставов. Правильный подход к упражнениям может помочь уменьшить боль, улучшить подвижность суставов и повысить общее качество жизни. Однако важно помнить, что физическая активность должна быть адаптирована к индивидуальным возможностям пациента и стадии заболевания.
Во-первых, перед началом любой программы упражнений необходимо проконсультироваться с врачом или физиотерапевтом. Специалист поможет определить, какие виды активности будут наиболее безопасными и эффективными в вашем случае.
Основные рекомендации по физической активности при ревматизме суставов включают:
- Умеренные аэробные упражнения: Прогулки, плавание или занятия на велотренажере могут быть отличным выбором. Эти виды активности помогают улучшить сердечно-сосудистую систему и не нагружают суставы.
- Укрепляющие упражнения: Упражнения на укрепление мышц, окружающих суставы, могут помочь снизить нагрузку на них. Это могут быть легкие веса или упражнения с собственным весом тела, такие как приседания или отжимания.
- Гибкость и растяжка: Регулярные занятия растяжкой помогают поддерживать гибкость суставов и предотвращают их скованность. Йога и пилатес также могут быть полезны для улучшения гибкости и расслабления мышц.
- Избегание высоких нагрузок: Следует избегать упражнений, которые могут привести к чрезмерной нагрузке на суставы, таких как бег по жестким поверхностям или поднятие тяжелых предметов.
- Слушайте свое тело: Важно обращать внимание на сигналы своего организма. Если во время или после физической активности вы чувствуете боль или дискомфорт, стоит уменьшить интенсивность или изменить вид упражнений.
Кроме того, рекомендуется заниматься физической активностью регулярно, но с учетом индивидуальных особенностей. Оптимальная продолжительность занятий составляет 30 минут в день, 5 дней в неделю, однако это может варьироваться в зависимости от состояния здоровья пациента.
Важно также учитывать, что в периоды обострения заболевания может потребоваться временное снижение физической активности. В такие моменты лучше сосредоточиться на легких упражнениях и растяжке, чтобы не усугубить состояние.
В заключение, физическая активность является важной частью комплексного подхода к лечению ревматизма суставов. Правильный выбор упражнений и регулярные занятия помогут улучшить качество жизни и снизить симптомы заболевания. Не забывайте консультироваться с медицинскими специалистами для разработки наиболее подходящей программы физической активности.