Спинномозговая анестезия, или эпидуральная анестезия, представляет собой важный метод анальгезии, который широко используется в хирургической практике и акушерстве. Эта статья раскрывает секреты эффективного применения спинномозговой анестезии, ее преимущества и возможные осложнения, а также дает рекомендации по оптимизации процесса для достижения максимального комфорта пациента. Понимание механизмов действия и особенностей спинномозговой анестезии поможет медицинским работникам улучшить качество обезболивания и повысить безопасность процедур, что делает данную тему актуальной и полезной для специалистов в области анестезиологии и хирургии.
Коротко об анестезии, ее особенности
Спинальная анестезия не требует больших доз препарата, что минимизирует риск системного воздействия лекарства. Такой объем достаточно для достижения сенсорной аналгезии ниже уровня пункции.
Спинномозговая и эпидуральная анестезия должны проводиться только после тщательного анализа соотношения возможных рисков и ожидаемой пользы для пациента.
Одним из значительных преимуществ спинальной анестезии является хорошее расслабление мышц ниже места введения аналгетика. Это позволяет проводить хирургические процедуры без применения системных нейромышечных блокаторов.
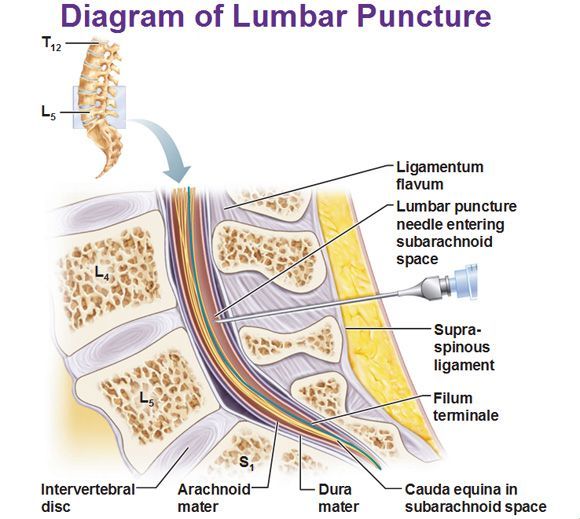
Анатомия пояснично-крестцового отдела спинного мозга.
Нейроаксиальные блокады, включая эпидуральную и спинальную анестезию, применяются, когда оперативное вмешательство осуществляется в анатомическом сегменте, где достижение сенсорной аналгезии не вызывает нежелательных побочных эффектов.
Существенным положительным аспектом этих методов анестезии является сокращение времени, которое пациент проводит в послеоперационном периоде. Это положительно влияет не только на финансовые показатели медицинского учреждения и количество пациентов, принимаемых в течение дня, но и на общее самочувствие пациентов.
Спинномозговая анестезия, по мнению врачей, представляет собой эффективный метод анальгезии, который широко применяется в хирургической практике. Врачи отмечают, что правильное выполнение процедуры позволяет значительно снизить уровень боли у пациентов, а также уменьшить потребность в опиоидах после операции. Ключевым моментом является точное определение места введения анестетика, что требует высокой квалификации и опыта анестезиолога.
Специалисты подчеркивают, что спинномозговая анестезия не только облегчает болевой синдром, но и способствует более быстрому восстановлению пациентов после хирургического вмешательства. Однако, несмотря на свои преимущества, этот метод требует тщательной оценки противопоказаний, таких как инфекции или нарушения свертываемости крови. Врачи также акцентируют внимание на важности индивидуального подхода к каждому пациенту, что позволяет минимизировать риски и повысить эффективность анальгезии.

Противопоказания к выполнению
Как и любая медицинская манипуляция, эпидуральная анестезия имеет противопоказания, которые делятся на абсолютные и относительные. Эти ограничения могут повлиять на возможность её применения.
Обратите внимание! Для получения информации о предстоящей процедуре вы можете ознакомиться с видео, но на все ваши вопросы сможет ответить только опытный специалист.
| Параметр | Описание | Примечания |
|---|---|---|
| Тип анестезии | Спинномозговая анестезия | Используется для операций на нижней части тела |
| Уровень блока | Лумбальный, сакральный | Зависит от уровня инъекции |
| Препараты | Бупивакаин, Ропивакаин, Лидокаин | Выбор препарата влияет на длительность и качество анальгезии |
| Побочные эффекты | Гипотензия, головная боль, нейропатия | Важно мониторить пациента после процедуры |
| Показания | Хирургия на нижних конечностях, роды | Эффективно при длительных операциях |
| Противопоказания | Инфекции в месте инъекции, коагулопатии | Необходимо учитывать перед процедурой |
Абсолютные противопоказания
Это:
-
Отказ пациента. Нежелание пациента проходить диагностические или лечебные процедуры является основанием для корректировки лечебного плана. Многие пациенты отказываются от обезболивания из-за недостатка информации о методах анестезии и рассказов знакомых.
Врач обязан подробно объяснить все этапы анальгезии и возможные риски, чтобы пациент получил полное представление о данном виде анестезии от квалифицированного специалиста. -
Нервозность пациента. Успешное выполнение спинального блока требует спокойного поведения пациента и его способности оставаться неподвижным во время пункции. Анестезиолог всегда имеет помощника, который помогает удерживать пациента в нужной позе.
Неправильное поведение может привести к осложнениям, таким как повреждение спинного мозга в процессе анестезии. -
Повышенное внутричерепное давление. Это противопоказание связано с резким снижением давления в субарахноидальном пространстве. Такое снижение может вызвать нежелательные последствия, включая смещение структур головного мозга из области с высоким давлением в область с низким давлением. Это смещение может привести к вклинению ствола мозга и, как следствие, к коматозному состоянию или летальному исходу.
Данная ситуация требует дополнительной стабилизации пациента.
Важно! Изолированная головная боль не является специфическим признаком повышенного внутричерепного давления. Для диагностики этого состояния и ограничения применения спинального блока необходимо подтвердить уровень интракраниального давления с помощью диагностических методов.
Относительные противопоказания
Некоторые факторы, влияющие на выбор метода анестезии, считаются относительными. Это означает, что при наличии строгих показаний для спинальной блокады их можно игнорировать. Важно тщательно оценить все плюсы и минусы перед началом анестезии.
К таким факторам относятся:
- Коагулопатия. Проблемы со свертываемостью крови, возникающие как из-за врожденных нарушений, так и из-за приобретенных состояний, например, при использовании гепарина или варфарина, могут создать сложности во время спинальной анестезии. Пациенты с такими состояниями всегда находятся в группе риска по развитию кровотечений, особенно при инвазивных процедурах.
Тем не менее, это не является абсолютным противопоказанием. В экстренных ситуациях, когда имеются строгие противопоказания к другим методам анестезии, может потребоваться спинномозговой блок. В случаях приобретенных коагулопатий, вызванных медикаментами, возможно использование антидотов к соответствующим препаратам.
- Местная инфекция. Наличие инфекционного процесса в коже, подкожной клетчатке или близлежащих тканях может стать препятствием для выполнения процедуры или вызвать изменения в уровне прокола.
- Гиповолемия. Недостаток объема циркулирующей крови может существенно повлиять на ход процедуры и увеличить риск нежелательных эффектов.
- Недостаточный опыт анестезиолога. Профессиональный опыт и знания врача играют ключевую роль в успешности процедуры.
Однако не стоит переживать, если операцию проводит молодой специалист. В первые годы своей карьеры резиденты работают под внимательным руководством более опытных коллег.
Важно! Наличие отягощенного анамнеза по невропатологии нижних конечностей не является противопоказанием для проведения спинального блока, так как на данный момент отсутствуют убедительные доказательства по этому вопросу.
Выбор метода нейроаксильной блокады
Каждый пациент требует индивидуального подхода, который включает тщательное рассмотрение всех «за» и «против» при выборе метода анестезии. Существует несколько факторов, влияющих на решение между эпидуральной и спинальной анестезией:
- предсказуемая продолжительность операции;
- необходимость длительного послеоперационного обезболивания;
- наличие сопутствующих заболеваний, влияющих на реакцию организма на нейроаксиальную блокаду (например, гипертрофическая кардиомиопатия);
- необходимость транспортировки пациента на значительное расстояние после анестезии;
- тип проводимого хирургического вмешательства;
- предрасположенность пациента к постпункционной головной боли.
Обратите внимание! Спинальная анестезия во время родов может негативно сказаться на потужной способности женщины, что критично в фазе изгнания плода.
Техника выполнения блокады
Ключевым аспектом успешного выполнения процедуры анестезии является глубокое понимание анатомии в трехмерном измерении, наличие необходимых навыков и способность точно определять топографические ориентиры с помощью тактильной чувствительности.
Анатомические особенности
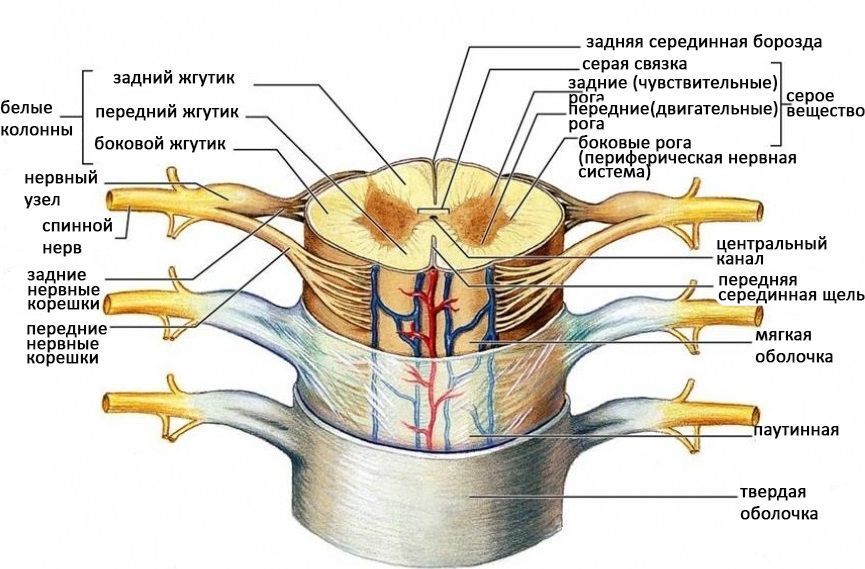
Спинной мозг начинается от ствола головного мозга, проходит через большое затылочное отверстие черепа и заканчивается конским хвостом на уровне третьего поясничного позвонка у детей и первого у взрослых.
Важно! Различия в расположении нижних сегментов спинного мозга у детей и взрослых объясняются разной скоростью роста позвоночника и этапами развития центральной нервной системы.
Внутри костного канала, образованного телами и отростками позвонков, спинной мозг защищен тремя оболочками: мягкой, паутинной и твердой.
В субарахноидальном пространстве находятся цереброспинальная жидкость (ЦСЖ), спинномозговые нервы, сосуды, обеспечивающие кровоснабжение спинного мозга, а также зубчатые связки, которые поддерживают его.
Твердая оболочка — это внешний слой, покрывающий спинной мозг и продолжающийся от твердой оболочки полушарий мозга. Между ней и паутинной оболочкой находится небольшое количество жидкости, что уменьшает трение при движениях.
Эпидуральное пространство, как и субарахноидальное, активно используется анестезиологами. Оно окружено твердой мозговой оболочкой, ножками позвонков, межпозвоночными отверстиями и желтой связкой. В этом пространстве располагаются нервные корешки, сосуды и жировая ткань.
Более подробную информацию об анатомии спинного мозга можно найти в видео, представленном в этой статье.
Эффекты нейроаксиальных блокад
Необходимо понимать, что не каждое состояние пациента после спинальной анестезии с использованием бупивакаина или других анальгетиков следует считать осложнением.
Часто такие состояния связаны с физиологическими эффектами, которые ожидаемы при выполнении блокад:
- Сердечно-сосудистый эффект. Этот эффект возникает из-за блокировки симпатической активности в кардиоваскулярной системе. В результате наблюдается снижение частоты сердечных сокращений и артериального давления, что обусловлено выраженным вазодилататорным действием, преимущественно в венозной системе.
У здоровых пациентов после спинального блока, при сохранении сердечного выброса, общее сосудистое сопротивление может уменьшиться до 18% от исходных значений. У пациентов с сердечными заболеваниями это снижение может достигать 25%, что сопровождается уменьшением сердечного выброса.
Частота сердечных сокращений снижается частично из-за угнетения возбуждающих волокон сердца, а также в результате уменьшения преднагрузки и растяжения предсердий.
- Эффекты на дыхательную систему. У здоровых пациентов без сопутствующих заболеваний спинальная анестезия не вызывает клинически значимых изменений в функции внешнего дыхания.
Однако у больных с заболеваниями дыхательной системы следует осторожно подходить к проведению спинального блока, так как существует риск нарушения функции дыхательных мышц.
- Мочевыделительная система. Несмотря на то что работа почек зависит от уровня систолического артериального давления, благодаря значительному резерву даже при гипотензии клинически значимых изменений в почечной фильтрации у здоровых людей не наблюдается.
Техника выполнения спинальной анестезии
Перед началом процедуры важно заранее подготовить лекарственное средство, учитывая его продолжительность действия, особенности операции и индивидуальную переносимость пациента. Например, бупивакаин — распространенный анальгетик, действие которого длится около 120 минут без усиления эффекта раствором адреналина.
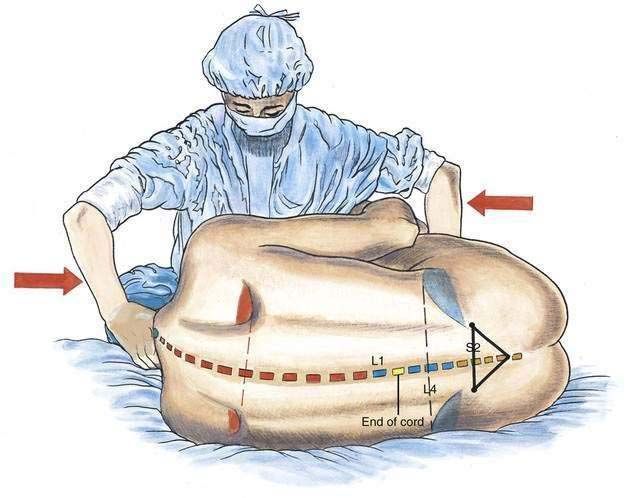
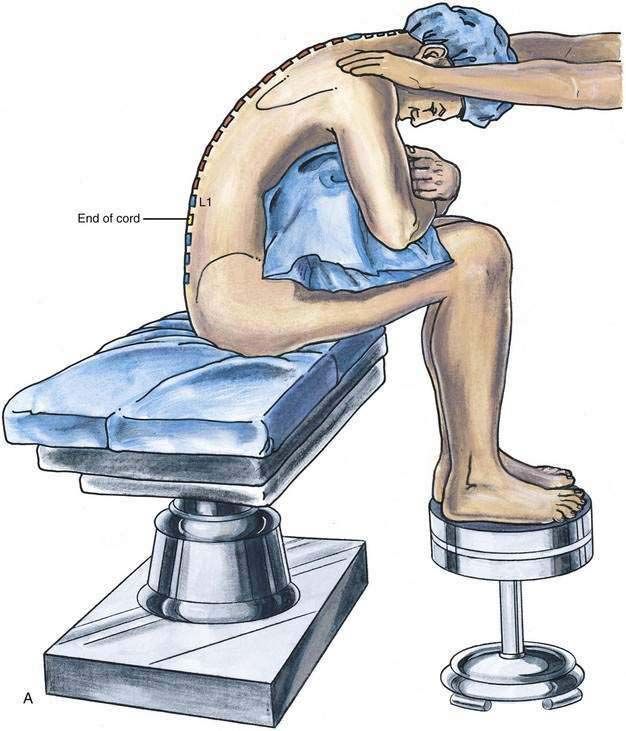
Сидячее положение необходимо для выполнения пункции.
Следующий ключевой этап подготовки — выбор иглы для анестезии, включая её диаметр и тип кончика (режущий или конусовидный).
Внимание! Повторные проколы значительно увеличивают вероятность постпункционной головной боли.
Позиция пациента должна соответствовать предстоящему хирургическому вмешательству. Например, сидячее положение необходимо для достижения более низкого блока, что актуально при урологических операциях и вмешательствах на промежности. Это также важно для пациентов, у которых сложно определить костные ориентиры в положении на боку, например, при сколиозе или ожирении.
Спинномозговая анестезия при кесаревом сечении часто требует, чтобы пациент находился в лежачем положении во время пункции и введения препаратов.
Внимание! Успешное прохождение иглой через мозговые оболочки в субарахноидальное пространство зависит от полного сгибания позвоночника и стабилизации тела пациента в этом положении.
После определения костных ориентиров для пункции проводится местная анестезия до образования «лимонной корочки». Затем осуществляется прокол спинальной иглой, направляя её по срединной линии до ощущения провала, что указывает на прохождение твердой мозговой оболочки. О попадании иглы в субарахноидальное пространство свидетельствует вытекание цереброспинальной жидкости.
После установки иглы в интратекальном пространстве вводится анестетик с очень низкой скоростью и в дозе, определенной врачом. Например, доза наропина для спинальной анестезии, необходимая для достижения аналогичного эффекта, как при использовании бупивакаина, превышает дозировку последнего примерно в 1.5-2 раза.
В некоторых случаях может быть проведена комбинированная спино-эпидуральная анестезия, например, после протезирования коленного сустава, что обеспечивает анестезирующий эффект в послеоперационный период.
Осложнения спинальной анестезии
К таким осложнениям относятся:
- неврологические нарушения;
- головная боль после пункции;
- внезапная сердечная недостаточность;
- боли в спине.
Чтобы избежать головной боли, следуйте рекомендациям врача и указаниям инструкции. Важно сохранять горизонтальное положение и избегать резких изменений позы после анестезии и операции.
Частые вопросы
Какие преимущества имеет спинномозговая анестезия перед другими методами обезболивания?
Спинномозговая анестезия обладает множеством преимуществ. К ним относятся быстрое наступление эффекта, высокая эффективность обезболивания, снижение дозы анестетиков, отсутствие необходимости в общем наркозе и быстрое восстановление после операции.
Какие осложнения могут возникнуть при спинномозговой анестезии?
К потенциальным осложнениям спинномозговой анестезии относятся головные боли, гипотензия, аллергические реакции на анестетики, инфекции, а также повреждения спинного мозга или нервных окончаний. Однако при соблюдении всех правил и рекомендаций во время процедуры вероятность осложнений минимальна.
Полезные советы
СОВЕТ №1
Перед выполнением спинномозговой анестезии важно ознакомиться с медицинской историей пациента. Это поможет выявить противопоказания и снизить риск осложнений.
СОВЕТ №2
При проведении спинномозговой анестезии важно внимательно следить за жизненно важными показателями пациента: артериальным давлением, частотой пульса и уровнем насыщения кислородом. Это поможет быстро выявить и предотвратить возможные осложнения.
СОВЕТ №3
После спинномозговой анестезии необходимо обеспечить правильный уход за пациентом. Это включает мониторинг чувствительности и двигательной активности, что поможет избежать возможных осложнений.
Подбор анестетиков для спинномозговой анестезии
Спинномозговая анестезия, также известная как субарахноидальная анестезия, представляет собой метод анестезии, при котором анестетик вводится в спинномозговую жидкость, что позволяет достичь глубокого и быстрого обезболивания. Подбор анестетиков для данного метода является ключевым этапом, так как от этого зависит эффективность анальгезии, безопасность процедуры и комфорт пациента.
Основными анестетиками, используемыми для спинномозговой анестезии, являются местные анестетики, такие как бупивакаин, лидокаин и рапивокаин. Каждый из этих препаратов имеет свои особенности, которые необходимо учитывать при выборе.
Бупивакаин является одним из наиболее распространенных анестетиков для спинномозговой анестезии благодаря своей высокой эффективности и длительности действия. Он обеспечивает глубокую анальгезию и может использоваться для операций на нижних конечностях и в области таза. Однако следует учитывать, что бупивакаин может вызывать более выраженные побочные эффекты, такие как кардиотоксичность, особенно при передозировке.
Лидокаин отличается более быстрым началом действия, но его анальгезирующий эффект менее продолжителен по сравнению с бупивакаином. Он часто используется для кратковременных хирургических вмешательств, таких как кесарево сечение. Лидокаин также имеет меньшую вероятность кардиотоксичности, что делает его более безопасным выбором для некоторых пациентов.
Рапивокаин является относительно новым анестетиком, который сочетает в себе преимущества бупивакаина и лидокаина. Он обеспечивает быстрое начало действия и длительную анальгезию, что делает его идеальным для использования в различных хирургических процедурах. Кроме того, рапивокаин имеет меньшую вероятность возникновения побочных эффектов, что делает его предпочтительным выбором для многих анестезиологов.
При выборе анестетика также необходимо учитывать индивидуальные особенности пациента, такие как возраст, наличие сопутствующих заболеваний, аллергические реакции и предыдущий опыт анестезии. Например, у пожилых пациентов может быть повышенная чувствительность к анестетикам, что требует корректировки дозировки.
Кроме того, важно учитывать тип и продолжительность хирургического вмешательства. Для длительных операций может потребоваться использование анестетиков с более продолжительным действием, в то время как для кратковременных процедур можно выбрать препараты с быстрым началом действия.
В заключение, подбор анестетиков для спинномозговой анестезии требует тщательного анализа множества факторов, включая свойства самих анестетиков, индивидуальные характеристики пациента и особенности предстоящей операции. Правильный выбор анестетика способствует не только успешному проведению процедуры, но и минимизации рисков для здоровья пациента.
Мониторинг и уход за пациентом после процедуры
После проведения спинномозговой анестезии крайне важно обеспечить тщательный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения и обеспечить необходимую поддержку. В первые часы после процедуры пациент должен находиться под наблюдением медицинского персонала, который будет следить за его состоянием и реакцией на анестезию.
Первым шагом в мониторинге является контроль жизненно важных показателей: частоты сердечных сокращений, артериального давления, уровня кислорода в крови и частоты дыхания. Эти параметры должны измеряться регулярно, особенно в первые 30-60 минут после введения анестетика, когда риск возникновения осложнений наиболее высок.
Важно также следить за уровнем сознания пациента. Спинномозговая анестезия может вызывать временные изменения в состоянии сознания, поэтому необходимо оценивать реакцию пациента на verbal stimuli и его способность выполнять простые команды. Если пациент не реагирует или его состояние ухудшается, это может свидетельствовать о возможных осложнениях, таких как гипотензия или аллергическая реакция на анестетик.
Кроме того, необходимо контролировать уровень анальгезии. Пациенты могут испытывать различные ощущения, включая онемение или слабость в нижних конечностях. Важно оценить степень восстановления чувствительности и моторной функции, чтобы убедиться, что анестезия проходит должным образом и не вызывает длительных нарушений.
Уход за пациентом после спинномозговой анестезии также включает в себя обеспечение комфортных условий. Пациенту следует предложить удобное положение, а также обеспечить доступ к необходимым средствам для облегчения дискомфорта, таким как подушки или одеяла. Важно также следить за уровнем жидкости, чтобы предотвратить обезвоживание, особенно если пациент не может самостоятельно пить в течение первых часов после процедуры.
В случае возникновения каких-либо осложнений, таких как головная боль, тошнота или рвота, медицинский персонал должен быть готов оперативно реагировать. Головные боли могут быть следствием утечки спинномозговой жидкости и требуют адекватного лечения, в то время как тошнота и рвота могут быть связаны с реакцией на анестетик или стрессом от процедуры.
Наконец, важно обеспечить информирование пациента о том, что он может ожидать в течение ближайших часов после процедуры. Объяснение возможных симптомов и их нормальности поможет снизить уровень тревожности и улучшить общее восприятие процедуры. Пациент должен быть проинформирован о том, когда он сможет встать и двигаться, а также о необходимости сообщать о любых необычных ощущениях или симптомах.
Таким образом, тщательный мониторинг и уход за пациентом после спинномозговой анестезии являются ключевыми аспектами, которые способствуют успешному восстановлению и минимизации рисков осложнений.
Современные технологии в спинномозговой анестезии
Спинномозговая анестезия, также известная как спинальная анестезия, представляет собой метод анестезии, при котором анестетик вводится в субарахноидальное пространство спинного мозга. Этот метод широко используется в хирургии нижней части тела, включая операции на тазу, ногах и в гинекологии. Современные технологии в спинномозговой анестезии значительно улучшили безопасность и эффективность этой процедуры.
Одним из ключевых аспектов современных технологий является использование ультразвукового контроля при выполнении блокады. Ультразвук позволяет анестезиологу визуализировать анатомические структуры, что снижает риск повреждения нервов и сосудов, а также повышает точность введения иглы. Это особенно важно для пациентов с анатомическими аномалиями или избыточным весом, где традиционные методы могут быть менее эффективными.
Кроме того, современные анестетики, такие как бупивакаин и ропивакаин, обладают улучшенными свойствами, позволяющими достичь более длительного и качественного анальгезирующего эффекта. Эти препараты обеспечивают более быстрое начало действия и меньшую токсичность, что делает их предпочтительными для использования в спинномозговой анестезии.
В последние годы также наблюдается рост интереса к адъювантам, которые могут быть добавлены к основному анестетику для улучшения анальгезии. Например, добавление опиоидов, таких как фентанил, или адреномиметиков, таких как клонидин, может значительно усилить анальгезирующий эффект и уменьшить потребность в системных опиоидах после операции.
Современные технологии также включают использование катетеров для непрерывной спинномозговой анестезии. Это позволяет обеспечивать длительную анальгезию в послеоперационный период, что особенно важно для пациентов, перенесших обширные хирургические вмешательства. Установка катетера позволяет анестезиологу контролировать уровень анальгезии и при необходимости корректировать дозу анестетика.
Наконец, важным аспектом является использование компьютерных технологий для мониторинга и управления анестезией. Современные системы мониторинга позволяют отслеживать жизненные показатели пациента в реальном времени, что способствует более безопасному проведению анестезии и быстрому реагированию на возможные осложнения.
Таким образом, современные технологии в спинномозговой анестезии значительно повышают безопасность и эффективность процедур, обеспечивая пациентам более комфортное и безопасное хирургическое вмешательство.